TIMI心肌灌注幀數(shù)在STEMI患者PCI術后MVO評價中的應用
趙甲彧,劉雅婷,朱 男,張 芳
(1.河北省秦皇島市第一醫(yī)院心內科,河北 秦皇島 066000;2. 河北省秦皇島市第一醫(yī)院超聲科,河北 秦皇島 066000)
我國急性心肌梗死病死率總體呈升高態(tài)勢,雖然ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者直接經(jīng)皮冠狀動脈支架植入術(percutaneous coronary intervention,PCI)比例較前進一步提升,但是我國急性心肌梗死整體的病死率拐點并未出現(xiàn)[1],并呈現(xiàn)逐年升高的趨勢[2]。STEMI行PCI約有三分之一的患者存在心肌微循環(huán)障礙(microvascular obstruction, MVO),而MVO可導致急性心肌梗死患者心臟事件和病死率升高[3]。既往針對心肌灌注的影像學評估指標主要依靠心肌灌注分級(TIMI myocardial perfusion grade,TMPG)和心肌呈色分級(myocardial blush grades,MBG),雖然上述手段均被證實同患者的臨床預后有明顯的相關,但是上述指標的主觀及非定量特性,注定觀察結果受主觀因素影響,可重復性差[4]。TIMI心肌灌注幀數(shù)(TIMI myocardial perfusion frame count,TMPFC)實現(xiàn)了心肌微循環(huán)的影像學實時客觀定量評價。TMPFC以95.5為截斷值對MVO檢測的敏感度和陰性預測值要顯著優(yōu)于校正 TIMI 計幀法(corrected TIMI frame count,CTFC)、TMPG和MBG,TMPFC是MVO診斷的獨立預測因子[5]。本研究應用TMPFC評價STEMI患者急診PCI術后微循環(huán)狀態(tài),探索TMPFC同臨床預后的關系。報告如下。
1 資料與方法
1.1一般資料 選擇2017年1月—2018年6月我院收治的STEMI并成功行急診PCI的住院患者200例,診斷和治療符合中華醫(yī)學會2015年STEMI診斷和治療指南[6]。
本研究經(jīng)醫(yī)院醫(yī)學倫理委員會審批通過,所有研究對象均簽署知情同意書。
1.2入選標準和排除標準 入選標準:①首次發(fā)病并行于12 h內行急診PCI術;②僅針對梗死相關動脈行PCI術。排除標準:①心源性休克;②病變開通失敗、不適宜行PCI或擬行冠狀動脈搭橋手術;③風濕免疫系統(tǒng)疾病、惡性腫瘤、嚴重肝腎功能衰竭及重度感染;④存在抗凝、抗血小板藥物禁忌;⑤對利多卡因或碘造影劑過敏。
1.3方法 所有患者均行急診PCI及支架植入術,即刻記錄病變相關血管的造影劑著色和排空幀數(shù),造影時間必須持續(xù)至造影劑排出心肌、心肌顯影消失。TMPFC的第一幀定義為造影劑到達梗死相關動脈遠端并出現(xiàn)心肌顯影(F1);最后一幀定義為心肌顯影消失,即恢復至未打造影劑前水平(F2);TMPFC是F2和F1在以30幀/s為標準幀數(shù)速率下的差值;既往研究證實TMPFC>95.5提示存在MVO,故根據(jù)TMPFC將入組患者分為MVO組(觀察組,82例)和非MVO組(對照組,118例)[5]。
1.4觀察指標
1.4.1臨床基線資料 比較2組性別、年齡、吸煙史、高血壓病、糖尿病、梗死前心絞痛、Killip心功能分級、總膽固醇、低密度脂蛋白膽固醇、血小板、肌酐、血糖、肌鈣蛋白I(cardiac troponin I,cTnI)峰值。
1.4.2PCI相關資料 比較2組發(fā)病至首次醫(yī)療接觸時間、首次醫(yī)療接觸至再灌注時間、梗死相關動脈、支架直徑、支架長度、支架后擴張、支架后擴張壓力、多支病變、抽吸導管使用、冠狀動脈內注射血小板Ⅱb/Ⅲa受體拮抗劑、TIMI 3級、TMPG 3級、TIMI心肌灌注幀數(shù)等。
1.4.3隨訪指標 隨訪并記錄2組出院后6個月的左心室射血分數(shù)(left ventricular ejection fraction,LVEF)和6個月內主要心血管不良事件(major cardiovascular adverse events,MACE)發(fā)生情況。采用改良Simpson法測量LVEF。MACE定義為心源性死亡、再發(fā)非致死性心肌梗死、嚴重心力衰竭和梗死相關動脈再次血運重建。
1.5統(tǒng)計學方法 應用SPSS25.0統(tǒng)計軟件分析數(shù)據(jù)。計量資料比較采用t檢驗,計數(shù)資料比較采用χ2檢驗或Fisher精確檢驗,等級資料比較采用秩和檢驗。危險因素確定采用多因素Logistic回歸分析。P<0.05為差異有統(tǒng)計學意義。
2 結 果
2.12組臨床基線資料和隨訪指標比較 隨訪6個月MACE事件發(fā)生情況:對照組發(fā)生心力衰竭事件2例;觀察組發(fā)生心力衰竭6例,再發(fā)心肌梗死3例,梗死相關動脈再次血運重建2例,心源性死亡1例。觀察組糖尿病發(fā)生率、血糖、cTnI峰值、MACE發(fā)生率高于對照組,梗死前心絞痛發(fā)生率、基線LVEF、6個月LVEF低于對照組,差異有統(tǒng)計學意義(P<0.05);2組性別、年齡、吸煙史、高血壓病、Killip心功能分級、總膽固醇、低密度脂蛋白膽固醇、血小板計數(shù)、肌酐差異無統(tǒng)計學意義(P>0.05)。見表1。
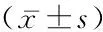
表1 2組臨床特征比較Table 1 Comparison of clinical characteristics between two groups
2.22組PCI相關資料比較 觀察組發(fā)病至首次醫(yī)療接觸時間長于對照組,支架后擴張、多支病變、抽吸導管使用、冠狀動脈內注射血小板Ⅱb/Ⅲa受體拮抗劑、TMPFC高于對照組,TIMI 3級、TMPG 3級占比低于對照組,差異有統(tǒng)計學意義(P<0.05);2組首次醫(yī)療接觸至再灌注時間、梗死相關動脈、支架直徑、支架長度、支架后擴張壓力差異無統(tǒng)計學意義(P>0.05)。見表2。
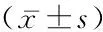
表2 2組介入手術相關資料比較Table 2 Comparison of angioplasty characteristics between two groups
2.3MVO發(fā)生的多因素Logistic回歸分析 以MVO(是=1,否=0)為因變量,以糖尿病(是=1,否=0)、血糖(連續(xù)型變量)、支架后擴張(是=1,否=0)、冠狀動脈內注射血小板Ⅱb/Ⅲa受體拮抗劑(是=1,否=0)、抽吸導管使用(是=1,否=0)、多支病變(是=1,否=0)、梗死前心絞痛(是=1,否=0)、cTnI峰值(<32 μg/L=1,32~62 μg/L=2,>62 μg/L=3)、發(fā)病至首次醫(yī)療接觸時間(<200 min=1,200~275 min =2,>275 min =3)為自變量進行多因素Logistic回歸分析,結果顯示,cTnI峰值和發(fā)病至首次醫(yī)療接觸時間是MVO發(fā)生的危險因素(OR=1.014,95%CI:0.951~1.082;OR=1.368,95%CI:1.149~1.627),見表3。

表3 MVO發(fā)生的多因素Logistic回歸分析Table 3 Multivariate Logistic regression analysis of myocardial microcirculation obstruction
2.4MACE發(fā)生的多因素Logistic回歸分析 以MACE(是=1,否=0)為因變量,以血糖(連續(xù)型變量)、抽吸導管使用(是=1,否=0)、梗死前心絞痛(是=1,否=0)、TIMI 3級(是=1,否=0)、TMPG 3級(是=1,否=0)、cTnI峰值(<32 μg/L =1,32~62 μg/L=2,>62 μg/L=3)、發(fā)病至首次醫(yī)療接觸時間(<200 min =1,200~275 min =2,>275 min =3)、基線LVEF(連續(xù)變量)、TMPFC(<95.5幀=1,95.5~130幀=2,>130幀=3)為自變量進行多因素Logistic回歸分析,結果顯示,TMPFC是STEMI患者6個月發(fā)生MACE的危險因素(OR=1.040,95%CI:1.007~1.092),見表4。

表4 MACE發(fā)生的多因素Logistic回歸分析Table 4 Multivariate Logistic regression analysis of MACE
3 討 論
急診PCI是目前治療STEMI最重要的再灌注手段之一,目的是盡快開通梗死相關動脈,挽救瀕臨壞死的缺血心肌,減小梗死面積,改善患者預后[7]。然而,即使急診PCI開通心外膜傳導血管,并不意味心肌再灌注有效。雖然我國近幾年血管開通和支架植入比例明顯升高,但病死率及遠期預后未見明顯改善[8],有效的心肌再灌注同患者臨床預后息息相關,而并不等同于支架植入[3, 9],因此MVO作為改善患者臨床預后的主要障礙亟待解決。
冠狀動脈影像學檢查是急性心肌梗死患者的必要檢查,因此通過影像學評估冠狀動脈微循環(huán)是簡單、易行的,不增加患者的經(jīng)濟負擔和器械操作時間。目前評價手段有TIMI血流分級、CTFC、TMPG和MBG,其中TIMI血流分級、CTFC是評估造影劑是否達到病變血管遠端及到達速度的指標,CTFC在TIMI血流的基礎上應用記幀法的客觀量化指標,但其本質為心外膜大血管的血流分級,CTFC診斷MVO的敏感度為35.8%,而TIMI血流分級僅為15.8%[5]。TMPG、MBG是針對微循環(huán)灌注的特異指標,但是上述指標是通過影像主觀判斷得出的半定量結果,受主觀影響較大,結果可重復性差,其為等級變量不利于小規(guī)模臨床試驗推廣,雖然既往的臨床試驗提示TMPG、MBG與心肌存活、心功能及患者預后具有相關性[10-11],但對MVO判斷的敏感度較低[5, 12]。
TMPFC作為一項心肌微循環(huán)的影像學實時客觀定量評價,優(yōu)于既往影像學指標。2010年,針對健康人群和急性心肌梗死患者的臨床研究發(fā)現(xiàn)TMPFC<90為心肌微循環(huán)正常值,而TMPFC>130是心肌梗死患者出院后短期及中期的MACE的獨立預測因子,TMPFC預測MACE的預測價值高于TMPG和MBG[4]。2015年后續(xù)的研究在結合心臟核磁評估后進一步發(fā)現(xiàn)TMPFC>95.5是MVO的獨立預測因子,異常的TMPFC值意味著更大面積的心肌壞死和更低的射血分數(shù)[5]。本研究結果顯示,2組cTnI峰值、基線LVEF、6個月LVEF、MACE事件發(fā)生率差異有統(tǒng)計學意義,并且TMPFC是心肌梗死患者6個月MACE發(fā)生的獨立危險因素,目前國內多項大型急性心肌梗死微循環(huán)相關臨床研究均引入TMPFC作為評價心肌微循環(huán)的指標。
本研究結果顯示,2組首次醫(yī)療接觸至再灌注時間差異無統(tǒng)計學意義,而發(fā)病至首次醫(yī)療接觸時間差異有統(tǒng)計學意義,且是MVO的獨立危險因素。缺血再灌注時間延長是急性心肌梗死患者預后不良的主要危險因素,再灌注時間每延遲1 h,病死率增加10%[13]。近年來隨著我國胸痛中心的發(fā)展,目前急診PCI治療的門球時間在成熟的胸痛中心進行很大程度的改進,門球時間較前顯著縮短[14-15],院內延遲在整個急性心肌梗死救治過程中所占的比例逐漸減少。對急性心肌梗死整個病程的認識有待提高,縮短整個救治流程不能只單單關注院內延遲,提高公眾對急性心肌梗死的認知,普及急性心肌梗死規(guī)范化救治流程的宣教工作也是胸痛中心發(fā)展的重要環(huán)節(jié)。
綜上所述,TMPFC作為一種新的客觀定量微循環(huán)評價指標,優(yōu)于既往TIMI、TMPG分級等影像學微循環(huán)評估手段。TMPFC升高同STEMI患者心肌壞死面積增大、心功能顯著異常具有相關性;TMPFC可以更好地指導STEMI患者的臨床診療。本研究為單中心、小樣本研究,還需前瞻性、多中心聯(lián)合及大樣本量的研究來進一步論證。

