重慶地區女性體檢人群高危型人乳頭瘤病毒基因亞型分布特征研究*
呂 靜,廖 丹,陳 敏,種慧敏,唱 凱,皮 燕
(陸軍軍醫大學大坪醫院:1.檢驗科,2.神經內科,重慶 400042)
宮頸癌是最為常見的女性惡性腫瘤之一。研究發現,99.7%的宮頸癌是由高危型人乳頭瘤病毒 (HPV) 的持續感染所致,它是宮頸癌發生的主要危險因素[1]。HPV感染普遍存在,有高危型和低危型之分。迄今為止,已鑒定出200多種不同的HPV基因型[2],不同型別的致癌能力以及所引起的疾病不同。大部分基因型與生殖道疾病有關。低危型HPV感染一般不會導致宮頸癌或癌前病變,只有高危型HPV持續感染的患者才會有發生宮頸癌的風險。另外,高危型HPV的致癌能力也有強弱之分。
機體可以感染一種HPV或者同時感染多個型別,因此,根據HPV感染的不同狀態,可分為單一感染和多重感染[3]。在HPV陽性女性中,有20%~40%的女性為多型別HPV感染[4-5]。關于多重感染與宮頸癌關系的研究存在爭議[6]。有文獻[7-9]報道HPV多重感染與宮頸病變之間存在著密切的關系,多重感染可促進宮頸病變和宮頸癌的發生發展。也有研究認為HPV的多重感染與宮頸癌不存在顯著相關性[10-13]。因此,HPV分型檢測對個體化評估、區分單一感染還是多重感染、宮頸癌風險預測、治療效果的評估以及對各地區有針對性地使用疫苗等具有重要的意義。檢測高危型HPV感染已成為預防宮頸癌的關鍵環節之一。本文采用實時熒光定量PCR方法對重慶地區2 062例體檢人群高危型HPV的感染情況、各基因亞型分布情況進行評價,為體檢人群HPV感染的預防提供依據。
1 資料與方法
1.1一般資料 收集2019年4-12月在陸軍特色醫學中心體檢的2 062例女性的宮頸脫落細胞標本,年齡19~76歲,平均 (46.08±15.15) 歲。上述標本均來自健康體檢中心,排除常見婦科疾病(如宮頸癌、卵巢癌、子宮肌瘤等) 患者及婦科、產科等其他門診患者。
1.2儀器與試劑
1.2.1儀器 臺式離心機 (貝克曼,美國); BIOER恒溫金屬浴 (HB-100,中國); 超凈工作臺 (賽默飛世爾科技,中國);Bio-Rad擴增儀 (Applied Biosystems,美國)。
1.2.2試劑 由上海之江生物科技股份有限公司提供的高危型人乳頭瘤病毒(HPV)分型核酸測定試劑盒(實時熒光定量PCR法),貨號Z-TD-0324-04-24。對生殖道分泌物及宮頸脫落細胞中的HPV 16型、18型、31型、33型、35型、39型、45型、51型、52型、56型、58型、59型、68型、66型、82型這15種高危型別的特異性DNA核酸片段進行熒光定量PCR分型定性檢測。
1.3方法
1.3.1標本采集 用0.9%氯化鈉溶液浸潤的無菌棉球擦去宮頸外分泌物,用宮頸取樣器刷取脫落細胞,將其置于含3 mL細胞保存液的專用管 (型號:MCS01,寧波市遠江醫療用品有限公司) 中,4 ℃保存備用,1周之內檢測。
1.3.2DNA提取 將標本轉移至1.5 mL離心管中,13 000 r/min離心5 min。棄上清,用1 mL 0.9%氯化鈉溶液洗滌沉淀,混勻,13 000 r/min離心5 min。小心棄凈上清,沉淀加入100 μL核酸提取液后充分震蕩混勻,沸水浴10 min,13 000 r/min離心5 min。所得上清即為PCR反應模板。
1.3.3試劑配制 反應體系為36 μL PCR反應液,0.4 μL Taq酶,加入4 μL DNA模板,混勻數秒。
1.3.4PCR擴增 反應管置于實時熒光定量PCR儀上,反應條件為94 ℃ 2 min,再按93 ℃ 10 s→62 ℃ 31 s,循環40次。在62 ℃時檢測單點熒光。
1.3.5結果判斷 本試劑盒引入了內參基因,用于對標本質量進行監控。根據擴增曲線的閾值循環數(Ct)判斷陰陽性。若內參基因的Ct值≤32,且擴增曲線呈典型的S型,其他各通道Ct值>40或無Ct值,結果判為陰性;若內參基因的Ct值≤32,其他各通道Ct值≤38,且擴增曲線均呈典型的S型,結果判為陽性;若內參基因的Ct值≤32,且擴增曲線呈典型的S型,待測標本其余通道Ct值為38~40,則需要重復測定。
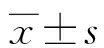
2 結 果
2.1高危型HPV的感染情況 在2 062例體檢人群中,檢測出高危型HPV 293例,感染率為14.21% (293/2 062)。以單一感染為主,占高危型HPV感染的80.55%(236/293)。雙重感染48例,占高危型HPV總感染數的16.38%(48/293)。將同時感染三種及以上高危型HPV型別定義為多重感染,占高危型HPV總感染數的3.07%(9/293)。

表1 體檢人群高危型HPV亞型感染情況

續表1 體檢人群高危型HPV亞型感染情況
2.2體檢人群高危型HPV亞型感染情況 在收集的2 062例體檢人群標本中,單一感染HPV52最為常見,有60例,感染率最高,占體檢人群的2.91%(60/2 062)。其次分別為HPV58(1.79%,37/2 062)、HPV51(1.16%,24/2 062)、HPV16(1.07%,22/2 062)。HPV52總感染率最高,為3.20%(66/2 062)。其次,分別為HPV16(2.09%,43/2 062)、HPV58(1.94%,40/2 062)、HPV51(1.50%,31/2 062)。見表1。
2.3高危型HPV感染與年齡的相關性分析 對2 062例體檢人群進行年齡分層,分析高危型HPV感染情況。每個年齡段高危型HPV均為單一感染感染率最高。另外,高危型HPV感染的高發年齡為20~<30歲,總感染率為17.89%(51/285),其次是60~<70歲(15.09%,8/53)、50~<60歲(14.68%,48/327)、30~<40歲(13.64%,102/748)。整體呈現“M”型分布。本研究中<20歲和≥70歲人群納入的例數較少,暫不做分析。其余各年齡組之間高危型HPV總感染率比較差異無統計學意義(χ2=3.11,P=0.54)。見表2。

表2 不同年齡段體檢女性高危型HPV感染率
2.4不同年齡段高危型HPV單一感染亞型分布 對重慶地區2 062例體檢人群按不同年齡段進行分層分析發現,20~<30歲、30~<40歲、40~<50歲及50~<60歲這4個年齡段最常見的均是HPV52型感染。見表3。

表3 不同年齡段高危型HPV單一感染亞型分布(n)
3 討 論
HPV是20面體球形DNA病毒,廣泛存在,具有宿主及組織特異性,易感染人的皮膚和黏膜上皮細胞,能夠引起人類皮膚的多種乳頭狀瘤或疣以及黏膜生殖道上皮增生性損傷[14]。80%以上女性一生中至少感染過一種型別的HPV病毒。80%~90% HPV感染者可以通過自身免疫清除該病毒。根據致癌危險性大小不同可將HPV病毒分為高危型和低危型[15]。高危型HPV持續感染與宮頸癌的發生密切相關。長期或反復HPV感染可能誘發宮頸癌[16]。HPV與宮頸癌的關系明確,成為目前唯一明確病因、可以早期預防和治療并且徹底根除的癌癥。HPV疫苗的上市使得宮頸癌的預防成為可能,但是由于HPV亞型較多,因此研究體檢人群高危型HPV的感染及亞型分布情況,有利于有針對性地進行 HPV疫苗的研發和臨床應用,對治療和預防這類病毒引起的疾病有著重要的意義。
本文對2 062例體檢人群高危型HPV感染情況及亞型分布進行分析,檢測到高危型HPV感染293例,陽性率為14.21%,其中單一感染為主,占80.55%,與高超等[17]報道的高危型HPV單一感染感染率81.8%十分接近。最常見的基因型是HPV52,其次是HPV16、HPV58和HPV51。但也與國內部分報道存在差異,李冬梅等[18]報道HPV16、HPV52檢出率較高;楊赟平等[19]報道 HPV16檢出率最高,其次為HPV52和HPV58;LIU等[20]研究發現鄭州地區最常見的基因型檢出率從高到低依次為HPV52、HPV16、HPV58、 HPV81和HPV56;LI等[21]對四川地區的研究發現常見的基因型分別是HPV52、HPV58、HPV16和HPV51;張海偉等[22]報道健康體檢人群HPV基因型檢出率從高到低為HPV52、HPV58和HPV51;高超等[17]報道長春地區體檢人群HPV基因型以HPV16、HPV52為主。由于納入標本量少、標本選擇上存在偏差和檢測方法等的不同,結果與其他研究存在差異。
按不同年齡分組,整個體檢人群呈“M”型分布。高危型HPV感染率從高到低依次為20~<30歲、60~<70歲、50~<60歲、30~<40歲、40~<50歲。與國內外部分文獻[23-26]報道的不同年齡階段HPV檢出率呈雙峰分布結論一致。21~<30歲的高危型HPV感染率最高,可能與性生活活躍及個人衛生情況有密切關系。61~<70歲的老年女性感染率高可能與免疫力降低、雌激素水平變化有關。另外本文納入的樣本量較少,結果可能存在一定的偏倚。
另外,各年齡段高危型HPV感染率差異無統計學意義,與高超等[17]統計的數據結果基本一致。20~<30歲,30~<40歲,40~<50歲及50~<60歲這4個年齡段HPV52型感染均最為常見。但目前市面上的疫苗主要是針對高危型 HPV16 型和 HPV18 型、低危型 HPV6 型和 HPV11 型[27]。對于本文檢測到的體檢人群中感染率較高的高危型HPV基因型,疫苗未完全覆蓋。因此,可以考慮研制HPV52+HPV58+HPV51+HPV16型四價疫苗,將可能有效降低高危型HPV感染率。
4 結 論
重慶地區女性體檢人群中高危型HPV以單一感染為主,HPV52型感染最為常見。不同年齡段的高危型HPV感染率及亞型分布存在明顯差異,應定期進行HPV篩查,考慮年齡和亞型的分布差異,加強適齡期女性接種HPV疫苗,有效預防宮頸癌的發生。

