應用二維斑點追蹤技術評價肥厚型心肌病患者乳頭肌功能
白若岑,郭 潔,孫丹丹,楊 軍
(中國醫科大學附屬第一醫院心血管超聲科,遼寧 沈陽 110001)
肥厚型心肌病 (Hypertrophic cardiomyopathy,HCM)是最為常見的遺傳性心臟病[1],除了不能用負荷異常解釋的左室壁增厚外[2],獨特的乳頭肌異常也已被越來越多地認識并識別出來[3-4]。乳頭肌肥大、前移的HCM 患者,心肌細胞較正常人肥大,使冠狀動脈微血管功能發生障礙,心肌缺血,受到損傷,從而導致乳頭肌功能的異常[5]。同時,這些患者還可以出現持續的SAM 征及不同程度的二尖瓣反流[6],造成動態的流出道梗阻甚至最終導致不良的結局[7-9]。本研究采用無聲束角度和幀頻依賴性的二維斑點追蹤技術(2D-STE)測量乳頭肌縱向應變,評估乳頭肌收縮功能及位置,為臨床提供可靠的診療依據。
1 資料與方法
選取2013 年4 月—2017 年11 月就診于中國醫科大學附屬第一醫院心血管超聲科并被診斷為HCM 的患者34 例作為病例組,男19 例,女15 例,平均年齡(48.79±12.95)歲,另外再選擇同期健康人34 例作為對照組,男16 例,女18 例,平均年齡(44.38±14.03)歲。
1.1 病例組納入標準
①使用經胸超聲心動圖測量得到左室壁任一節段≥15 mm。②竇性心律。
1.2 對照組納入標準
①由高血壓、運動員性心臟、主動脈瓣狹窄等負荷原因引起的左心室心肌異常肥厚;②由Anderson-Fabry 病、心肌淀粉樣變等代謝原因引起的左心室心肌異常肥厚;③透聲條件差或乳頭肌顯示不理想的患者;④曾經接受過侵入式的心臟治療。本研究受試者均取得口頭知情同意。
1.3 研究方法
使用儀器:美國GE Vivid E9 彩色多普勒超聲診斷儀,M5S 探頭 (頻率1.7~3.3 MHz);脫機Echo PAC 工作站(PC version 113.1)。
圖像采集:患者取左側臥位,同步連接心電圖,囑患者平靜呼吸,調整患者體位及探頭角度,待患者呼吸、心率穩定時,選用同一模式,調整最優化的深度及扇角,確保包全整個左心室,保證幀頻為50~70幀/s,采集患者胸骨旁短軸乳頭肌水平切面、胸骨旁長軸切面、心尖四腔、兩腔、三腔心切面以及乳頭肌顯示清晰且能夠顯露盡量長的長度的心尖部長軸切面,連續存儲3 個穩定的心動周期圖像,以供后續脫機分析。
圖像分析:將儲存的患者超聲圖像資料導入EchoPAC 應變分析工作站。選擇乳頭肌長軸切面圖像,使用Qanalysis→2D strain 目錄下的ALPAX 按鍵,將感興趣區(ROI)分別定位于前外、后內側乳頭肌,適當調節二維增益,準確識別并描記乳頭肌邊界,并手動調整ROI 的大小,直至包全整個乳頭肌并與之貼合,選擇心室收縮早期時間后點擊Approve 按鍵,乳頭肌各節段及整體縱向應變時間曲線將被自動生成,讀取乳頭肌各節段及整體應變數據并記錄,同時記錄兩乳頭肌QRS 起點至乳頭肌應變達峰所用時間,計算二者差值,為達峰時間差。
選擇胸骨旁左室長軸切面圖像,按照中國成年人超聲心動圖檢查測量指南的要求,常規測量左室舒張末期內徑(LVDD),左室收縮末期內徑(LVSD),室間隔厚度(IVS),左室后壁厚度(LVPW)。
選擇胸骨旁左室短軸切面圖像,于胸骨旁短軸切面乳頭肌水平,測量收縮末期兩乳頭肌橫截面積。以后室間溝為坐標,測量收縮末期兩乳頭肌插入點與收縮中心點,后室間溝所成角度。
1.4 統計學分析方法
采用SPSS 24.0 統計學軟件處理所有數據,以n/%表示數據中的計數資料并使用χ2檢驗進行組間的分析比較;以表示數據中的計量資料并使用獨立樣本t 檢驗進行組間的分析比較,以P<0.05 為差異具有統計學意義。
2 結果
2.1 兩組間一般資料及常規超聲心動圖基本參數比較
HCM 組與對照組相比,兩組間的年齡、性別、LVDD、體質量指數(BMI)均無顯著統計學差異(P>0.05),而HCM 組的IVS、LVPW 比對照組增厚,LVSD 比對照組減小,均有顯著統計學差異(P<0.05)(表1)。
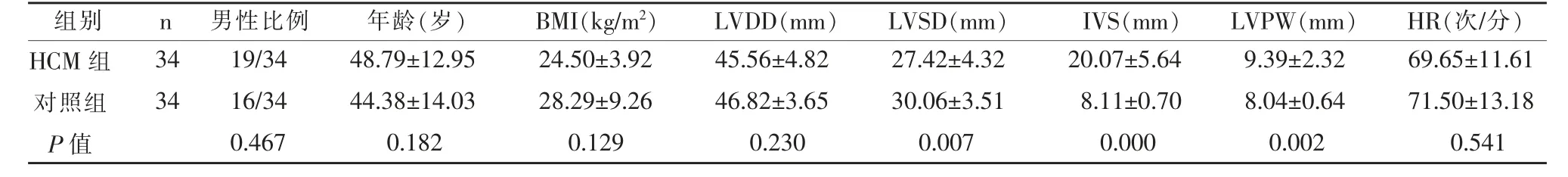
表1 兩組間一般資料及常規超聲心動圖基本參數比較
2.2 兩組間乳頭肌參數比較
HCM 組與對照組相比,HCM 組患者兩乳頭肌圓周角度及前外側乳頭肌面積均明顯大于對照組,差異有統計學意義(P<0.05)(表2)。HCM 組患者兩乳頭肌基底段、中間段、遠段及整體的應變值均低于對照組,差異有統計學意義(P<0.05)(表3,圖1)。
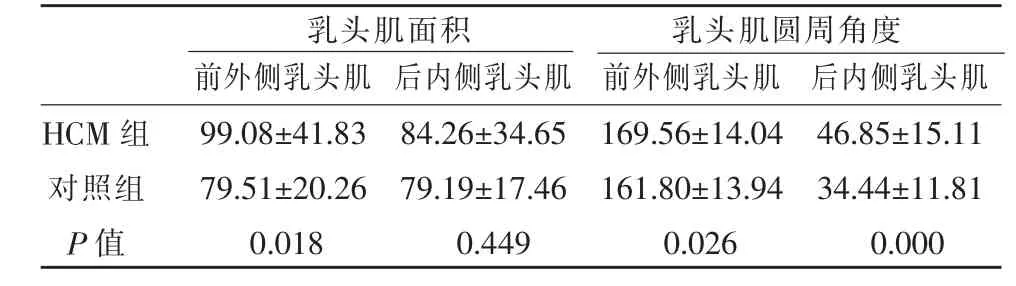
表2 兩組間乳頭肌面積及圓周角度參數比較
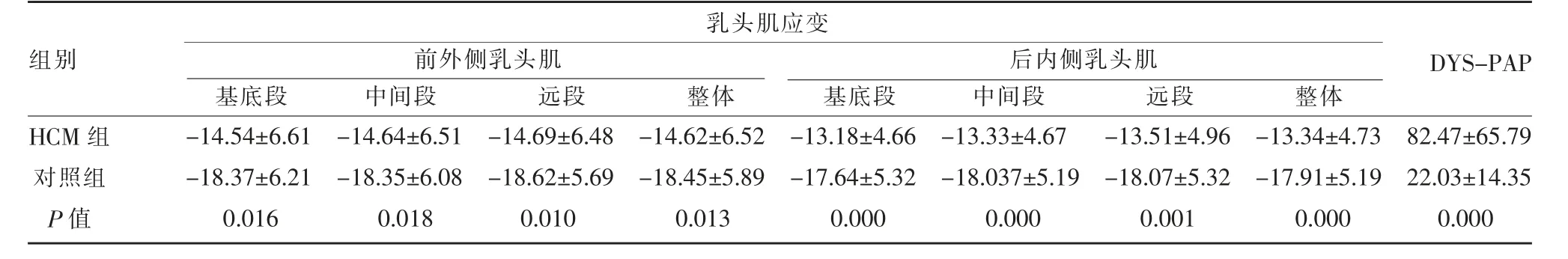
表3 兩組間乳頭肌應變及達峰時間差參數比較
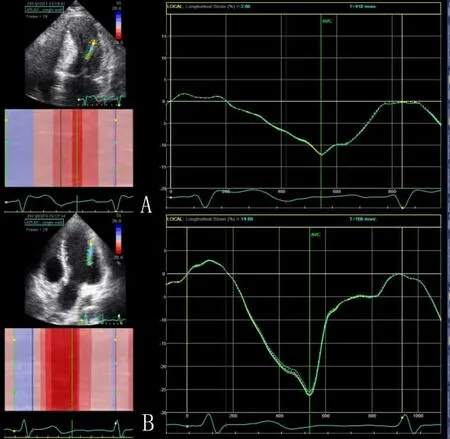
圖1 HCM 組患者乳頭肌縱向應變明顯低于對照組曲線。圖1a:HCM 組。圖1b:對照組。Figure 1.The longitudinal strain of the papillary muscle in the HCM group was significantly lower than that in the control group.Figure 1a:HCM group; Figure 1b:Control group.
①HCM 組患者兩乳頭肌應變達峰時間差值顯著大于對照組,差異有統計學意義(P<0.05)(表3)。
3 討論
HCM 是一種以心肌質量的增加為特征的遺傳性心臟疾病,在成年人群中的發病率約為1/500,其表達的表型也是非常廣泛、各不相同的[10]。近年來,隨著臨床實踐與研究的深入,HCM 患者乳頭肌的異常之處如乳頭肌的肥大、前向移位被越來越多的認識并引起了研究者們極大的重視。
2D-STE 是一種通過評估心肌纖維在某一特定方向的縮短或增厚,定量而且全面地評估心肌力學的方法,近年來,以其分析時間短、無角度依賴性、重復性好等諸多優點得到了越來越廣泛的臨床應用[11-12]。目前,2D-STE 已被成功應用于多種心肌疾病[13]。Tigen 等[14]應用2D-STE 評估乳頭肌,結果發現乳頭肌收縮的不同步性是預測及鑒別中度至重度功能性二尖瓣反流患者的有效工具。Garsse 等[15]發現乳頭肌應變達峰時間差值>58 ms 可有效預測缺血性心肌病患者行二尖瓣修復術后反流的復發。然而,關于HCM 患者乳頭肌的研究目前多數關注于乳頭肌形態、橫截面積的評價,缺少關于乳頭肌功能的相關研究[16]。
本研究利用2D-STE 技術檢測HCM 患者乳頭肌的縱向應變及兩乳頭肌達峰時間差,結果顯示HCM 患者的乳頭肌各節段及整體縱向應變均顯著低于正常對照組,且達峰時間差顯著大于正常對照組。分析其原因,可能是由于HCM 患者乳頭肌心肌細胞較正常人更為肥大,且排列紊亂、不規則,使心室壁內的冠狀動脈微血管管腔受壓變窄、微血管的功能發生障礙,心肌細胞缺血損傷,發生纖維化,最終導致肥大的乳頭肌縱向收縮功能減低[5,17]且收縮不同步。本研究結果顯示,我們所分別測量的兩乳頭肌插入點與收縮中心及后室間溝所成角度均顯著大于正常對照組,也充分地證明了HCM 患者乳頭肌存在的前向位移的異常。
事實上,乳頭肌肥大不僅能夠影響乳頭肌的收縮功能,它也可以使兩乳頭肌間的距離變小,從而引起附著于二尖瓣前葉中央部分即A2 區的腱索松弛;另一方面,乳頭肌的前移也可使二尖瓣小葉更靠近室間隔,因而二尖瓣前葉于收縮期更容易被左室內的血流拖拽從而朝向間隔運動,產生SAM 征,引起動態的左室流出道梗阻[18]。而在SAM 征出現的同時,二尖瓣前后葉間產生的對合縫隙也會導致不同程度的二尖瓣反流的發生[19]。值得注意的是,長期的二尖瓣反流可能導致心房顫動的發生,而心房顫動亦可使左房進一步擴大,加重二尖瓣反流的程度,二者相互作用[20-21],最終可能會引起缺血性卒中或系統性栓塞等惡性事件及不良結局的發生風險大大增加[22]。因此,超聲心動圖評估HCM 患者乳頭肌情況變得尤為重要。
綜上所述,2D-STE 技術能夠定量地早期評價HCM 患者乳頭肌收縮功能、同步性及位置信息,可以為臨床質量及手術方案提供更詳盡全面的可用資料,在長期隨訪及預后評價中具有實際的重要的臨床意義。

