NSE、S100-β和IGF-1在手足口病患兒中的表達情況及臨床意義
杜雪平,王青梅,牛雅雅,郭燕軍
(鄭州大學附屬兒童醫院/河南省兒童醫院/鄭州兒童醫院 a.普內科;b.感染科,河南 鄭州 450000)
手足口病主要由人腸道病毒引起[1],多數預后良好。重癥手足口病合并腦炎主要由腸道病毒EV7l感染引起中樞神經系統損害,如腦膜腦炎、腦干腦炎、小腦炎等,嚴重威脅學齡前兒童身體健康和生命安全,特別是對于3歲以下的兒童,病情進展快,預后差,致殘、致死率高,可遺留神經系統后遺癥[2]。目前對于重癥手足口病合并腦炎,仍缺乏早期、特異性的實驗室診斷指標,部分患兒因診斷不及時而延誤治療,導致嚴重中樞神經系統損傷甚至死亡。研究表明,血清和腦脊液中神經元特異性烯醇化酶(neuron specific enolase,NSE)、中樞神經特異性蛋白S100-β和胰島素樣生長因子1(insulin-like growth factor 1,IGF-1)水平可反映神經細胞損傷程度[3-5]。本研究檢測重癥手足口病患兒血清和腦脊液中NSE、S100-β和IGF-1的水平,探討其與疾病嚴重程度及預后的關系。
1 資料與方法
1.1 臨床資料根據國家衛生健康委員會《手足口病診療指南(2018年版)》的診斷標準[6],收集2019年1—12月在鄭州大學附屬兒童醫院接受診治的110例手足口病患兒的臨床資料。無中樞神經系統感染的42例普通型作為對照組,男24例,女18例,月齡5~36個月,平均(17.01±5.80)個月;重型組41例,男22例,女19例,月齡5~28個月,平均(18.12±4.44)個月;危重型組27例,男17例,女10例,年齡5~34個月,平均(17.99±4.81)個月。3組患兒性別、年齡差異無統計學意義(均P>0.05)。重型標準:伴神經系統受累表現,如精神差、嗜睡、吸吮無力、頭痛、嘔吐、煩躁、肌無力、頸項強直等。危重型標準:出現抽搐、嚴重意識障礙、呼吸衰竭、休克等。本研究經鄭州大學附屬兒童醫院醫學倫理委員會審評通過。所有患兒監護人簽署知情同意書。
1.2 檢測方法入院24 h內采集患兒靜脈血2 mL,腰椎穿刺采集重型組和危重型組患兒腦脊液1.5 mL。治療后第7天,采集重型組和危重型組患兒靜脈血2 mL。采用酶聯免疫吸附法檢測患兒血清和腦脊液中NSE、S100-β和IGF-1的表達水平,嚴格按試劑盒說明書進行操作。
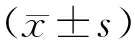
2 結果
2.1 各組患兒血清指標水平入院24 h內,重型組和危重型組患兒血清NSE和S100-β水平高于對照組(均P<0.01),IGF-1水平低于對照組(均P<0.01)。危重型組患兒血清NSE和S100-β水平高于重型組(均P<0.01),IGF-1水平低于重型組(P<0.01)。見表1。
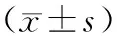
表1 3組患兒入院24 h內血清各指標水平比較
2.2 重癥患兒腦脊液指標水平入院24 h內,危重型組患兒腦脊液NSE和S100-β水平高于重型組(P<0.001),IGF-1水平低于重型組(P<0.001)。見表2。
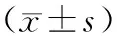
表2 重型組和危重型組患兒入院24 h內腦脊液中各指標比較
2.3 治療前后重癥患兒血清指標變化與第1天比,治療7 d后,重型組和危重型組患兒血清NSE和S100-β水平均降低(均P<0.001),IGF-1水平均升高(均P<0.001)。見表3。
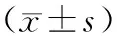
表3 重型組和危重型組患兒治療前后血清各指標水平變化
3 討論
手足口病是由腸道病毒引起的急性傳染病,傳染性強,傳播速度快,近幾年發病呈季節性流行和全年散發趨勢。重癥手足口病病情進展較快,患兒可出現腦膜炎、腦干腦炎、腦脊髓炎、神經炎性肺水腫、呼吸衰竭及循環衰竭等,可累及多個器官,致殘率維持在較高水平。重癥手足口病中樞神經系統損傷的病理生理機制至今仍未完全明確。重癥患兒病程多在1~5 d內,神經系統發生損傷,尸檢病理發現重癥手足口病患兒橋腦、延髓、脊髓存在廣泛且嚴重的病理改變[7]。早期患兒中樞神經元損傷癥狀表現不明顯,腦脊髓CT掃描可無陽性發現,這種改變提示危重手足口病患兒可無明顯神經系統損傷癥狀,生理上中樞神經系統已經遭受了不可逆損害,因此早期診斷和針對性治療可降低疾病致殘率和致死率。目前臨床上對中樞神經系統損傷的嚴重程度和預后評估主要依靠臨床表現和神經電生理檢查等,但根據臨床表現進行診斷的靈敏度較低,神經電生理檢查及CT等影像學檢查臨床應用時具有一定的局限性。NSE、S100-β、IGF-1等血清學指標具有量化和可動態監測等優點,能夠為手足口病的早期診治提供有效臨床依據。
NSE和S100-β是國內外認可的評估中樞神經元、髓鞘、膠質細胞損傷的細胞因子[8]。NSE主要存在于中樞神經元和神經內分泌細胞中,正常兒童血清中其水平極低,NSE分泌量與中樞神經細胞的凋亡有關,在反映中樞神經元損傷方面具有特異性。當中樞神經元損傷時,NSE通過受損的神經細胞膜及血腦屏障釋放入腦脊液和血液,可早期反映中樞神經元的受損程度[9]。S100-β主要由星形膠質細胞合成及分泌,高水平的S100-β具有神經毒性,中樞神經細胞外較高水平的S100-β可刺激相應炎癥因子的過表達,導致中樞神經細胞凋亡[4]。部分重癥手足口病合并腦損傷患兒在影像學檢查發現病變之前血清S100-β水平即有大幅度升高。本研究顯示,重癥患兒血清NSE和S100-β水平高于對照組,且危重型患兒血清和腦脊液NSE和S100-β水平高于重型患兒。經過治療,重型組和危重型組患兒血清NSE和S100-β水平均降低,與相關研究結果[10]基本一致,提示危重型手足口病患兒神經元損傷程度重于重型手足口病患兒,NSE和S100-β可作為手足口病患兒神經元損傷的特異性標志物,是反映手足口病患兒神經元損傷程度較為敏感的生化指標。
IGF-1能保護中樞神經細胞,減輕中樞神經細胞的損傷,有助于神經功能的恢復[11],對維持神經細胞生存、生長和腦損傷后神經修復具有重要作用[5]。IGF-1在新生兒缺氧缺血性腦病中具有保護作用,在手足口病合并腦炎患兒中的作用尚不完全明確。本研究顯示,重型和危重型患兒血清和腦脊液中IGF-1水平均低于對照組,且病情越重其水平越低,治療后,血清IGF-1水平升高,重型組和危重型組中趨勢一致,說明IGF-1可作為重癥手足口病患兒的早期診斷指標應用于臨床。
綜上,檢測血清和腦脊液中NSE、S100-β和IGF-1水平有助于早期判斷手足口病嚴重程度并及時進行針對性治療。

