高通量血液透析對老年尿毒癥患者鈣磷代謝異常的影響
張 妮
(常德市第一人民醫院腎內科,湖南 常德 415000)
尿毒癥作為一種腎臟重癥病,主要表現為腎功能水平的降低以及機體平衡的紊亂,患者容易發生鈣磷代謝異常,可引發轉移性鈣化,導致心血管疾病的發生危險性增高,需要采取及時的治療[1]。采取常規血液透析雖然可有效清除血肌酐以及尿素氮等多種小分子毒素,但是對于機體鈣磷代謝異常卻無顯著改善[2]。高通量血液透析(HFHD)相對于常規血液透析而言,具有更好的生物相容性,對體內毒素具有更好的清除效果[3]。本研究探討分析老年尿毒癥患者運用高通量血液透析對患者鈣磷代謝的影響,現報告如下。
1 資料與方法
1.1一般資料:選擇2016年3月~2017年3月我院收治的84例老年尿毒癥維持性血液透析患者,患者均存在鈣磷代謝異常,低通量血液透析時間≥3個月,患者自愿簽署知情同意書;排除合并嚴重感染、肝功能衰竭、肺結核等患者,合并嚴重出血、凝血功能異常等。按照隨機數字表法將其隨機分為觀察組44例與對照組40例。觀察組中男24例,女20例,年齡60~75歲,平均(65.38±3.10)歲,發病時間1~19年,平均(12.81±2.85)年。對照組中男23例,女17例,年齡61~74歲,平均(66.02±2.93)歲,發病時間1~21年,平均(11.92±2.17)年。經比較,兩組一般資料差異無統計學意義(P>0.05),有可比性。研究經醫院倫理批準。
1.2治療方法:對照組采取常規血液透析治療,血液透析器超濾系數為9 ml/(mm Hg·h),1.6 m2聚醚砜膜,血流量為200~250 ml/min,透析液流量為500 ml/min,透析時間4 h/次,3次/周。觀察組采取高通量血液透析,血液透析器超濾系數為60ml/(mm Hg·h),1.6 m2聚醚砜膜,血流量為300~350 ml/min,透析液流量為500 ml/min,每次透析時間及每周透析次數同對照組。
1.3觀察指標:對兩組患者隨訪6個月,分別對比治療前后兩組患者血清鈣(Ca2+)、血磷(P3+)、血清甲狀旁腺激素(iPTH)水平;比較兩組患者治療后微炎性反應狀態,包括血清超敏C-反應蛋白(hs-CRP)以及白細胞介素-6(IL-6)水平;比較兩組患者治療期間并發癥發生率。
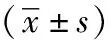
2 結果
2.1兩組治療前后鈣磷代謝指標比較:治療后觀察組患者Ca、P以及iPTH水平改善情況顯著優于對照組,差異有統計學意義(P<0.05)。見表1。
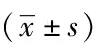
表1 兩組患者治療前后鈣磷代謝指標比較
2.2兩組患者治療后微炎性反應狀態比較:治療后觀察組患者血清hs-CRP、IL-6水平顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
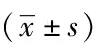
表2 兩組患者治療后微炎性狀態比較
2.3兩組患者并發癥比較:觀察組患者發生低血壓1例,皮膚瘙癢1例,并發癥發生率為4.55%(2/44),對照組患者發生皮膚瘙癢5例,低血壓2例,感染2例,并發癥發生率為22.50%(9/40),觀察組患者并發癥發生率顯著低于對照組,差異有統計學意義(χ2=5.935,P<0.05)。
3 討論
對于老年尿毒癥患者而言,容易發生鈣磷代謝異常的主要患者自身體質較差以及尿毒癥相關特點有關,尿毒癥的存在導致患者腎臟功能受損,從而影響鈣磷代謝[4]。尿毒癥作為臨床常見疾病之一,隨著患者年齡的升高其發病率逐漸增高,且近年來相關流行病學調查研究顯示,老年尿毒癥鈣磷代謝異常患者人數出現逐年上升趨勢,采取及時有效的治療對于提高患者生活質量以及延長患者生存時間具有著重要影響。對于老年尿毒癥的臨床治療,血液透析是一種主要治療措施,目前采取的常規血液透析多為低通量透析,可有效清除血肌酐、尿素氮等小分子毒素,但是低通量血液透析對于大分子毒素,如β-微球蛋白、甲狀旁腺素等清除能力較長,可導致大分子毒素在機體內的長期積蓄,從而進一步加重患者的鈣磷代謝異常[5-6]。
高通量血液透析其透析原理為吸附、對流以及彌散三種作用的綜合運用,對機體內蓄積的有毒物質可有效清除,目前在臨床中已經獲得了較為廣泛的運用[7]。本研究探討分析高通量血液透析對老年尿毒癥鈣磷代謝異常的影響,研究結果顯示,治療后觀察組患者Ca2+、P3+以及iPTH水平改善情況顯著優于對照組。表明高通量血液透析可有效改善老年尿毒癥患者鈣磷代謝異常。治療后觀察組患者血清hs-CRP、IL-6水平顯著低于對照組,表明高通量血液透析可有效降低老年尿毒癥患者機體微炎性反應狀態,可能與高通量血液透析能夠有效清除機體大分子毒素、且生物相容性更好有關。此外,觀察組患者治療期間并發癥發生率顯著低于對照組,與相關研究報道結果相似[8]。低通量透析由于毒素清除作用欠佳,可導致機體鈣磷代謝障礙以及毒物潴留而引起并發癥。
綜上所述,對于老年尿毒癥患者,采用高通量血液透析可顯著改善機體鈣磷代謝異常,同時減輕微炎癥狀態,減少患者透析相關并發癥發生率,值得臨床推廣。

