全膝關節置換術兩種手術入路早期生活質量對比分析
陳 晨,林立宇
(福建省立醫院,福建 福州 350001)
全膝關節置換術(total knee arthroplasty,TKA)是目前治療終末期骨性膝關節炎、類風濕關節炎的主要手術方法,它能非常有效地根除膝關節疼痛,矯正關節的畸形,尤其對膝關節嚴重疼痛、保守治療無效的患者具有較高的應用價值[1]。相關研究指出[2],TKA手術效果與入路方式有相關性,對術后健康宣教有指導意義。
髕旁內側入路是全膝關節置換術傳統經典入路,它可以提供較好的術野,切口一般在15~20 cm,但是創傷大,出血量多,疼痛程度重[3],因此術后恢復時間較長,股內側肌下入路最早由Hofmann[4]引入,是目前熱門的微創手術方式,相關文獻報道它對軟組織損傷小,術后疼痛輕,股四頭肌肌力恢復快,能更快地恢復全膝關節的功能[5]。我科在此基礎上改良了手術切口,采用髕骨內側弧形切口,有效保護了髕骨的血運,切口張力更小,稱為髕內側弧形切口股內側肌下入路,創傷更小,更符合微創理念。隨著微創醫學的發展,人們快速康復理念越來越強烈,微創股內側肌下入路膝關節置換術在臨床上運用也越來越廣泛,本研究旨在探討兩種入路手術后患者早期生活能力恢復情況,為快速康復骨科護理方式提出指導意義。
1 資料與方法
1.1一般資料:2017年9月~2018年4月共收治骨性關節炎患者擬行TKA手術的共62例,符合標準的患者有52例納入研究,按照隨機數字表法分為對照組和觀察組,排除未完成最終評估者2例,最終納入對照組25例,實施髕旁內側肌入路全膝關節置換術,觀察組25例,實施微創股內側肌下入路全膝關節置換術。其中男6例,女44例,年齡51~70歲,平均(64.92±3.34)歲,兩組患者的性別、年齡、體重指數(BMI)、身高、體重等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2納入指標:初次接受單膝關節置換術的骨性關節炎患者。
1.3排除標準:①同時行雙側人工全膝關節置換術的患者;②存在嚴重心血管等其他內科疾病可能影響患者臥床及康復時間的;③精神類疾病及無法有效溝通患者。
1.4手術入路:所有患者均采用氣靜吸全身麻醉方式,對照組(髕旁內側入路):采用髕前正中縱行皮膚切口,自髕上4 cm左右至脛骨結節內側,起于股四頭肌肌腱,向遠端沿髕骨內側切開關節囊,于脛骨結節內側1 cm處切開骨膜,沿骨膜下鈍性剝離,初步松解內側副韌帶,將髕骨外翻,屈膝關節,進入關節腔。微創試驗組(髕內側弧形切口股內側肌下入路):手術切口為弧形,切口遠端在脛骨結節內側1.5~2 cm斜向髕骨內側緣中點后改為向向外弧形切口,近端止于髕骨上緣水平。注意髕骨表面的皮膚及皮下不需要分離,這樣可以保護皮膚血供。分離好股內側肌后,可暴露收肌管,直視下行收肌管隱神經阻滯,效果確切。切開皮下后,組織剪銳性分離股內側肌并向外側牽拉,暴露關節囊,沿髕骨上方2 cm至髕骨內側中點向下沿髕韌帶內側切開關節囊,暴露膝關節。
兩組患者術中均給雞尾酒鎮痛,術后采用鎮痛泵及彈力繃帶、局部冰敷進行止痛消腫等處理。
1.5觀察指標:比較兩組患者術后6 h全身麻醉已清醒的狀態下,膝前疼痛VAS評分,患膝關節的活動度(ROM)及日常生活自理能力(ADL)情況。
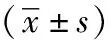
2 結果
2.1兩組術后膝前疼痛VAS評分及膝關節活動范圍比較:兩組患者術后6 h休息時疼痛差異無統計學意義(P>0.05),活動時微創組疼痛感明顯低于對照組,差異有統計學意義(P<0.05)。見表1。兩組術前術后膝關節活動范圍比較,術后早期微創試驗組關節活動效果優于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者膝前疼痛VAS評分及關節活動度比較
2.2兩組術后6 h ADL各項指標評分:微創試驗組與對照組術后早期ADL各組評分比較結果顯示,轉移、上廁所、行走、上下樓梯這四個條目,差異有統計學意義(P<0.05),表明微創試驗組患者術后早期日常生活能力特別是行動力明顯高于對照組。見表2。

表2 兩組手術入路術后ADL評分各項目比較(n=50,分,
3 討論
人工全膝關節置換術是骨科常見的手術,其主要目的是最大限度矯正患者的畸形,使其恢復正常的生活活動能力,提高患者的生活質量,而術后疼痛程度及生活自理能力的恢復情況是影響患者滿意度的重要因素。臨床調查顯示,合理的選擇入路方式對手術效果起到至關重要的作用[6]。微創股內側肌下入路在全膝關節置換術相較于髕骨旁內側入路有著創傷小,不切開肌肉的優勢。Majima T等認為微創入式比傳統入式可以在術后1年內較快的增加膝關節活動范圍,減輕術后疼痛,增強股四頭肌肌力[7]。還有研究發現微創股內側肌下入路在術后前3 d可以減低平均疼痛評分并加快功能康復[8]。由此可見微創手術方式無疑是利于機體快速康復的,目前的快速康復模式就應早期干預,如何幫助患者術后更好地恢復,就應了解術后早期患者恢復情況與傳統方式的不同。
本研究結果顯示在術后早期6 h時靜息狀態兩組患者的疼痛感無明顯差異,但活動時微創組明顯疼痛感低于對照組,并且活動時膝關節的活動范圍也優于傳統入路。
ADL量表是評估患者日常生活中完成的自我衣、食、住、行基本自理活動能力[9-10],應用該量表對術后早期患者基本生活能力進行評估,可以更好地為臨床護理起到積極指導作用。本研究結果顯示,在患者全身麻醉清醒6 h后,微創試驗組患者在轉移、上廁所等行動能力方面優于對照組。上述結果表明微創入路手術患者術后關節活動恢復得更快、更早,早期的下肢活動能力優于傳統手術組,基于快速康復理念的指導,合理運用護理資源,以滿足患者生理、心理等方面需求。護理工作上,護士針對微創入路手術的患者術后6 h即可鼓勵患者主動的功能鍛煉,生命體征許可情況下甚至早下床活動,有利于預防下肢靜脈血栓的發生,盡早恢復關節活動度,對行傳統入路手術的患者術后6 h的護理工作重點仍是在指導家屬完成被動按摩等以被動為主的康復訓練,適時鼓勵盡早活動,適當輔助鎮痛。
總之微創股內側肌下入路膝關節置換術相比傳統入路手術臨床效果顯著,術后早期有助于患者盡早開展自我功能鍛煉,有疼痛程度輕,膝關節活動度恢復快,早期日常生活能力恢復強的優點,對臨床護理工作有指導意義,加速快速康復的發展,為快速康復骨科護理制定針對性個體化的護理措施和健康宣教提供依據,使患者更快更滿意地回歸社會。

