超聲乳化聯合小梁切除術治療老年白內障合并青光眼的療效
李素美
(淮安市洪澤區人民醫院,江蘇 淮安 223100)
白內障和青光眼都是臨床較常見的眼科疾病,多發群體為老年人〔1〕。晶狀體渾濁是導致患者患白內障的主要誘因,白內障對患者的視力有著嚴重影響〔2〕。由于老年人的血壓不穩定,易引發高血壓等疾病,患者的視神經乳頭灌注壓會因血壓的問題出現不良反應,從而導致患者的視覺功能受到影響,無法正常運作,患者發現病情應及時到正規醫療機構進行治療,如不及時進行有效治療可能會導致視覺嚴重受損,甚至會出現失明的情況〔3〕。因為人口老齡化的持續,導致國內白內障合并青光眼的發病率仍在不斷上漲,成為臨床較嚴重的問題〔4〕。本研究探討超聲乳化聯合小梁切除術治療老年白內障合并青光眼的療效。
1 資料與方法
1.1一般資料 選取自2017年2月至2019年2月在淮安市洪澤區人民醫院接受治療的白內障合并青光眼患者64例。按隨機數字表法分成對照組(32例)和實驗組(32例)。實驗組男11例,女21例,年齡67~89〔平均(71.46±3.72)〕歲;對照組男12例,女20例,年齡68~90〔平均(71.66±3.98)〕歲。所有患者病案資料齊全,并符合納入標準。經醫院倫理委員會批準,患者及家屬自愿簽署知情同意書。兩組基本資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法 對照組實施小梁切除術單獨治療,具體操作:術前需對患者進行詳細常規檢查,并給予患者縮瞳劑及高滲液等進行降壓處理,具體的實施需要參考患者的實際眼壓情況〔5〕。若患者有嚴重的結膜充血情況,應給予適量的激素類眼藥水以減輕結膜充血癥狀〔6〕。做好術前準備后,開始麻醉工作,采用2%濃度的利多卡因進行浸潤麻醉,患者經過有效麻醉后進行球結膜瓣的制作,制作球結膜瓣一般選擇上方,根據實際情況可進行調整于其他象限位進行制作,球結膜瓣有以角膜緣為基底的結膜瓣和以穹隆部為基底的結膜瓣兩種〔7,8〕。鞏膜止血后進行鞏膜瓣的制作,首先切除患者小梁組織和尺寸稍小于切口的周邊虹膜,然后在角膜緣部位建立通道用于眼外引流,接著應用鞏膜板層對引流口實施覆蓋,從而防止過多的房水流出。
實驗組實施超聲乳化聯合小梁切除術共同治療,小梁切除術同對照組,超聲乳化具體操作如下:在10~12點的方向行大小3 mm×4 mm左右的板層鞏膜瓣直至距透明角膜1 mm處予以穿刺。在進入前房之后,注入合理劑量的黏彈劑,從而會有一個直徑大小約5 mm的環形撕囊形成,應用水分離及超聲乳化儀將碎核晶狀體進行乳化,負壓范圍100~120 mmHg,平均能量30%~60%,將殘余的皮質進行吸除,最終在囊袋中完成合適人工晶狀體的植入〔9〕。
1.3觀察指標 觀察比較兩組治療前后的平均視力水平〔采用國際標準視力表進行評價,視力為差級數(0.1~1.0),以小數記錄〕及平均眼壓情況;觀察比較兩組瞳孔異常、角膜水腫等術后并發癥的發生情況。
1.4統計學處理 采用SPSS25.0軟件進行χ2及t檢驗。
2 結 果
2.1兩組平均視力水平及平均眼壓情況比較 術前兩組平均視力、平均眼壓比較,差異均無統計學意義(P>0.05);術后,兩組平均視力均明顯提高、平均眼壓均明顯減小,且實驗組改善情況更佳,差異均有統計學意義(P<0.05)。見表1。
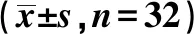
表1 兩組平均視力、平均眼壓水平比較
2.2兩組術后并發癥發生情況比較 實驗組術后并發癥發生率明顯低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后并發癥發生情況比較〔n(%),n=32〕
3 討 論
白內障合并青光眼是臨床較常見的老年人眼科疾病,需要及時到醫院進行診治,如延誤治療會導致病情進一步加重,嚴重影響患者日常生活〔10〕。老年患者多患有累及全身各系統的疾病,導致機體功能出現不同程度衰弱,這類患者對手術的承受能力較差,不建議單獨采用手術進行治療〔11〕。研究表明,超聲乳化聯合小梁切除術,可顯著提高老年白內障合并青光眼的治療效果〔12〕。
超聲乳化技術是指在超聲波能量作用下,通過振蕩的方式將白內障核粉碎使其呈現乳糜狀,然后連同皮質一起吸出,吸出后再進行人工晶體的植入〔13〕。超聲乳化手術的時間相對較短,且切口與傳統方式相比要小,患者承受的痛苦也相對較少,術后散光概率較小且利于散光矯正,能有效減少并發癥的發生,有利于患者視力功能的恢復〔14〕。超聲乳化技術可讓前房具有良好的密閉性,與小梁切除術聯合能發揮良好協同效果,更好地進行眼壓控制。手術時進行灌注液加壓,通過沖擊前房角部能夠有效對前房角進行處理,避免造成粘連情況的發生,可有效地防止視神經因青光眼眼壓增高而受到損傷,保障了患者術后康復進度〔15〕。白內障合并青光眼老年患者,在手術治療后容易引發角膜水腫,多因為手術前角膜內皮受到高眼壓損傷而致,如手術中超聲乳化時間過長,其釋放的能量也易導致角膜內皮細胞被灼傷,導致角膜水腫。瞳孔異常也是易發生的并發癥,誘因主要是手術切口的愈合質量不佳。
臨床中角膜水腫是通過超聲乳化聯合小梁切除術對老年白內障合并青光眼患者進行治療后最為常見的一種并發癥。出現角膜水腫的患者癥狀大多較輕微,若患者能積極配合醫護人員進行治療,角膜水腫癥狀會在1~2 w內得到治愈,癥狀相對嚴重的患者在經歷1~3個月的治療,情況也會得到明顯改善或治愈。對于角膜水腫癥狀較輕微的患者,臨床一般采用妥布霉素地塞米松滴眼液和重組牛堿性成纖維細胞生長因子滴眼液滴在進行手術眼睛的局部進行治療,相鄰2次的時間間隔為2 h。對于角膜水腫癥狀相對嚴重的患者,臨床一般采用50%的葡萄糖溶液或10%的氯化鈉溶液滴在進行手術眼睛的局部,相鄰2次的時間間隔為30 min,同時采用20 mg的注射用甲潑尼龍琥珀酸鈉對球結膜下進行注射,頻率為2次/w。可通過內皮細胞移植的方法來治療因角膜失代償嚴重而無法正常恢復的患者。手術前眼壓狀態過高對角膜內皮造成損傷而導致角膜內皮細胞死亡;手術中因為晶狀體硬度大無法短時間內乳化,從而使超聲乳化時間延長,釋放過度的能量而灼傷角膜內皮細胞;灌注液中的化學成分及酸堿度的原因造成損傷;手術過程中醫護人員的操作問題等情況,都會造成角膜水腫并發癥的發生。
在老年白內障合并青光眼患者的治療中,應對并發癥的發生進行有效預防,才能有效保障患者的身體健康和生活質量。醫護人員應熟練掌握手術操作及對應的一些技巧,并且保證醫療器械的消毒質量,嚴格遵循無菌治療。醫護人員應對患者情況充分了解,根據患者情況進行手術調整,如對于高血壓和糖尿病患者,需保證患者進行手術治療時其血壓和血糖必須控制在合理范圍內,如實際情況無法有效控制,應根據情況盡量縮短手術時間。醫護人員應對手術之前的檢查給予一定重視,患者應完善相關實驗室檢查和影像檢查,保證對患者實際情況的掌握程度,從客觀上進行合理評估,給患者提供準確有效的治療方案,避免對患者造成不必要的傷害,提高治療效果,提供優質的醫療服務。角膜水腫是白內障患者在臨床中較為常見的并發癥,如果對角膜內皮進行有效保護可防止角膜水腫的發生,醫護人員需對超聲乳化技術全面掌握,合理化使用超聲乳化能量,同時在適當的時機采用角膜內皮保護劑對患者的角膜內皮進行保護,減少超聲乳化能量對角膜內皮的傷害,降低角膜水腫并發癥的發生概率。對于長期服用阿司匹林的患者,應在手術前1 w內停止服用,可有效避免手術中或手術后的出血情況。醫護人員應保證手術操作的準確度,避免因操作不當造成前房出血的情況發生,避免因房水釋放速度造成眼壓下降過快而致脈絡膜脫離。對后囊膜完整性的保護、人工晶狀體植入時摩擦的避免及對色素膜刺激的有效控制,都可減少黃斑囊樣水腫的發生概率。

