孟魯司特輔助治療小兒變應性鼻炎的臨床療效及其對TSLP、IL-13、IgE的影響
王雪峰,付 寧,賴曉敏
(蒼南縣人民醫院 耳鼻喉科,浙江 溫州 325800)
變應性鼻炎為慢性炎性疾病,是由免疫球蛋白E(IgE)介導的鼻粘膜非感染性疾病,肥大細胞及多種免疫活性的細胞及炎性細胞因子均參與其中[1]。近年來隨著環境的變化,兒童變應性鼻炎的發病率逐年升高。Th細胞受到變異原刺激后導致的Th1/Th2失衡是引起變應性鼻炎發病的關鍵,胸腺基質淋巴生成素(TSLP)的表達上調能夠誘導Th細胞向Th2方向分化,造成Th2優勢免疫應答,導致IL-13、IL-4等細胞因子分泌增多,進一步促進B淋巴細胞活化,IgE水平升高[2-3]。患兒鼻粘膜中的促炎性細胞會表達白三烯受體,而白三烯是誘發變應性鼻炎的重要介質,會增加鼻氣道阻力。孟魯司特為特異性白三烯受體拮抗藥物,能夠通過抑制白三烯活性減輕黏膜水腫和炎性細胞浸潤、支氣管痙攣,可增強Th1介導的細胞免疫,抑制Th2介導的體液免疫,保持Th1/Th2平衡[4]。本研究應用孟魯司特輔助治療小兒變應性鼻炎,通過觀察患兒治療后癥狀、體征的改善及治療前后血清中相關炎性因子、免疫因子變化情況,探討該治療方案的作用機理和臨床療效。
1 資料與方法
1.1 資料選取 選擇2015年8月—2017年5月浙江溫州蒼南縣人民醫院兒科門診收治的變應性鼻炎患兒100例,本研究經院倫理委員會批準。入組標準:①符合《兒童變應性鼻炎診斷和治療指南》[5]中兒童變應性鼻炎的診斷標準,②年齡2~14歲,③初次就診且為變應性鼻炎發作期,④法定監護人書面簽署知情同意書。排除標準:①合并嚴重心、腦、肝、腎、造血系統的原發性疾病,②合并精神疾病,③處于哮喘急性發作期,④不能堅持用藥治療的依從性差的患兒,⑤治療期間出現嚴重不良反應,⑥治療前4周服用抗組胺藥、糖皮質激素和白三烯受體阻滯劑等藥物的患兒。
1.2 一般資料 100例變應性鼻炎患兒隨機分為觀察組和對照組各50例。觀察組中男30例,女20例;平均年齡(7.35±0.56)歲;合并哮喘16例。對照組中男32例,女18例;平均年齡(7.50±0.66)歲;合并哮喘18例。2組患兒性別、年齡、合并哮喘等一般資料比較差異無統計學意義(P>0.05)。
1.3 治療方法 合并哮喘的患兒給予常規抗哮喘藥物控制治療。對照組口服氯雷他定片(上海先靈葆雅制藥有限公司,國藥準字H10970410),體質量>30 kg患兒給予10 mg,Qd,口服;體質量≤30 kg患兒給予5 mg,Qd,口服。聯合使用布地奈德鼻噴霧劑(阿斯利康制藥有限公司,國藥準字J20140048),每次每個鼻孔噴入64 μg;早晚各2次。觀察組在對照組治療基礎上加用孟魯司特片(杭州默沙東制藥有限公司,國藥準字J20130054),3~6歲患兒給予4 mg,口服;>6歲患兒給予5 mg,口服;每晚1次。2組治療療程均為8周。
1.4 觀察指標
1.4.1 臨床療效 1個療程后,采用《兒童變應性鼻炎診斷和治療指南》[5]進行臨床療效的評價。顯效:治療后患兒噴嚏、鼻塞、流涕等臨床癥狀完全消失,鼻鏡檢查鼻黏膜水腫消失,3個月以上無復發;有效:治療后患者上述臨床癥狀基本消失或明顯好轉,鼻鏡檢查鼻黏膜水腫基本消失或水腫減輕,發作次數減少;無效:治療后患兒臨床癥狀及鼻鏡檢查基本無改善甚至加重。總有效率= 顯效率+有效率。
1.4.2 癥狀評分 治療前后,統計2組鼻部癥狀體征總分(TSS)和視覺模擬量表評分(VAS)。TSS評分方法中,對患兒的癥狀(鼻癢、鼻塞、噴嚏、流涕、眼癢、眼紅腫、流淚、眼痛、憋氣、喘息、咳嗽、胸部壓迫感等)分別進行評分,評分范圍0~3分,0分為無癥狀,1分為輕度,2分為中度,3分為重度;評價完成后計算總分,滿分24分,分值越高表明患兒癥狀越嚴重。VAS評分方法將患兒的臨床癥狀從無癥狀到極為嚴重進行評分,評分范圍0~10分,0分為無癥狀,10分為極為嚴重。
1.4.3 檢測 治療前后,ELISA方法檢測2組患兒靜脈血中TSLP、IL-13、IgE水平,檢測試劑盒購于深圳晶美生物工程公司,按試劑盒說明嚴格進行操作。
1.4.4 生活質量 治療前后分別填寫鼻炎相關生活質量問卷(ARQLQ)[6]。評分范圍0~3分,0分為毫無癥狀,1分為有輕微癥狀,對生活影響不大;2分為癥狀較重,對生活有影響;3分為癥狀嚴重,困擾生活,甚至影響睡眠。
1.4.5 不良反應 記錄兩組治療期間頭暈、乏力、口干、惡心、嗜睡等不良反應發生情況以及肝功能及心率等有無異常。

2 結果
2.1 臨床療效 觀察組治療后顯效率高于對照組,差異有統計學意義(P<0.05),但觀察組治療總有效率與對照組差異無統計學意義(P>0.05)。見表1。
2.2 癥狀評分 治療前,2組患兒的TSS、VAS評分比較差異無統計學意義(P>0.05)。治療后,2組的TSS、VAS評分均明顯低于治療前,且觀察組低于對照組,差異均有統計學意義(P<0.01)。見表2。

表1 治療后2組患兒臨床療效比較[n(%)]

表2 治療前后2組患兒TSS、VAS評分比較分)
注:與對照組治療后比較,*t=17.7924,P<0.01;#t=38.4777,P<0.01。
2.3 血清TSLP、IL-13、IgE 治療前,2組患兒的血清TSLP、IL-13、IgE水平差異無統計學意義(P>0.05)。治療后,2組的血清TSLP、IL-13、IgE水平均明顯低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.01)。見表3。
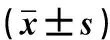
表3 治療前后2組患者血清TSLP、IL-13、IgE水平
注:與對照組治療后比較,*t=3.292,P<0.01;#t=8.125,P<0.01;▲t=4.942,P<0.01。
2.4 生活質量 治療前,2組的ARQLQ評分差異無統計學意義(t=1.8713,P>0.05)。治療后,2組的ARQLQ評分均明顯低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.01)。見表4。

表4 治療前后2組ARQLQ評分比較分)
注:*與對照組治療后比較,t=26.2794,P<0.01。
2.5 不良反應 治療期間,合并哮喘的患兒均處于緩解期,無哮喘復發;2組患者均無嚴重不良反應出現,觀察組4例出現頭暈、乏力、口干,對照組6例出現乏力、口干、惡心、嗜睡。但治療后期這些癥狀逐漸消失,兩組患者肝功能及心率等均無異常。
3 討論
變應性鼻炎臨床又稱過敏性鼻炎,為復雜的慢性炎性疾病,主要病理機制為由免疫球蛋白E(IgE)介導的鼻粘膜非感染性疾病,肥大細胞及多種免疫活性的細胞及炎性細胞因子均參與了變應性鼻炎的發病過程。近年來,隨著氣候、環境等因素的變化,兒童變應性鼻炎的發病率逐年上升,如何有效防治變應性鼻炎,保障兒童健康成長為臨床和基礎研究的熱點[7]。諸多研究結論均表明,變應性鼻炎的發病機制復雜,Th細胞受到變異原刺激后導致的Th1/Th2失衡是引起變應性鼻炎發病的關鍵。在變應性鼻炎的發病過程中,胸腺基質淋巴生成素(TSLP)的表達上調能夠誘導Th細胞向Th2方向分化,造成Th2優勢免疫應答,導致IL-13、IL-4等細胞因子分泌增多,進一步促進B淋巴細胞活化,IgE水平升高。
氯雷他定為第二代抗組胺藥物,常用于治療臨床疾病的過敏癥狀[8]。布地奈德為具有高效局部抗炎作用的糖皮質激素。兩種藥物的聯合使用分別作用于氣道炎癥和支氣管痙攣,在分子和細胞水平上發揮協同治療作用[9]。本研究中2組患者治療后血清TSLP、IL-13、IgE水平均明顯低于治療前,可見氯雷他定和布地奈德治療及孟魯斯特輔助治療的方法可在不同程度上調節Th1/Th2的平衡,改善機體炎癥反應,減少IgE的表達,進而達到治療變應性鼻炎的作用。白三烯為參與變應性鼻炎發生發展的重要介質,可通過影響機體平滑肌反應性、黏膜分泌、微血管通透、炎癥反應等參與變應性鼻炎的發生發展中[10]。孟魯司特為白三烯拮抗藥,能夠通過抑制白三烯活性減輕黏膜水腫和炎性細胞浸潤、支氣管痙攣,并通過阻斷白三烯的致炎作用以及白三烯與受體的結合,增強Th1介導的細胞免疫,抑制Th2介導的體液免疫,來調節Th1/Th2的平衡[11]。有研究稱,孟魯司特能夠通過降低變應性鼻炎患者外周血中嗜酸性粒細胞水平,減輕機體炎癥反應,對于患者Th1/Th2平衡紊亂也有一定的調節作用[12]。本研究中觀察組治療后血清TSLP、IL-13、IgE水平均明顯低于對照組,證實了加用孟魯司特在調節Th1/Th2平衡紊亂,改善變應性鼻炎患兒機體炎癥狀態和糾正免疫失衡方面的療效更加顯著。這可能是由于藥物抑制了TSLP的表達,Th2的分化降低,IL-13的分泌減少,進而抑制了B淋巴細胞活化,IgE生成減少,最終達到調節Th1/Th2平衡紊亂,改善患兒炎癥的目的。
本研究中,2組治療總有效率雖無統計學差異,但觀察組顯效率明顯高于對照組,且觀察組治療后TSS、VAS評分、ARQLQ評分均明顯低于對照組治療后。可見,在氯雷他定和布地奈德的基礎上加用孟魯司特能極大地改善患兒的癥狀、體征和機體炎癥狀態,糾正了Th1/Th2失衡,且提高了生活質量。

