多學科協作模式對防控重癥監護病房多重耐藥菌患者感染率的影響研究
(陽谷縣人民醫院,山東 聊城 252300)
重癥監護病房(ICU)為醫院救治重危患者的特殊科室,多重耐藥菌(MDRO)是指對3類及以上的抗菌藥物存在耐藥性的細菌[1],因ICU環境存在大量MDRO,所以多發生醫院感染[2]。多學科協作模式是一種新型的全方位小組協作模式[3],本研究選取我院ICU(2017年1月至2019年1月)收治的1500例患者,就探討其對ICU MDRO感染率的效影響。
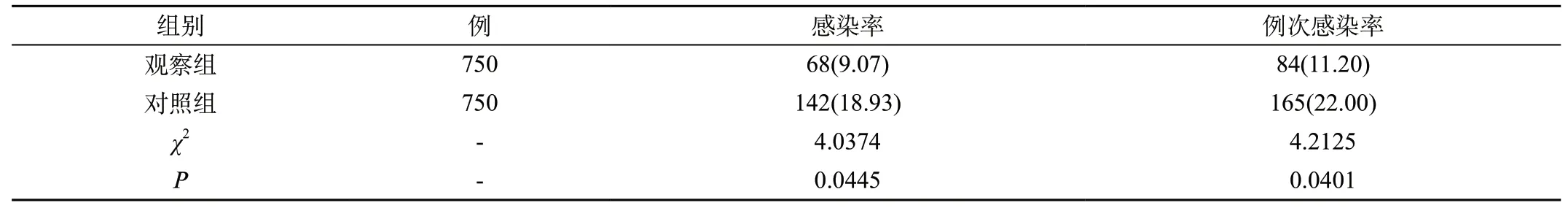
表1 兩組患者感染情況對比[n(%)]

表2 兩組患者MDRO感染率對比[n(%)]
1 資料與方法
1.1 一般資料:選取我院ICU(2017年1月至2019年1月)收治的1500例患者,根據不同MDRO感染預防分為2組,對照組(n=750)接受常規預防措施,其中男479例,女271例;年齡47~83歲,平均(62.58±7.58)歲;觀察組(n=750)接受多學科協作模式,其中男480例,女270例;年齡44~85歲,平均(62.55±7.57)歲;兩組患者一般資料對比無差異(P>0.05)。納入標準:①入ICU前無MDRO感染者;②患者及家屬均知情研究。
1.2 方法:兩組患者均接受常規MDRO感染預防和控制措施,包括科室組織培訓、開展MDRO感染監測、環境表面消毒清潔、接觸隔離、標準預防、嚴格手衛生、單間隔離等,觀察組再接受多學科協作模式干預:
1.2.1 組建專業化管理團隊:選擇ICU、信息科、藥學部、微生物實驗室、院感科組建MDRO感染控制管理團隊,由ICU院感專職護士和醫師聯合院感科專家評估ICUMDRO感染現狀,尋找高危因素,并據此制定針對性對策,同時對薄弱環節進行相關培訓[4]。當ICU患者出現MDRO感染后,院感科需協助院感醫師和護士分析感染發生原因以及應對措施,并對MDRO感染的進展進行動態觀察。微生物實驗室則根據相關制度管理MDRO,一旦發現MDRO需立刻向臨床科室通知,使醫護人員可在第一時間了解MDRO信息,并采取應對措施[5]。
1.2.2 MDRO感染醫院病例診治專家團隊:選擇藥學部、微生物實驗室、ICU、呼吸內科、急性感染科、院感科專家各兩名組建MDRO感染病例診治專家團隊,聯合診治MDRO感染,并根據患者個體情況制定應對措施。
1.2.3 ICU感染防控團隊:ICU患者的病情危重,大多需要使用輔助器械或存在侵入性診療操作,因此容易感染,對此需聯合相關科室專家組建院感防控團隊,包括護理部、醫務部兩個部分,護理部負責對ICU 醫護人員進行深靜脈置管維護、靜脈輸液、吸痰等操作進行培訓和考核,醫務部負責對ICU醫師進行氣管插管、深靜脈置管等各項有創操作進行培訓和考核,提高ICU醫師和護理人員業務素質。同時院感科需對ICU工作情況進行動態監測,隨機抽查標準預防、終末消毒、日常清潔、環境、手衛生等執行情況,及時處理錯誤問題[6]。早期主動篩查新轉入的患者,應在入ICU后24 h內送檢咽拭子標本或痰液,及時篩查是否存在MDRO,及時診斷、發現,以便及早進行治療。
1.2.4 抗菌藥物使用管理團隊:濫用抗菌藥物可產生耐藥菌,所以需合理使用抗菌藥物,對此藥學部需對ICU進行日常查房制度,發現MDRO感染病例后,根據患者藥敏結果選擇合理的抗菌藥物,避免誘導耐藥菌出現,提高抗菌效果[7]。
1.2.5 多學科協作模式的評價:院感科每月分析和總結MDRO感染管理成效和ICU感染情況,每季度各管理團隊也舉行座談會,探討院感管理中存在的問題,并根據MDRO感染情況和應對情況持續改進工作質量。
1.3 觀察指標:對比兩組患者感染情況、MDRO感染率和MDRO感染患者防控措施、治療相關指標以及疾病轉歸。疾病轉歸:死亡:病情惡化導致死亡;無效:病情無好轉,感染仍然存在;一般:病情有所好轉,感染明顯改善;有效:病情明顯好轉,感染基本控制[8]。
1.4 統計學處理:選用CS14.0統計學軟件,計數、計量資料以[n(%)]、(均數±標準差)表示,χ2、t檢驗,設P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者感染情況對比:觀察組感染率與例次感染率分別為68例(9.07%)、84例(11.20%),對照組分別為142例(18.93%)、165例(22.00%),兩組患者部位包括傷口部位、手術部位、泌尿道、下呼吸道,感染率和例次感染率對比差異明顯(P<0.05)。見表1。
2.2 兩組患者MDRO感染率對比:兩組患者主要MDRO感染包括嗜麥芽窄食單胞菌、鮑氏不動桿菌、洋蔥伯克霍爾德菌、肺炎克雷伯菌、銅綠假單胞菌,MDRO感染率對比,觀察組為4.27%(32/750),對照組為11.87%(89/750),兩組對比差異明顯(P<0.05)。見表2。
2.3 兩組MDRO感染患者防控措施對比:觀察組MDRO感染患者護工知曉、護士知曉、醫師知曉、轉科告知、終末消毒、物品專用、穿隔離衣、戴手套執行率分別為255例(85.00%)、297例(99.00%)、297例(99.00%)、29例(100.00%)、32例(100.00%)、531例(99.07%)、985例(78.99%)、1885例(93.92%),對照組分別為201例(67.00%)、279例(93.00%)、278例(92.67%)、32例(84.21%)、79例(88.76%)、518例(93.67%)、812例(59.97%)、1528例(76.02%),兩組對比差異明顯(P<0.05)。見表3。
2.4 兩組MDRO感染患者治療相關指標對比:觀察組MDRO感染患者住院時間和日均費用分別為(13.82±2.88)d、(953.54±254.62)元,對照組分別為(22.46±4.21)d、(1257.65±277.68)元,兩組對比差異明顯(t=10.7277、5.4270,P<0.05)。見表4。
2.5 兩組MDRO感染患者疾病轉歸對比:觀察組無效、一般、有效、死亡分別為4例(12.50%)、22例(68.75%)、5例(15.63%)、1例(3.13%),對照組分別為32例(35.96%)、44例(49.44%)、4例(4.49%)、9例(10.11%),兩組MDRO感染患者疾病轉歸對比差異明顯(P<0.05)。見表5。
3 討 論
MDRO是常見醫院獲得性感染病原菌之一,若不及時進行有效控制,可加重患者病情,引起醫療糾紛,嚴重損害醫院形象,所以預防和控制MDRO感染具有重要意義[9]。多學科協作模式是一種新型的醫學模式,將傳統的個體式或經驗史醫療模式轉變為全方位小組協作模式,不僅有利于合理整合配置醫療資源,還能促進各學科交叉發展,進而提高整體專業水平[10]。
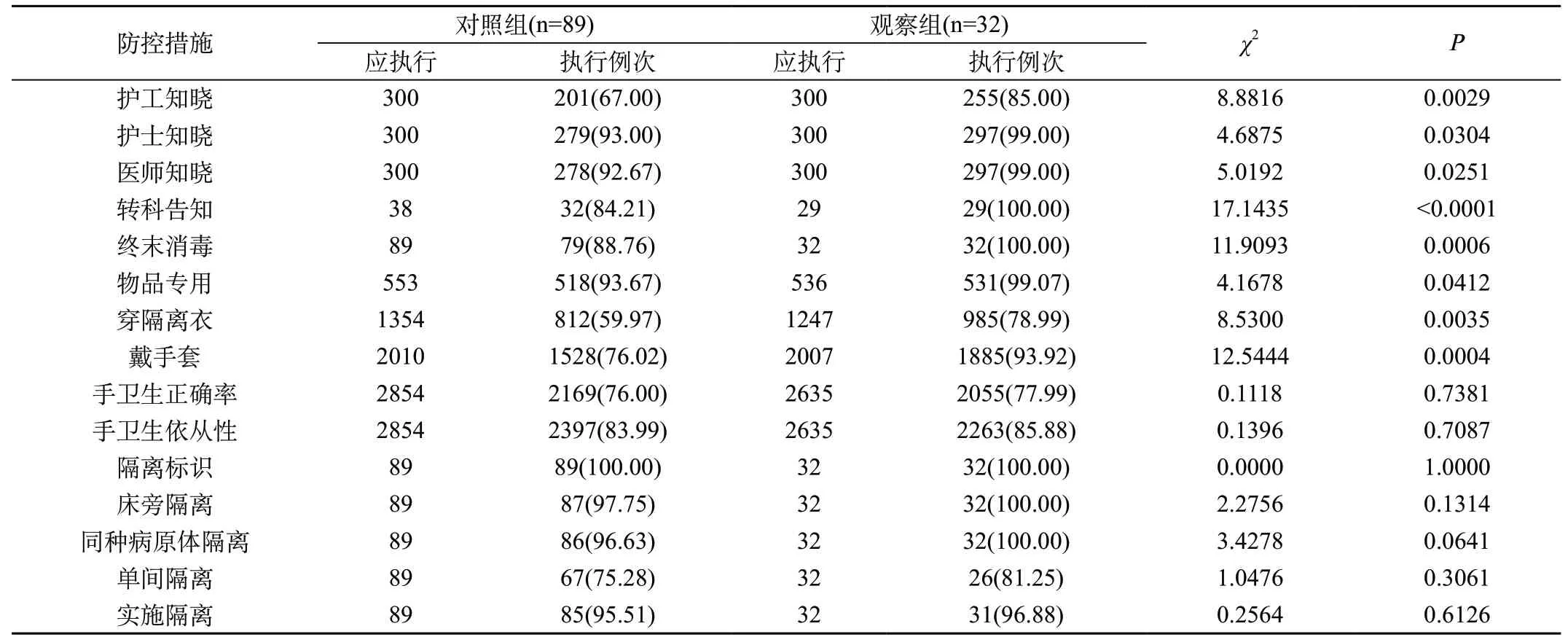
表3 兩組MDRO感染患者防控措施對比[n(%)]
表4 兩組MDRO感染患者治療相關指標對比(±s)
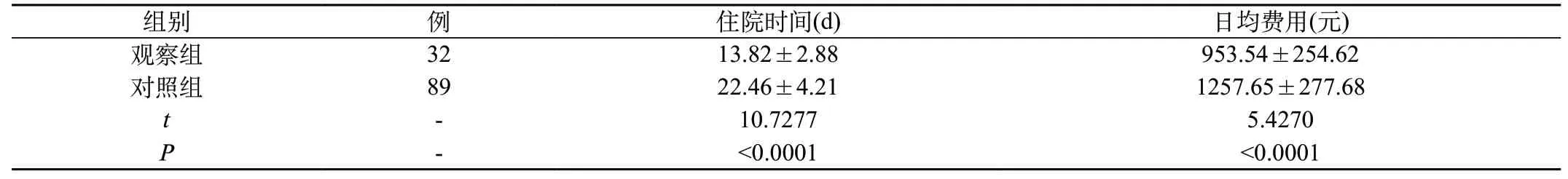
表4 兩組MDRO感染患者治療相關指標對比(±s)
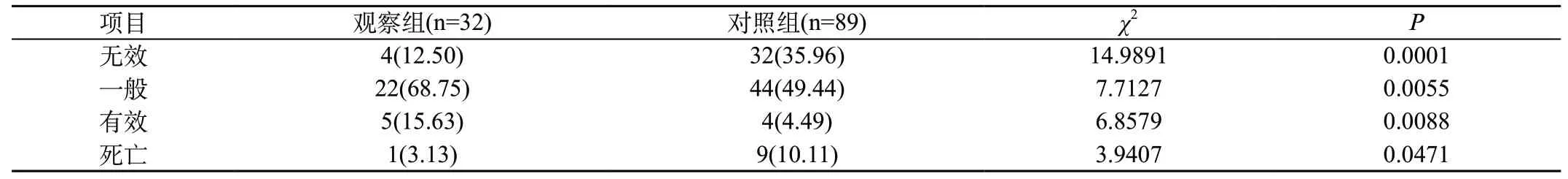
表5 兩組MDRO感染患者疾病轉歸對比[n(%)]
我院ICU應用多學科協作模式后,聯合急性感染科、護理部、醫務部、信息科、藥學部、微生物實驗室、院感科等科室組建了抗菌藥物使用管理團隊、ICU感染防控團隊、MDRO醫院感染病例診治專家團隊、MDRO感染控制管理團隊,聯動管控MDRO管理。
結果顯示,兩組患者感染率和例次感染率以及MDRO感染率對比差異明顯(P<0.05),說明多學科協作模式可有效降低ICU感染率;兩組患者主要MDRO感染包括嗜麥芽窄食單胞菌、鮑氏不動桿菌、洋蔥伯克霍爾德菌、肺炎克雷伯菌、銅綠假單胞菌,經分析與醫院感染管理不足、抗菌藥物使用不合理、各種侵襲性操作、患者免疫力低下、病房環境等有關,提示需持續改進管理質量[11]。兩組MDRO感染患者護工知曉、護士知曉、醫師知曉、轉科告知、終末消毒、物品專用、穿隔離衣、戴手套執行率對比差異明顯(P<0.05),說明多學科協作模式能提高醫護人員的防控意識,分析與四個管理團隊的聯動管控有關,進一步提示需加大對ICU醫護人員的職業素質培養,持續監測MDRO感染情況[12-13]。
兩組MDRO感染患者住院時間和日均費用以及疾病轉歸對比差異明顯(P<0.05),分析是多學科協作模式可為患者提供全程藥學服務和個體化診療,因此用藥更加安全,縮短住院時間,減少了日均費用,同時正確的藥物指導也降低了不良反應,避免了耐藥菌產生,因此轉歸結果更好。

