血清催產素與中老年原發性高血壓的相關性*
袁 娟,盧 薇,王 青,余紅嵐,趙素云,李海英,喻 杰,楊 睿
(貴陽市第一人民醫院內分泌科,貴州貴陽 550003)
高血壓是構成心腦血管疾病的主要危險因素,能夠損傷心臟、腎臟、大腦等機體的重要器官,在臨床中具有較高的發病率,研究顯示,2010年我國成年人高血壓的患病率約為33.5%,患者人數約占全球高血壓患者總數的20.0%,其中,原發性高血壓(EH)占95.0%[1-2]。近年來,我國人口老齡化社會進程不斷加快,EH已成為危害中老年身體健康的一個重要危險因素[3],由于EH的發病機制及病因較為復雜,目前尚未完全了解,有關病因及影響因素研究大多集中在胰島素抵抗、神經系統、腎素-血管緊張素-醛固酮系統、生活方式等方面[4]。隨著EH發病機制研究的不斷深入和發展,有研究發現,催產素(OT)具有抗氧化、抗炎等作用,能夠對機體降低血壓發揮生物學功能[5-6]。然而,有關血清OT與EH的相關性研究卻未見報道,為此,本文以中老年EH患者為研究對象,進一步探索血清OT與EH的關系。
1 資料與方法
1.1一般資料 選取2016年9月至2017年12月在本院門診治療的EH患者和體檢健康者各50例作為研究對象,年齡≥45歲[7],分為兩個組,其中EH組(觀察組),其中男29例,女21例,平均(59.23±8.93)歲,以《中國高血壓防治指南2010》[8]為EH診斷標準,即收縮壓≥140 mm Hg,或(和)舒張壓≥90 mm Hg,排除標準:繼發性高血壓、糖尿病、冠心病、腎臟疾病、腦血管疾病、妊娠、腫瘤、外傷感染等其他系統疾病;體檢健康組(健康對照組),其中男27例,女23例,平均(56.87±8.76)歲。
1.2方法 (1)一般資料收集:包括姓名、性別、年齡、飲酒史、吸煙史、飲食習慣、運動鍛煉行為等;(2)體格檢查:工具統一,指定專人負責測量研究對象的身高、體質量、收縮壓(SBP)、舒張壓(DBP)等,計算體質量指數(BMI)=體質量(kg)/身高2(m2);(3)生化指標檢測:所有研究對象于清晨空腹(10 h以上)抽取靜脈血,酶法測定空腹血糖(FPG)、化學發光法測定空腹血漿胰島素(FINS),西門子7600全自動生化儀檢測總膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、高敏C-反應蛋白(hs-CRP)。計算穩態模型胰島素抵抗指數[9](HOMA-IR=空腹血糖×空腹胰島素/22.5)。采用ELISA法測定血清OT水平,嚴格按照說明書進行規范操作。
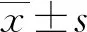
2 結 果
2.1兩組一般臨床資料及生化指標比較 除年齡指標外,其余各項指標組間比較,差異有統計學意義(P<0.05),見表1。
2.2血清OT與臨床一般資料及生化指標的相關性 相關性分析表明,血清OT與BMI、SBP、DBP、FPG、FINS、TC、TG、LDL-C、hs-CRP、HOMA-IR呈負相關關系,與HDL-C呈正相關關系(P<0.001),見表2。

表1 兩組一般臨床資料及生化指標比較

表2 血清OT與臨床一般資料及生化指標的Pearson相關性分析
2.3血清OT影響因素的多元線性回歸分析 以血清OT為因變量,以BMI、SBP、DBP、FPG、FINS、TC、TG、HDL-C、LDL-C、hs-CRP、HOMA-IR為自變量進行多元線性回歸分析,結果表明,FINS、hs-CRP、HOMA-IR是血清OT的獨立影響因素(P<0.05),見表3。

表3 血清OT影響因素的多元線性回歸分析
2.4EH影響因素的多因素Logistic回歸分析 以是否患有EH為因變量,以BMI、SBP、DBP、FPG、FINS、TC、TG、HDL-C、LDL-C、hs-CRP、OT、HOMA-IR為自變量進行多因素非條件Logistic逐步回歸分析,結果顯示,FPG、FINS、HOMA-IR、OT是EH的主要影響因素(P<0.05),見表4。

表4 EH影響因素的多因素Logistic回歸分析
3 討 論
EH臨床特征表現為收縮壓和(或)舒張壓升高,心臟、血管等器官功能性或器質性改變,據資料顯示,老年EH的患病率高達50.0%,并隨病程及年齡的增長,血管壁彈性減弱,血脂異常程度加重[10-11]。產芳曉等[12]對158例EH患者血脂水平研究發現,EH患者均伴有不同程度的血脂異常。陶杰等[13]對少數民族128例EH患者血清膽紅素和血脂水平進行分析,結果顯示,EH患者的血清膽紅素和部分血脂水平與血壓正常者比較,差異具有統計學意義(P<0.05)。本研究中,中老年EH患者除年齡因素外,其他一般臨床資料及生化指標與健康對照組比較,差異有統計學意義(P<0.05),表明該研究結果與此前相關研究較為一致,但在本研究中發現,中老年EH患者血清OT水平明顯低于健康者,差異有統計學意義(P<0.001),EH影響因素的多因素Logistic回歸分析顯示,OT是主要影響因素之一。
OT由下丘腦室旁核和室上核分泌,經垂體后葉釋放入血的肽類激素,早期研究認為,OT具有調節子宮收縮、止痛、促進分娩、泌乳等作用,在婦產科應用較為廣泛[14]。在近年研究發現,OT能夠通過神經系統發揮調節胰島素穩態、葡萄糖,減少炎性反應,舒張血管,調節血壓等生物學功效,在物質代謝和能量平衡中具有重要的作用[15-17]。BINAY等[18]對90例肥胖兒童血清OT水平研究發現,肥胖兒童血清OT水平低于正常兒童,并與胰島素、葡萄糖等指標呈顯著負相關,鄧家良等[19]對血清OT對代謝綜合征(MS)診斷價值研究發現,血清OT與TG、CRP、FPG等臨床指標呈負相關關系,認為血清OT對MS發生具有較好的診斷及預測價值。孫文君等[20]對血清OT水平與MS的研究中,將研究對象按照不同血壓等級進行分組,結果顯示,隨血壓升高,MS患者血清OT呈下降趨勢,認為OT在MS的發生過程中發揮了一定作用。本研究顯示,血清OT與中老年EH患者的BMI、SBP、DBP、FPG、FINS、TC、TG、LDL-C、hs-CRP、HOMA-IR呈負相關關系,且相關性顯著(P<0.001),預示OT可能參與了EH的發展過程。
EH病因機制研究認為,胰島素抵抗(IR)、hs-CRP等是導致高血壓的重要危險因素[4,21]。在臨床研究中也發現,EH患者的HOMA-IR和hs-CRP顯著高于健康者,并認為二者可能是高血壓發生的獨立影響因素[22-23]。本研究中,經多元線性回歸分析顯示,FINS、HOMA-IR、hs-CRP是血清OT的獨立影響因素(P<0.05),提示OT可能通過IR和hs-CRP的作用機制參與了高血壓的發生與發展。有關OT生物學功能研究認為,OT能夠調節胰島素穩態和葡萄糖,通過刺激胰島β細胞和胰島A細胞分泌胰島素和胰高血糖素,起到改善糖耐量和胰島素抵抗的作用[24-25]。此外,OT還被稱為心血管激素,在心血管保護層面具有抗纖維化、抗炎等作用,EH患者HOMA-IR、hs-CRP水平的升高可能通過某種作用機制影響了OT的分泌或生物學功能的發揮,然而,有關OT與IR、hs-CRP之間確切的機制研究還未見報道,其3者之間的關系研究還有待進一步深入。
綜上所述,本研究認為血清OT與中老年EH患者關系密切,建議在臨床中加強該項指標的觀測,同時,OT與EH確切的內在機制關系還有待醫務工作者和科研人員進一步探索和研究。

