新型冠狀病毒肺炎不同進展時期CT評分與超敏C反應蛋白的相關性研究
鄧蘭婷,鄒語嫣,王 艷,鄧全成,田榮華
孝感市中心醫院 醫學影像科,湖北孝感 432000
2019年12月,湖北省發現多例不明原因肺炎患者,經病原學監測,從感染者氣道上皮細胞中分離出一種新型冠狀病毒,判定本地不明原因病毒性肺炎的病原體為新型冠狀病毒。世界衛生組織(WHO)將其命名為COVID-19[1]。新型冠狀病毒肺炎患者潛伏期一般為7 ~ 14 d,主要的臨床癥狀為發熱(>37.3℃),并且伴有干咳、乏力等,病情進展迅速,短時間內可出現氣短、呼吸困難等癥狀[2]。影像學檢查是診斷新冠肺炎的快捷手段之一,胸部X線檢查在病變早期漏診率較高,而CT尤其是高分辨率CT(high resolution CT,HRCT)空間分辨率較高,可通過MPR技術多平面多方位觀察病灶細節,在此次肺炎診斷中發揮了重要作用。超敏C反應蛋白(hypersensitive C-reactive protein,hs-CRP)是全身炎性反應急性期的非特異性標記物[3]。筆者回顧性分析CT評分聯合血清hs-CRP水平對新型冠狀病毒肺炎分期的診斷價值,為臨床制訂治療方案、預后評估提供依據。
資料和方法
1 資料來源 收集本院2020年1 - 2月收治的新冠肺炎患者65例,男性33例,女性32例,年 齡86 ~ 23(52.77±13.95)歲。所 有 患 者 均 符合《新型冠狀病毒肺炎診療方案(試行第六版)》的診斷標準[4]。納入標準:1)臨床資料完整;2)除外其他類型肺部感染。參照診療方案,將患者分為普通型[44例,男性19例,女性25例,平均年齡(54.44±14.41)歲]和重癥/危重癥[21例,男性14例,女性7例,平均年齡(56.56±15.82)歲]。將臨床資料根據發病時間、病變范圍及CT表現又分為早期、進展期、重癥期、吸收期4組。
2 多層螺旋CT檢查 患者平靜呼吸狀態下,自胸廓上口掃描至膈下方。掃描參數:管電壓120 kV,管電流320 mA,掃描螺距0.875,層厚5 mm,層間距5 mm,矩陣512×512,均進行肺窗、縱隔窗掃描。
3 實驗室檢查 所有患者于清晨空腹下抽取靜脈血3 ~ 5 ml,離心分離血清,采用全自動生化分析儀進行hs-CRP檢測。采血時間和影像檢查時間均為同一天。
4 CT評分標準 CT平掃圖像均由2名資深診斷醫師采用雙盲法進行共同閱片,以最終商討一致結果為最終結論。根據發病時間、病變范圍及類型將CT表現分為早期、進展期、重癥期及吸收期四組。早期(stage 1)多在發熱后1 ~ 3 d,CT表現單發或散發片狀磨玻璃密度影;進展期(stage 2)在發病后3 ~ 7 d,表現融合大片、多發實變影,內可見空氣支氣管征;重癥期(stage 3)在發病后7 ~ 14 d,表現為雙肺彌漫性病變,可呈“白肺”表現;吸收期(stage 4)在發病后2 ~ 3周內,在表現病變范圍減小,可見條索影[5]。病變以肺葉為單位,右肺上、中、下三葉,左肺上、下兩葉進行統計。參考改良肺損傷評分標準中胸片評分標準提出CT評分:0分,無肺泡浸潤;1分,肺泡浸潤占1個單位總體積25%以內;2分,肺泡浸潤占1個單位總體積25% ~ 50%;3分,肺泡浸潤占1個單位總體積50% ~ 75%;4分,肺泡浸潤占1個單位總體積75%以上。
5 統計學方法 本研究均采用SPSS22.0軟件對數據進行分析。計量資料以-x±s描述,兩組間比較采用兩樣本t檢驗,多組間比較采用單因素方差分析,多重比較采用LSD-t檢驗。此外,采用Pearson相關系數分析CT評分與hs-CRP的相關性。P<0.05為差異有統計學意義。
結 果
1 不同組別CT評分及血清hs-CRP水平比較 按CT表現劃分,早期組14例,進展期組25例,重癥期組22例,吸收期組18例。CT評分及hs-CRP水平隨病情嚴重程度逐漸上升(表1)。根據臨床分型分組,普通型44例,重癥/危重癥21例,兩組間CT評分及hs-CRP水平差異均有統計學意義(P<0.05)。見表2。
2 CT評分與hs-CRP的相關性 Spearman相關性分析顯示,所有資料CT評分與hs-CRP呈顯著正相關,相關系數r=0.76(P=0.001)。見圖1。
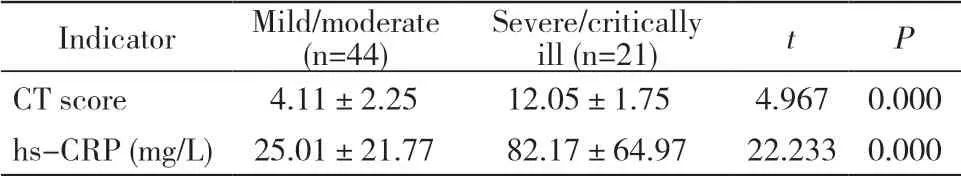
表2 普通型與重型/危重型的CT評分、hs-CRP水平比較Tab.2 Comparison of CT score and hs-CRP level between mild/moderate patients and severe/critical ill patients

圖 1 CT評分與hs-CRP值散點圖Fig.1 Relationship between CT score and hs-CRP value

表1 CT不同分組CT評分、hs-CRP水平比較Tab.1 Comparison of CT scores and hs-CRP levels in different stages
3 典型病例 病例1:患者男,75歲,發熱1周入院。發病7 d,右肺中葉片狀磨玻璃密度影,呈鋪路石表現,內血管增粗,可見“空氣支氣管征”,右肺上葉胸膜下小斑片狀GGO(圖2A),hs-CRP:32.83 mg/L。發病11 ~ 15 d,進展期病灶范圍增大、融合并累及多個肺葉,局部變密實伴條索影(圖2B、圖2C),hs-CRP分別為51.40 mg/L和64.67 mg/L。發病22 d,吸收期同層病灶范圍明顯縮小,患者癥狀明顯緩解(圖2D),hs-CRP:13.18 mg/L。
病例2:患者男,50歲,咳嗽發熱5 d入院。發病5 d,病程早期右肺下葉胸膜下小斑片狀磨玻璃密度影(圖3A),hs-CRP:12.10 mg/L。發病9 d,進展期同層面病灶范圍明顯增大,多個肺葉均累及(圖3B),hs-CRP:44.00 mg/L。發病13 d重癥期,雙肺彌漫性磨玻璃影和實變,呈“白肺”表現(圖3C),hs-CRP:93.62 mg/L。發病35 d,患者因呼吸衰竭死亡。

圖 2 普通型患者發病7 d (A)、 11 d (B)、 15 d (C)、 22 d (D)胸部CT表現Fig.2 Chest CT images of a mild/moderate COVID-19 patient at 7 days (A),11 days (B),15 days (C) and 22 days (D) after onset

圖 3 危重癥患者發病5 d (A)、 9 d (B)、 13 d (C)胸部CT表現Fig.3 Chest CT images of a critically ill COVID-19 patient at 5 days (A),9 days (B) and 13 days (C) after onset
討 論
新型冠狀病毒肺炎的診斷是依據流行病學史、臨床表現、實驗室檢查以及影像學檢查綜合分析,經免疫熒光RT-PCR檢測新型冠狀病毒核酸陽性確診。已有報道表明新型冠狀病毒的核酸檢測陽性率一度僅有30% ~ 50%[6]。正因如此,部分早期核酸陰性患者未能得到及時規范的隔離治療,導致病情進展迅速。本病多數患者預后良好,少數患者尤其是合并基礎疾病者病情危重,甚至死亡。胸部CT檢查尤其是HRCT,空間分辨率較高,可多平面多方位顯示病灶細節,對疾病的診斷和監測具有重要作用。因此在國家衛生健康委員會《新型冠狀病毒肺炎診療方案(試行第五版)》中納入臨床診斷的依據[7]。超敏C-反應蛋白是由肝細胞產生的非特異性反應蛋白,參與體內各種炎性反應,激活補體系統,促進吞噬和調節免疫等多種作用。它具有感染時迅速升高,感染恢復后迅速下降的特點,常作為反映感染程度以及評價療效的敏感指標[8-9]。
本文通過動態監測65名患者胸部CT及血清hs-CRP水平,發現在病程早期肺部病灶密度淺淡,云霧狀及磨玻璃結節為主,范圍較局限[10],CT評分為(2.79±1.25)分,血清hs-CRP水平較低,為(8.94±6.16) mg/L。隨著病程進展,病灶增多,范圍擴大,累及多個肺葉,病灶密度增高[11],血清hs-CRP水平升高,可達到(41.78±19.79) mg/L。大多數身體素質良好的患者在病情得到有效控制后肺內病灶吸收好轉,進入吸收期,CT表現病灶范圍明顯縮小,密度減低,纖維條索影多見,部分患者肺部病灶完全吸收[12],CT評分及血清hs-CRP值降低。若進展期患者病情尚未得到有效控制,將發展至重癥/危重癥期,CT表現雙肺彌漫性實變,可呈白肺表現[13],CT評分(11.27±2.02)分,機體炎性反應加重,可并發膿毒癥,合并多個臟器功能衰竭,血清hs-CRP水平顯著增高,水平為(81.61±63.46) mg/L,患者預后不良,本結果與多個報道一致[14-15]。另外重癥患者血清hs-CRP水平和CT表現與新近報道病理表現具有一致性,病理表現為鏡下彌漫性肺泡損傷,肺泡腔及肺間質內含有大量滲出的單核細胞、淋巴細胞和漿細胞,并伴廣泛的肺間質纖維化[16]。
綜上所述,CT評分及血清hs-CRP值具有良好一致性,聯合兩項指標可動態有效評估病情變化,還可以評估療效,從而幫助臨床及時調整診療方案。值得關注的是,當患者符合出院標準,即體溫恢復正常3 d以上,癥狀明顯好轉,肺部影像學明顯改善,連續2次核酸監測陰性時,部分患者肺部CT仍可見少量病灶,出院后需隔離密切觀察病情,出院后需定期復診[17]。

