急性早幼粒細胞白血病患者血清TAT、TM、PIC的變化及臨床分析
楊玉美,楊 莉,鄭 勇,馬燕肅,王海霞,張慧敏,王 卓
(1.大理大學第一附屬醫院檢驗科,云南大理 671000;2.大理市第一人民醫院檢驗科,云南大理 671000;3.大理大學第一附屬醫院血液科,云南大理 671000;4.昆明醫科大學第二附屬醫院檢驗科,云南昆明 650000)
急性早幼粒細胞白血病(APL)是一種侵襲性血液系統惡性腫瘤,是急性髓系白血病的一種特殊類型,多發于中青年人群,其特點是骨髓及其他造血組織中大量白血病細胞無限制增生,正常的造血功能被明顯抑制[1]。APL臨床表現兇險,其發病及治療過程中易發生出血和栓塞而導致患者死亡,曾經是病死率最高的髓系白血病[2]。隨著對APL發病機制及靶向治療的深入研究,APL患者的生存率得到大幅提升[3],但早期病死率仍無明顯改善。研究表明,APL患者的早期死亡與維A酸的早期應用、彌散性血管內凝血(DIC)、發病時外周血白細胞及血小板計數等均關系密切,且DIC為預后相關的獨立危險因素,也是APL患者治療失敗甚至死亡的主要原因[4]。凝血酶-抗凝血酶復合物(TAT)、血栓調節蛋白(TM)、纖溶酶-α2纖溶酶抑制劑復合物(PIC)作為DIC發生的分子標志物,本研究通過檢測APL不同危險分層患者發病早期的血清TAT、TM、PIC水平,并與健康人群比較,分析其在APL患者臨床診治中的價值,現報道如下。
1 資料與方法
1.1一般資料 選擇2016年1月至2018年6月大理大學第一附屬醫院收治的APL患者72例作為研究對象,設為APL組,均符合世界衛生組織制訂的診斷和分型標準[5],并經過骨髓細胞形態學、免疫學、遺傳學及分子醫學等檢查確診。治療前,將患者按不同治療危險度分組:外周血白細胞≥10×109/L為高危組,外周血白細胞<10×109/L且血小板計數≥40×109/L為低危組,其余患者為中危組[6]。非APL急性髓系白血病患者40例,設為非APL組。選取同期該院體檢健康者38例作為健康對照組。APL組中男38例,女34例,平均年齡(31.47±3.56)歲,早期死亡10例;健康對照組中男20例,女18例,平均年齡(30.89±4.12)歲。本研究經所有受試者知情同意,并得到該院倫理委員會核準后進行。3組受試者的年齡、性別等基本資料差異無統計學意義(P>0.05)。納入標準:(1)符合上述相關診斷標準者;(2)初次發病且未經治療者;(3)無其他血液病史者。排除標準:(1)合并嚴重心、肝、腎系統功能障礙者;(2)合并其他惡性腫瘤者;(3)妊娠或哺乳期女性;(4)全身感染性疾病者;(5)不愿參與本研究或正在參與其他研究者。
1.2方法 所有受試者均于入院第2天(健康對照組為體檢當日)清晨空腹采集外周靜脈血液標本5 mL,醫用離心機3 000 r/min離心15 min后,分離血清置于-80 ℃冰箱保存待測。應用超敏發光免疫分析儀(購自日本希森美康公司,型號HISCL-5000),采用化學發光法測定血清TAT、TM、PIC水平,試劑盒為儀器原廠試劑盒,嚴格按照試劑盒及儀器說明書進行操作。比較各組受試者血清TAT、TM、PIC水平變化情況;不同治療危險度APL患者的血清TAT、TM、PIC水平變化情況;治療后早期死亡與存活患者的血清TAT、TM、PIC水平變化情況;分析血清TAT、TM、PIC水平變化與患者早期死亡的關系。
2 結 果
2.13組受試者血清TAT、TM、PIC水平變化情況 APL組的血清TAT、TM、PIC水平均明顯高于健康對照組及非APL組,差異有統計學意義(P<0.05),見表1。
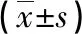
表1 3組受試者血清TAT、TM、PIC水平變化情況
2.2不同治療危險度APL患者的TAT、TM、PIC水平比較 APL高危組患者的血清TAT、TM、PIC水平均高于中危組和低危組,且中危組高于低危組,差異均有統計學意義(P<0.05)。見表2。
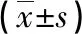
表2 不同治療危險度APL患者的血清TAT、TM、PIC水平比較
注:與低危組比較,aP<0.05;與中危組比較,bP<0.05。
2.3化療后2組血清TAT、TM、PIC水平比較 化療后,早期死亡10例(13.89%),其中中危組4例(5.56%),高危組6例(8.33%),存活組患者的TAT、TM、PIC水平均低于死亡組,差異有統計學意義(P<0.05)。見表3。
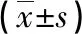
表3 化療后2組血清TAT、TM、PIC水平比較
2.4血清TAT、TM、PIC水平預測APL患者早期死亡的效能分析 因變量為二分類變量,存活組標記為0,死亡組標記為1,自變量為血清TAT、TM、PIC表達水平。ROC曲線分析顯示,三者聯合檢測的曲線下面積(AUC)均大于TAT、TM、PIC單獨預測,差異均有統計學意義(Z=0.327、0.418、0.293,P<0.05),且聯合檢測可提高預測靈敏度和特異度。見表4、圖1。

表4 血清TAT、TM、PIC單獨及聯合預測APL患者早期死亡的價值
注:-表示此項無數據。

圖1 血清TAT、TM、PIC水平預測APL患者早期死亡的ROC曲線
3 討 論
APL是急性髓細胞白血病的一種特殊類型,也是白血病中最兇險的一種亞型[7]。APL患者的骨髓里積累大量的不成熟的早幼粒細胞,大部分初發患者存在凝血功能異常,出血癥狀十分常見,發生率達72%~94%[8]。研究表明,APL患者的5種染色體易位均累及17號染色體上的RARα基因,且t(15;17)易位在APL患者中最為常見[9]。維A酸和亞砷酸誘導是APL治療的基石,隨著分子監測、改善支持治療及化療劑量的科學合理應用,APL的臨床治療效果顯著提高,預后得到極大改善,但APL患者仍有較高的早期出血性死亡(診斷后30 d內死亡)發生率[10-11]。
研究指出,存在凝血障礙(包括DIC、纖維蛋白溶解和蛋白溶解)是導致APL患者死亡的重要原因[12]。D-二聚體、凝血酶原時間及凝血酶時間等,均可作為高凝狀態和纖維蛋白溶解亢進的重要分子標志物,但這些指標均屬于血栓形成后的被動檢測、晚期篩查,對血栓前狀態的預測不靈敏。正常情況下纖溶酶和抑制酶之間保持動態平衡,使機體血液循環能正常進行。機體發生凝血時,凝血酶作用于纖維蛋白,轉變為交聯纖維蛋白,同時激活纖溶系統[13-14]。凝血酶生成后很快與抗凝血酶1∶1結合,生成TAT,因此TAT可代表凝血酶生成量,是凝血活化的重要標志。纖溶系統啟動后,機體合成纖溶酶,同時肝臟產生纖溶酶抑制因子與纖溶酶1∶1結合,形成PIC。研究顯示,DIC時繼發纖溶亢進,PIC異常升高的同時TAT也必然升高[15]。TM是一種具有抗凝作用的糖蛋白,可與凝血酶原結合形成復合物發揮抗凝作用,被應用于多種疾病血栓前狀態的檢測。本研究中發現,APL組的血清TAT、TM、PIC水平明顯高于非APL組和健康對照組,差異均有統計學意義(P<0.05)。這提示,TAT、TM、PIC水平在鑒別APL和非APL急性髓系白血病中有重要價值。APL患者均存在嚴重凝血、纖溶系統亢進,機體處于高凝、全身性血管障礙狀態,與高娟[16]研究一致。白細胞作為APL患者的總生存評估重要的臨床指標已得到多數學者認可,根據誘導治療前外周血白細胞進行危險分層,也得到臨床證實[17-19]。本研究結果發現,高危組的TAT、TM、PIC水平高于中危組,中危組高于低危組,差異均有統計學意義(P<0.05)。這提示,白細胞對凝血功能有明顯影響,白細胞升高更易并發DIC,且提示患者預后不良。與DAVER等[20]研究指出的,APL患者白細胞越高,DIC越嚴重,預后越差基本一致。本研究中,APL患者早期病死率為13.89%,且早期死亡患者的血清TAT、TM、PIC水平均高于存活者,與張迎媚等[21]研究類似。TAT、TM、PIC在多種情況下均會異常升高,如外傷、心血管疾病等,為進一步分析其在APL患者診治中的價值,本研究應用ROC曲線分析了血清TAT、TM、PIC水平預測APL患者早期死亡的效能。結果發現,三者聯合檢測的AUC均大于TAT、TM、PIC單獨預測,可提高預測靈敏度和特異度。這提示,TAT、TM、PIC水平在預測APL患者早期預后不良中具有重要參考價值。
4 結 論
綜上所述,APL患者血清TAT、TM、PIC水平異常升高提示患者預后不良,其在臨床診斷及預后評估中均有較高價值。

