維生素D對促性腺激素釋放激素類似物治療中樞性性早熟的研究
孫志豪 吳東明 張榮華
中樞性性早熟(CPP)是由于下丘腦神經內分泌功能失調,導致下丘腦促性腺激素釋放激素(GnRH)神經元過早分泌GnRH,從而引發性激素分泌、性腺發育、生殖器發育與第二性征呈現的一系列早熟癥狀,又被稱之為“GnRH依賴性性早熟”[1,2]。據統計,CPP發病率為1/10 000~1/5 000,其中女孩為男孩的5~10倍。一般情況下,<8歲女童CPP發生率較高,近年來CPP發病年齡越來越小,患兒發病后不僅會出現“生長加速、骨骺提前融合”等癥狀,還會導致患兒最終身高受到影響[3]。目前,國內外普遍應用促性腺激素釋放激素類似物(GnRHa)治療CPP,但關于CPP的診斷及GnRHa的臨床應用仍存在頗多爭議。最新研究發現,維生素D與月經初潮年齡密切相關,在調控生殖功能中發揮重要作用,認為其可能與性早熟發生密切相關[4]。本研究中以80例CPP患兒作為研究對象,采用對比分析法對GnRHa+維生素D治療的應用效果進行探討,報道如下。
1 資料與方法
1.1 一般資料 隨機抽取2017年3月至2018年8月收治的80例CPP患兒(均為女童)作為觀察組,拋硬幣法將其分為觀察A組、觀察B組,每組40例。觀察A組年齡4.7~8.1歲,平均年齡(6.4±1.1)歲;病程2~8個月,平均(5.2±1.4)月。觀察B組年齡4.5~8.3歲,平均年齡(6.6±1.3)歲;病程3~9個月,平均(5.5±1.5)月。同時選取年齡、性別與觀察組相匹配的40例健康兒童作為正常對照組,年齡4.6~8.5歲,平均年齡(6.5±1.2)歲。3組上述基線資料比較,差異無統計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:①觀察組研究對象經MRI檢查均符合中華醫學會兒科學分會內分泌遺傳代謝學組《中樞性性早熟診斷與治療共識(2015)》中CPP診斷標準[5]:A第二性征提前出現,患兒出現乳房結節;B線性生長加速;C骨齡超出實際年齡≥1歲;D HPGA功能啟動。②符合GnRHa治療指征;③臨床資料完整,方便追蹤隨訪;④簽署知情同意書。
1.2.2 排除標準:①骨齡女孩>11.5歲;②靶身高低于同年齡、同性別正常兒童2個標準差;③女孩初潮后≥1年。
1.3 方法 觀察A組采用單純GnRHa治療:肌內注射醋酸曲普瑞林(輝凌制藥FERRING生產,H20140123),28 d 1次,首次劑量為100 μg/kg,維持量80 μg/kg,最大劑量1次≤3.75 mg,持續治療6個月。觀察B組在此基礎上添加維生素D滴劑[國藥控股星鯊制藥(廈門)有限公司生產]治療,服用劑量根據患者維生素D水平確定,若維生素D水平<37.5 nmol/L,口服800 U/d;若50 nmol/L≤維生素D<250 nmol/L,口服400 U/d;若維生素D水平≥250 nmol/L,隔日口服400 U。注意維生素D每日服用量≤4 000 U,防止過量中毒。持續治療6個月。
1.4 觀察指標
1.4.1 治療前、治療3個月后、治療6個月后空腹抽取外周血分離血清后,應用德國西門子公司生產的ADVIA Centaur XP全自動化學發光免疫分析儀及配套原廠試劑,采用化學發光法檢測25-羥維生素D[25-(OH)-D]、黃體生成素(LH)、卵泡刺激素(FSH)和雌二醇(E2)水平。
1.4.2 治療3個月后、治療6個月后檢測觀察A組、B組患兒生長速率(GV)、身高標準差積分(HtSDS)。GV=(目前身高-n個月前身高)×12/n;HtSDS =[實際身高cm-同種族同年齡同性別平均身高(cm)]/同種族同年齡同性別人群平均身高標準差。
1.4.3 治療前、治療6個月后檢測觀察A組、B組患兒骨齡(GM):利用直接數字化X線攝影系統(DR)拍攝左側手腕部正位標準骨齡片,按照標準將骨齡片中骨化中心分期,采用《CHN骨齡評分系統》評價出CHN骨齡。
1.4.4 評價治療6個月后觀察A組、觀察B組的治療效果。判定標準:顯效:患兒乳房發育、生長速率、骨齡生長速率與同齡兒童相仿;有效:上述指標均略快于同齡兒童;無效:以上標準均未達到者。總有效率=顯效率+有效率。
1.4.5 應用BMD-1000C 型超聲骨質分析儀分析6個月后觀察2組骨密度下降情況。
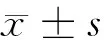
2 結果
2.1 血清指標比較 觀察A組、觀察B組治療前25-(OH)-D水平明顯低于對照組(P<0.05),治療后3、6個月與對照組比較差異無統計學意義(P>0.05)。3組患者治療前LH、FSH、E2比較差異無統計學意義(P>0.05)。治療后3個月觀察A組、觀察B組上述指標均有所降低,與對照組比較差異有統計學意義(P<0.05),其中觀察組B組FSH、E2明顯低于觀察A組,差異有統計學意義(P<0.05)。治療后6個月觀察A組、觀察B組上述指標均有所降低,LH、FSH與對照組比較差異有統計學意義(P<0.05),觀察B組FSH、E2明顯低于觀察A組,差異有統計學意義(P<0.05)。見表1。


項目觀察A組觀察B組對照組t1值P1值t2值P2值t3值P3值25-(OH)-D(nmol/L) 治療前43.11±9.5443.09±9.6952.05±8.764.3660.0004.3380.0000.0090.993 治療后3個月49.54±6.3548.87±8.271.4670.1461.6690.0990.4060.685 治療后6個月51.24±10.5150.23±10.120.3740.7090.8600.3920.4380.663LH(mU/ml) 治療前22.08±5.1422.11±5.890.98±0.5325.8260.00022.5980.0000.0240.981 治療后3個月1.28±0.751.31±0.782.0660.0422.2130.0300.1750.861 治療后6個月1.04±0.581.08±0.690.4830.6300.7270.4690.2810.780FSH(mU/ml) 治療前16.05±3.7416.11±3.851.74±0.9123.5130.00022.9730.0000.0710.944 治療后3個月4.38±0.842.61±0.9513.4820.0004.1830.0008.8280.000 治療后6個月3.55±1.132.11±0.897.8900.0001.8380.0706.3320.000E2(pg/ml) 治療前43.54±12.7143.78±13.8515.54±5.9312.6260.00011.8550.0000.0810.936 治療后3個月19.23±5.1216.14±5.672.9790.0040.4630.6452.5580.012 治療后6個月17.52±4.1815.36±4.881.7260.0880.1480.8832.1260.037
注;t1,P1是不同時期觀察A組與對照組的比較;t2,P2是不同時期觀察B組與對照組的比較;t3,P3是不同時期觀察A組與B組的比較
2.2 2組患兒骨齡及生長速率、HtSDS比較 治療前觀察A、B組與對照組骨齡及生長速率、HtSDS比較差異有統計學意義(P<0.05),治療后6個月觀察B組骨齡與對照組比較差異無統計學意義(P>0.05),其余指標均明顯優于對照組(P<0.05)。治療前2組骨齡及生長速率、HtSDS比較差異無統計學意義(P>0.05),治療后6個月觀察B組骨齡和HtSDS均明顯優于觀察A組(P<0.05)。見表2。


組別骨齡(歲)治療前治療后6個月生長速率(cm/年)治療前治療后6個月HtSDS治療前治療后6個月對照組 6.58±1.347.02±1.295.65±1.695.72±1.621.05±0.420.98±0.39觀察A組7.42±1.317.88±0.997.10±1.866.68±1.33-1.45±0.39-1.25±0.31觀察B組7.32±1.427.42±0.947.25±1.586.55±1.17-1.39±0.45-1.09±0.34t1值2.8353.3453.6492.89727.58728.310P1值0.0060.0010.0000.0050.0000.000t2值2.3971.5854.3742.62725.07025.303P2值0.0190.1170.0000.0100.0000.000t3值0.3272.1310.3890.4640.6372.199P3值0.7440.0360.7000.6440.5260.031
注;t1,P1是不同時期觀察A組與對照組的比較;t2,P2是不同時期觀察B組與對照組的比較;t3,P3是不同時期觀察A組與B組的比較
2.3 2組治療效果及骨密度下降情況 觀察B組治療總有效率、骨密度下降率分別為95.00%、2.50%,均明顯優于觀察A組75.00%、27.50%,差異有統計學意義(P<0.05)。見表3。

表3 2組治療效果、骨密度下降情況比較 n=40,例(%)
3 討論
性早熟主要是指青春期前,小兒過早出現與年齡不相符合的第二性征并促進體格發育,以“生長突增、生殖器官及性征提前發育成熟”等為主要臨床特征[6]。據報道,全球性早熟發病率為0.2‰~1/萬,僅次于肥胖癥,已成為現階段臨床最為常見的兒科內分泌疾病之一[7,8]。
早熟具體病因尚未完全闡明,多數學者認為與環境激素、不良生活習慣、飲食、營養狀態等因素存在相關性[9,10]。現階段,國內外普遍采用GnRHa治療CPP,其是通過取代促性腺激素釋放激素第六位、第十位點的氨基酸得到的一種合成物,相比GnRH具有更長的半衰期及更強的受體結合能力,能有效抑制垂體分泌促性腺激素,目前臨床常用的曲普瑞林、亮丙瑞林制劑藥效是天然GnRHa的15~200倍[11]。吳靜等[12]研究中發現,采用GnRHa治療CPP不會對患兒卵巢功能及生殖功能造成影響,停藥后下丘腦-垂體-性腺軸功能會迅速恢復,并可提升腺激素以及雌激素表達水平,促進子宮、卵巢恢復發育。但也有多項文獻報道,部分患者給予GnRHa治療后存在血管運動性癥狀、引導干燥、骨密度下降等毒副作用,影響整體療效[13,14]。故筆者認為,在深一步探討CPP發病機制的基礎上研究輔助治療方案具有重要價值。
維生素D是人體內一種固醇類衍生物,由皮膚中7-脫氫膽固醇經紫外線照射而形成,在體內以維生素D3形式儲存,經25-羥化酶作用會轉變為25-羥膽骨化醇[25-(OH)-D3],然后于體內腎臟近曲小管上皮細胞線粒體內轉化為1,25-二羥膽骨化醇[1,25-(OH)2-D3]后生物活性極大增強,并可經血液循環作用于腸、腎及骨等遠處靶器官[15]。最新研究發現,CPP患兒血清中維生素D水平均顯著低于正常兒童,給予醋酸亮丙瑞林治療可致患者血清維生素D水平提升,提示CPP發病與維生素D缺乏密切相關[16]。鑒于此,筆者認為補充維生素D可以改善GnRHa的治療效果,在理論上具有可行性。為了驗證這一假說,本研究以80例CPP患兒作為研究對象進行對比分析,結果發現2觀察組治療前25-羥維生素D水平明顯低于對照組(P<0.05),這與上述分析相一致。治療后2觀察組25-羥維生素D水平與對照組比較差異無統計學意義(P>0.05),且總有效率達95.00%,證實GnRHa+維生素D治療方案在CPP治療中效果更為顯著,能夠有效提升患者體內維生素D水平,這與陳華琴等[17]研究結果相一致。薛崢峰等[18]研究中,對CPP患兒臨床癥狀與維生素D水平的相關性進行了探討,結果發現CPP患兒骨齡普遍偏高,乳房發育年齡、LH、E2水平與正常兒童比較差異有統計學意義(P<0.05),而身高、體重、骨齡、卵巢體積和FSH水平比較差異無統計學意義(P>0.05),認為維生素D缺乏可能與CPP女童乳腺發育、Tanner分期、E2升高密切相關。本研究給予CPP患者GnRHa+維生素D治療后3個月,2組LH、FSH、E2指標均有所降低,與對照組比較差異有統計學意義(P<0.05),治療后6個月LH、FSH與對照組比較差異有統計學意義(P<0.05),E2指標基本恢復至正常人群水平,說明單一方案、聯合方案指標均可起到改善中樞性早熟患者激素水平的作用。為了進一步分析兩種方案的優勢及不足,本研究對觀察A組、觀察B組激素水平變化進行了對比,發現治療后3個月、6個月B組FSH、E2明顯低于觀察A組,說明聯合方案具有更為理想的激素調節作用。但LH組間數據比較差異無統計學意義(P>0.05),考慮可能與樣本選取不典型、樣本選取量少有關。另外治療后6個月觀察組骨齡、生長速率、HtSDS明顯下降,其中觀察B組下降程度更明顯,證實聯合治療方案在改善患兒激素水平及生長發育方面具有理想效果。值得注意的是,雌激素生成受到抑制的狀態下,更年期女性停經和用GnRHa治療的絕經期女性,都存在骨密度下降的臨床表現,故認為相對于生理年齡,GnRHa治療前即使患者具有較高骨密度,治療后均會減少但仍處于正常范圍之內;從骨齡角度而言,GnRHa治療前后骨密度均顯著低于正常值[19,20]。本研究中,80例CPP患兒由于病情重、病程長,治療早期均給予大量GnRHa治療,觀察組40例患兒在此基礎上輔助維生素D治療,結果發現對照組骨密度下降率明顯較高,觀察組礦化不足得以糾正,骨密度未發生大幅度降低,這與王景等[21]研究結果相一致。
綜上所述,CPP患兒存在維生素D缺乏,GnRHa治療CPP能改善患兒維生素D水平,在GnRHa治療基礎上聯合維生素D治療能夠有效增強療效,明顯優于單一GnRHa治療,值得臨床推廣。

