經食管導聯心電圖優化雙腔起搏器患者房室傳導間期1例
張穎嬌 蔣秋月 鄧國蘭
患者女,76歲,14年前因“暈厥待查”入院,當時診斷為病態竇房結綜合征,植入永久性雙腔起搏器(美國美敦力公司),2015年5月27日因起搏器電池耗竭行永久性雙腔起搏器更換術(美國美敦力公司,型號為Relia RED01),未更換心房和心室電極。2018年12月13日患者于我院常規行起搏器隨訪檢查,12導聯常規心電圖檢查顯示:起搏器呈房室順序起搏,心房脈沖后未見P波,疑似心房起搏不良。起搏器起搏房室傳導間期/感知房室傳導間期(PAV/SAV)分別設為200 ms/140 ms。起搏器記錄到2018年6月28日至2018年12月13日半年內工作方式及比例分別為心房起搏/心室起搏(AP/VP)占97.2%,心房感知/心室起搏(AS/VP)占2.2%,心房感知/心室感知(AS/VS)占0.5%,AP/VS<0.1%。半年內記錄到202次心房高頻事件,持續數秒至數分鐘,腔內圖提示為房性心動過速,患者平時偶有心悸不適。測心房閾值及心室感知時延長AV間期至350 ms,心房脈沖后仍未見清楚P波,但心房脈沖后302 ms可見自身下傳的QRS波群。該患者未打開最小化心室起搏(minimizing pacing of ventricle,MVP)及Search AV功能。
與患者及其家屬溝通,經食管導聯心電圖優化AV間期,經鼻插入食管電極約36 cm。在起搏器PAV與SAV分別設為200 ms和140 ms時,食管導聯心電圖上心房脈沖后約140 ms出現起搏P波(P2,代表左房激動),測得右室起搏時的左房室間期(P2-QRS間期,食管導聯上P2至QRS波間期)約為130 ms(圖1)。
程控延長PAV至350 ms,體表及食管導聯心電圖均可見起搏P波及下傳的QRS波群。測心房脈沖至P1(V1導聯心電圖P波,代表右房激動)距離約100 ms,心房脈沖至P2距離約140 ms(圖2),房間傳導間期(P1-P2間期)約40 ms,當房間傳導間期>100 ms時診斷為房間阻滯,故該患者無房間阻滯[1],僅存在心房電極傳出阻滯[2]。測P2-QRS波間期約140 ms,即自身下傳時左房室間期為140 ms,最佳左房室間期多在150 ms左右[1],因自身下傳時的左房室間期較右室起搏時更接近最佳左房室間期,且能減少右心室起搏比例,故將PAV/SAV設為350 ms/300 ms。此時起搏器程控儀的腔內圖示AP-VS間期為302 ms,AS-VS間期為240 ms(圖3)。半年后電話隨訪時,患者訴心悸較前好轉,但因其他基礎疾病病情變化未返院隨訪。
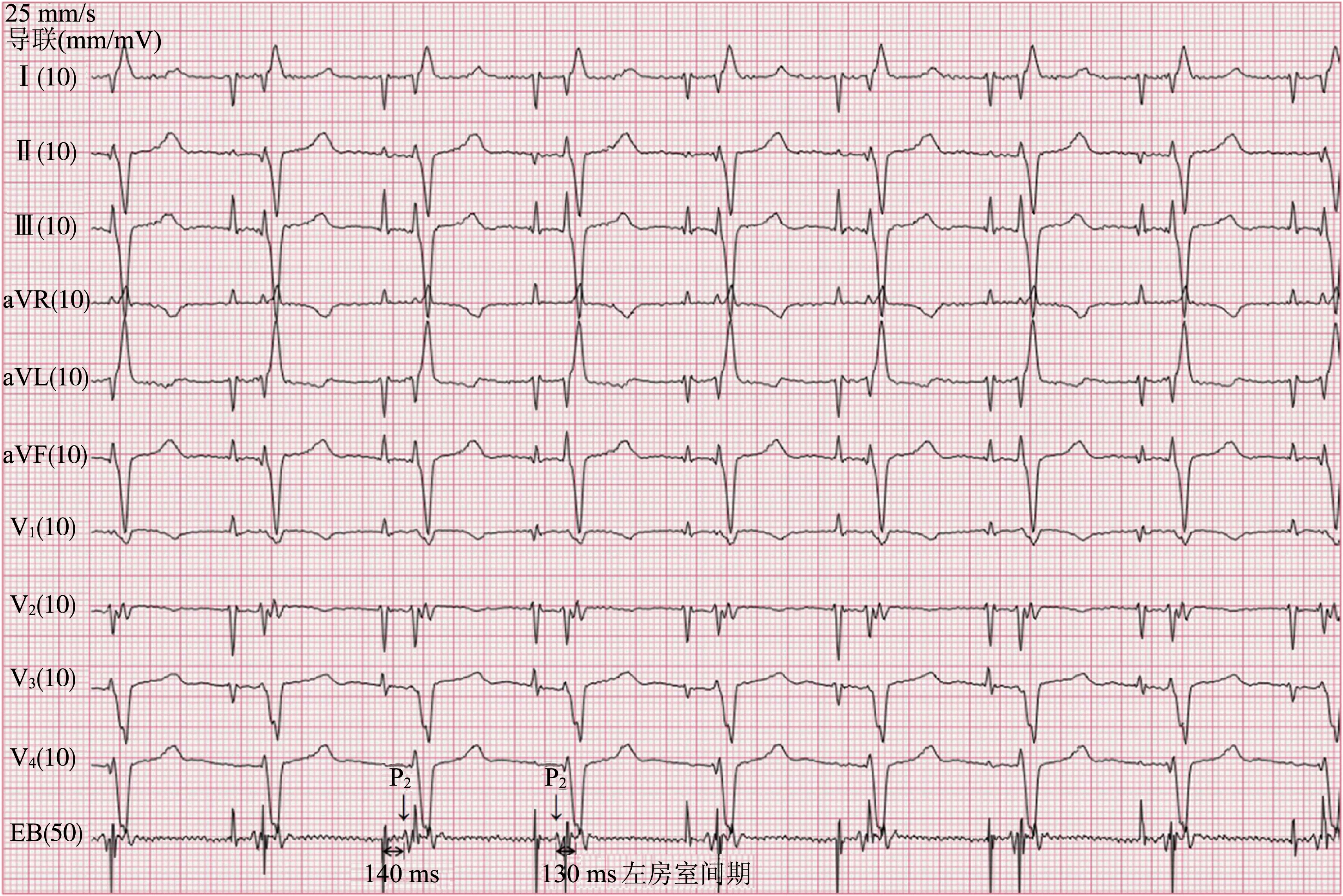
圖1 優化前PAV/SAV為200 ms/140 ms(放大食管信號至50 mm/mV)時患者的心電圖(含食管導聯)

圖2 優化后PAV/SAV為350 ms/300 ms(放大食管信號至50 mm/mV)時患者的心電圖(含食管導聯)

圖3 起搏器程控儀腔內圖
討論本例患者因病態竇房結綜合征出現暈厥而植入雙腔起搏器。雙腔起搏是治療竇房結病變的重要措施,但很多臨床研究發現其主要終點事件如死亡、卒中等并未明顯下降,可能是由于雙腔起搏有較高水平的右室起搏導致。其原因可能在于:① 右室心尖部起搏引起心室電活動的不同步,室間隔的激動順序發生改變,整個心室除極過程明顯延長,使心室正常、迅速而協調的除極程序發生了變化,左右室同步興奮、收縮的電機械效應喪失[3];② 長期右室心尖部起搏導致心肌灌注不足,室壁運動異常導致功能性心肌缺血、左室心肌厚度改變,以及心肌細胞的變化、心肌重構,左室收縮和舒張功能下降,射血分數降低,誘發心衰、房顫事件的發生[3]。房室結功能正常時,盡量增加自身房室傳導的數量,可減少右室起搏的不良后果,同時減少電池電量消耗,延長電池使用壽命。
AV間期是指心房起搏或感知事件開始至心室起搏的時間。PR間期是指體表心電圖上P波起始至QRS波起始之間的時間。AV或PR間期達到最佳時,血流動力學達到最佳,可減少心功能不全、心衰事件的發生。如果AV或PR間期過短,心房收縮尚未結束時心室就開始收縮,則可致心室充盈不足,心輸出量降低。而AV或PR間期過長,心房收縮發生在心室充盈的早中期,造成舒張期的二尖瓣反流,左房壓升高,肺靜脈壓升高,肺循環和體循環充血,使機械功能正常的心臟出現充血性心力衰竭,即PR間期過度延長綜合征[1,4-5]。
心臟的泵血功能主要靠左心系統,只有合理的左房室間期,即左心房至左心室開始除極的時間最佳才具有良好的泵血功能,而常規的AV間期或PR間期不一定有良好的泵血功能。影響左房室間期的因素較多[1]:① 房間傳導時間正常時約60~70 ms,房間阻滯時(房間傳導間期>100 ms),房間傳導間期值的增加將使左房室間期縮短;② 右心耳起搏時,由于右心耳與左房之間電激動的傳導路徑比竇房結與左房之間更長,且傳導速度更緩慢,導致房間傳導時間明顯延長,進一步使左房室間期縮短;③ 雙腔起搏器植入患者心房電極傳出阻滯時,按照常規的長度設置AV間期,會導致左房室間期不同程度偏短;④ 顯著的一度房室阻滯、房室結雙徑路伴持續性慢徑路下傳、隱匿性長PR間期綜合征等情況會引起左房室間期延長。食管導聯電極導線位于左房后壁,代表左心房激動,故食管導聯電極記錄到的左房室間期可表示腔內電圖的左房室間期。最佳的左房室間期是150 ms,當左房室間期<100 ms時,心房作為推動血液循環的輔助功能受到影響,左房室間期越短,左房輔助泵功能受損程度也越嚴重[1]。左房、左室的機械同步性下降,可引發左房擴大、肺靜脈瘀血,心悸、活動后氣短、活動耐量下降、房性快速性心律失常等左房功能低效綜合征的系列表現[6]。PR間期過長也會引發心悸、氣短、活動耐量下降等癥狀。文獻報道,PR間期>250 ms就可能出現PR間期延長綜合征的表現[1]。長期存在PR間期過長可引起左房、左室擴大及心功能不全。本例患者因心房電極已植入14年,電極周圍心肌形成瘢痕組織,故心房電極出現傳出阻滯,常規的AV間期設置下左房室間期并不合理[2]。調整前左房室間期約為130 ms,調整后約為140 ms,更接近最佳值,調整后右心室起搏比例減少,因此起搏器電池電量消耗減少,從而延長了電池使用時間,且半年后患者自訴心悸較前好轉。
僅用體表心電圖不能很好了解或準確測量左房室間期,尤其是患者體表P波不清楚、存在心房電極傳出阻滯、房間阻滯等情況時。食管導聯可作為測量左房室間期的無創方法,該方法安全、簡單、快捷、效果顯著。對植入雙腔起搏器的患者,尤其心室起搏依賴的患者,食管導聯可調整最佳左房室間期,即最佳AV間期,有利于植入雙腔起搏器患者的個體化治療[7]。

