醫護人員感染新型冠狀病毒肺炎后心理及睡眠狀態分析*
梅俊華,張琦,龔雪,李俐娟,張忠文,王婧,陳國華,王俊力,徐金梅,邵衛
(1.武漢市第一醫院神經內科,武漢 430022;2.湖北中醫藥大學中醫臨床學院中醫學系,武漢 430065)
新型冠狀病毒肺炎(novel coronairus pneumonia,NCP)的突發性及傳染性,對整個社會都造成了極大的影響,尤其是一線的醫護人員,不僅面對超負荷的工作壓力,更由于早期在對疾病風險不確定、防護措施不到位等情況,造成了部分醫務人員自身的感染。在應激狀態下,容易出現心理及睡眠障礙,影響疾病的康復。本研究通過對感染該病的一線醫務人員心理狀態及睡眠特點進行較規范和系統的評估及觀察,以期早期干預,為促進其整體康復及盡快回歸工作及社會提供依據。
1 資料與方法
1.1臨床資料 感染組為2020年1月15日—2020年2月10日武漢市第一醫院及另3家武漢市三甲醫院部分確診或疑似感染新型冠狀病毒的一線醫務人員70例。入組標準:根據《新型冠狀病毒感染的肺炎診療方案》(試行第五版)標準[1]。
1.1.1疑似病例 (1)流行病學史:①發病前 14 d內有武漢市及周邊地區或其他有病例報告社區的旅行史或居住史;②發病前 14 d內與新型冠狀病毒感染者(核酸檢測陽性者)有接觸史;③發病前 14 d內曾接觸過來自武漢市及周邊地區或來自有病例報告社區的發熱或有呼吸道癥狀的患者;④聚集性發病;(2)臨床表現:①發熱和/或呼吸道癥狀;②發病早期白細胞總數正常或降低或淋巴細胞計數減少。有流行病學史中的任何一條或無流行病學史,且同時符合臨床表現中2條。
1.1.2臨床診斷病例 疑似病例具有肺炎影像學特征者。
1.1.3確診病例 臨床診斷或疑似病例,具備以下病原學證據之一者:①呼吸道標本或血液標本實時熒光逆轉錄-聚合酶鏈反應(RT-PCR)檢測新型冠狀病毒核酸陽性;②呼吸道標本或血液標本病毒基因測序,與已知的新型冠狀病毒高度同源。對照組為70例同年齡組正常自愿者。入組標準:既往無神經、精神疾病病史和其他系統嚴重疾患,無物質濫用,能配合完成神經心理量表檢查。兩組患者年齡、性別及受教育程度均差異無統計學意義。兩組患者年齡、受教育程度等一般資料比較差異無統計學意義,具有可比性,見表1。
1.2心理狀態評估與測試 采取北京小懂科技有限公司微信版心理測評系統問卷,均選用自評量表,入組人員均自愿掃碼填寫完成量表。
1.2.1癥狀自評量表(symptom checklist -90,SCL-90) 該量表在國內應用多年,各因子信效度穩定。共有90條目,分別計算陽性項目均分、軀體化、強迫癥狀、人際關系、抑郁、焦慮、敵對、恐怖、偏執、精神病性等9個因子分[2]。
1.2.2抑郁自評量表(serf-rating depression scale,SDS) SDS是1965年由ZUNG等編制的[3],用于評定被試抑郁的主觀嚴重程度。該量表共20個條目,10個正向計分,10個反向積分,且為4級評分,各條目累積得分得到總粗分,乘以1.25后即得標準總分。標準總分<53分不存在抑郁,53~63分為輕度抑郁,>63~74分為中度抑郁,≥75分為重度抑郁,得分越高表明抑郁程度越嚴重。
1.2.3焦慮自評量表(serf-rating anxiety scale,SAS) SAS是1971年由ZUNG等編制的[4],用于評定被試者的焦慮主觀嚴重程度。該量表共20個條目,15個正向計分,5個反向計分,且為4級評分,各條目累積得分得到總粗分,乘以1.25后即得標準總分。總分<50分不存在焦慮,50~59分為輕度焦慮,60~69 分為中度焦慮,≥70分為重度焦慮,得分越高表示抑郁程度越嚴重。
1.2.4匹茲堡睡眠質量指數量表(The Pittsburgh Sleep Quality Index,PSQI) PSQI于1989年編制[5],PSQI主要針對被測試者近期1個月的睡眠質量。總共包括9個大條目,其中條目5有細分為a-j等10個條目,因此,共18個條目。18個條目組成了A-G等7個成分,每個成分按0-3等級計分,分別是:A為睡眠質量,B為入睡時間,C為睡眠時間,D為睡眠效率,E為睡眠障礙,F為催眠藥物,G為日間功能障礙。PSQI評分細則如下:每個成分按0~3等級計分,累積各成分得分為PSQI總分,總分范圍為0~21分,得分越高,表示睡眠質量越差。0~5分為睡眠質量很好,6~10分為睡眠質量還行,11~15分為睡眠質量一般,16~21分為睡眠質量很差,總分>7分則存在睡眠障礙。
1.2.5患者健康問卷(Patient Health Question-naire,PHQ-15) 該量表用于評估功能性軀體不適癥狀,共 15個條目,分為15種功能性軀體不適癥狀,采用 0分(無)2分(非常多 )評分,總分0~30分,分為極輕度(<5分 )、輕度(≥5分 )、中度(≥10分)和重度(≥15分 )4種嚴重程度[6]。
表1 兩組一般資料比較
Table.1Comparisonofgeneralinformationbetweenthetwogroupsn=70
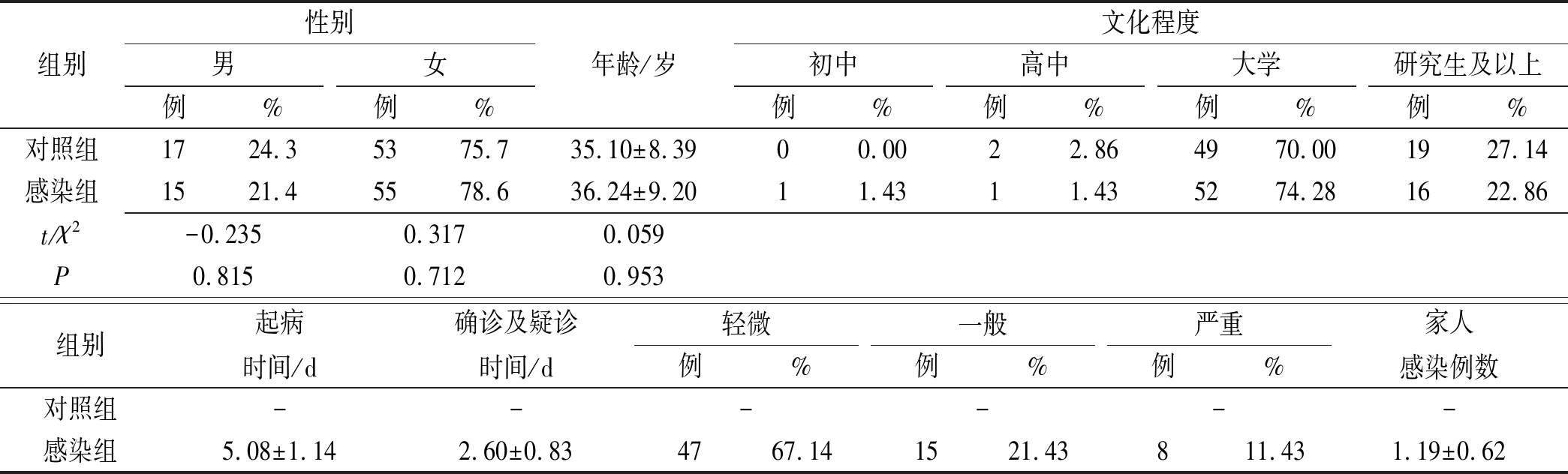
組別性別男例%女例%年齡/歲文化程度初中例%高中例%大學例%研究生及以上例%對照組1724.35375.735.10±8.3900.0022.864970.001927.14感染組1521.45578.636.24±9.2011.4311.435274.281622.86t/χ2-0.2350.3170.059P0.8150.7120.953組別起病時間/d確診及疑診時間/d輕微例%一般例%嚴重例%家人感染例數對照組------感染組5.08±1.142.60±0.834767.141521.43811.431.19±0.62
1.2.6創傷后應激障礙自評量表(PTSD Checklist-Civilian Version,PCL-C) 該量表由美國創傷后應激障礙研究中心根據第4版《精神疾病診斷與統計手冊》(DSM-IV)編制,評估非戰爭狀態下個體經歷心理創傷后的體驗,測評項目包括回避/麻木、高警覺、再體驗3個維度,共17個條目,每個條目1~5分,分值越高,應激障礙癥狀越嚴重。PCL-C常用于評價創傷后應激障礙的診斷、干預和治療效果,具有良好的信度和效度,是該領域使用最為廣泛的工具之一[7]。
1.3統計學方法 采用SPSS20.0版統計學軟件進行數據分析。患者的人口統計學和臨床變量采用描述性分析;計量資料采用均數±標準差表示,計數資料采用頻數或百分比表示;采用t檢驗或方差分析(ANOVA)進行計量資料的差異性檢驗;睡眠質量、精神心理狀態等連續變量采用Person相關分析、線性回歸分析;檢驗水平為α=0.05,以P<0.05為差異有統計學意義。
2 結果
2.1癥狀 感染組SCL-90量表結果顯示軀體化、抑郁、焦慮、恐怖因子分高于對照組,其中軀體化、抑郁情緒、恐怖情緒因子分、總分及總均分與對照組比較,均差異有統計學意義(P<0.05),見表2。
2.2健康狀態、焦慮抑郁及創傷后應激狀況 感染組SDS、PCL-C評分均高于對照組,其中PHQ-15、SDS、PCL-C量表評分差異有統計學意義(P<0.01或P<0.05),見表3。
2.3睡眠狀況 PSQI量表測量結果:感染組70例患者中,PSQI總分7~11分15例(21.43%);總分12~16分49例(70.00%);總分17~21分6例(8.57%)。PSQI總均分(14.60±2.06),其中睡眠質量(2.40±0.97)所占分值最高。感染組患者在PSQI測試上除催眠藥物的其他幾個維度與對照組比較均差異有統計學意義(P<0.05),其中睡眠時間及睡眠效率兩組比較差異有統計學意義(P<0.01)。感染組PSQI總分為14.00,表示睡眠質量一般。見表4。
2.4相關分析 感染組SCL-90中軀體化及總分、抑郁、恐怖情緒、PHQ-15總分、SDS、PCL-C總分與PSQI上除催眠藥物、睡眠時間、睡眠效率以外其他幾個維度均呈顯著相關(P<0.01)。見表5。
表2 兩組SCL-90量表各因子分比較


項目軀體化強迫狀態人際敏感抑郁情緒焦慮情緒敵對對照組1.29±0.1721.44±0.2520.11±0.0641.14±0.2121.97±0.2031.55±0.147感染組2.16±0.0741.86±0.8101.72±0.8392.08±0.8932.18±0.8661.69±0.812t-0.3190.9901.0490.7140.8930.288P0.0150.3250.2970.0470.0730.744
表3 兩組SDS、SAS、PHQ-15、PCL-C量表各因子分比較
Table.3ComparisonoffactorscoresofSDS,SAS,PHQ-15,andPCL-Cscalesbetweentwogroups

項目PHQ-15SASSDSPCL-C感染組9.72±1.60445.47±1.40551.25±1.61134.81±1.36對照組3.47±1.5543.47±2.77935.00±3.05530.75±1.159t3.1960.6061.8822.289P0.0020.0540.0430.023
3 討論
在此次新型冠狀病毒肺炎疫情中,一線醫務人員要面對來自疫情現場的創傷,又要面對冠狀病毒感染的風險、治療中的諸多未知情況所產生的擔憂恐懼,還要面對可能的治療的失敗,應對治療中來自患方的各種不理解等,如此巨大的壓力很容易讓人心身障礙。由于疫情初期物質短缺、防護措施不到位等諸多原因,導致一線醫務人員自身感染的情況并不少見。本研究采用微信心理測評線上自愿評測的方式,系統地研究分析此次疫情重災區武漢市幾所三甲醫院一線感染新型冠狀病毒的醫務人員的心理狀態及睡眠情況,其中感染癥狀輕微47例(67.14%),普通型15例(21.43%),重及嚴重8例(11.43%),SCL-90量表結果示感染組軀體化、抑郁、焦慮、恐怖因子分高于正常,其中SCL-90總分及軀體化、抑郁情緒、恐怖情緒因子分,感染組與對照組有明顯差異。焦慮評分差異無統計學意義可能是因為疫區正常對照組醫務人員也存在一定程度的焦慮。
本研究發現醫護感染組醫務人員PHQ-15、SDS評分均高于正常。PCL-C也高于正常,感染組與對照組SDS、PCL-C量表評分差異有統計學意義,PHQ-15評分差異更顯著。提示被感染醫護人員存在更高的軀體化癥狀、抑郁癥狀及創傷后應激障礙相關癥狀。臨床研究發現,應激狀態下,患者的體內的HPA軸所調控的神經內分泌網絡紊亂,促腎上腺皮質激素釋放因子水平增高而皮質醇水平較低,導致腎上腺素通路持續激活;杏仁核、海馬、前額葉的糖皮質激素受體表達異常也可導致HPA軸功能紊亂,而藍斑杏仁核通路在情緒應激反應和創傷后應激障礙中起重要作用[8],導致更易出現焦慮、恐懼、易激惹、過度敏感等情緒。以往也有動物研究提示藥物干預可通過下丘腦-垂體-腎上腺軸(The hypothalamic-pituitary-adrenal axis,HPA or HTPA axis)、調控大鼠應激從而改善抑郁[9]。眾多研究認為,應激條件下神經解剖和神經內分泌的改變會使免疫系統失調,炎癥因子腫瘤壞死因子-α(TNF-α),白細胞介素1β(IL-1β),IL-6和干擾素-γ均高于對照組[10-11],增加對自身免疫或炎癥疾病的易感性,并加速其病程發展,從而加重患者的疾病負擔。
本研究對一線醫務人員的睡眠狀況進行了評估,采用PSQI量表的測量結果提示感染組醫務人員中,PSQI總均分為14.00±3.874,其中,睡眠質量所占分值最高。與對照組比較,感染組醫務人員在除催眠藥物外的其他維度均差異有統計學意義,其中睡眠時間及睡眠效率兩組比較差異有統計學意義。提示感染醫護人員的睡眠受到了影響。進一步采用相關分析提示感染組醫務人員SCL-90中軀體化及總分、抑郁、恐怖情緒因子分、PHQ-15總分、SDS、PCL-C總分與PSQI上除催眠藥物、睡眠時間、睡眠效率以外的其他幾個維度均呈顯著相關。既往臨床研究提示焦慮抑郁與睡眠障礙的相關性明顯,這些負性情緒在一定程度上會增加患者睡眠潛伏期,導致入睡困難甚至出現夜間易醒,早醒、多夢等情況。從而導致睡眠效率下降,睡眠結構紊亂等睡眠障礙的發生。睡眠有助于對腦內代謝廢物的清除,如乳酸、β淀粉樣蛋白等[12]。睡眠剝奪可以影響身體健康的各個方面,對高級智能、學習記憶、情緒、精神狀態等行為表現及機體心血管、內分泌、免疫系統、能量代謝等生理功能具有廣泛影響[13],甚至可以引起不可逆的損傷[14]。且睡眠不足的長期反復發作又可導致情感障礙。研究提示,睡眠剝奪狀態時,動物會表現出與人類相似的認知功能下降和焦慮樣行為。而情感障礙也會加重免疫、學習、記憶等各系統的障礙。
表4 兩組患者在PSQI量表上各維度情況


項目睡眠質量睡眠潛伏期睡眠時間睡眠效率睡眠紊亂催眠藥物日間功能障礙PSQI總分感染組2.19±0.1031.99±0.1292.10±0.0811.89±0.0922.09±0.0781.66±0.0792.08±0.12414.00±3.874對照組1.89±0.0011.19±0.0501.09±0.0931.36±0.0881.84±0.0491.22±0.0011.77±0.04310.36±3.39t2.3101.2132.5050.4871.1040.4592.1360.904P0.0170.0230.0020.0030.0270.6480.0490.037

表5 感染組患者心理狀態與PSQI的相關分析(P值)
①P<0.01
①P<0.01
在睡眠障礙對研究中,日間的功能狀態是重要的參照指標之一。本研究中的相關發現,這一重要指標與各種心理測試指標都相關,說明這些心理狀態異常對日間功能有重要影響。因此,合理進行輪崗不僅是對日間醫務正常活動的保證,也是調整醫務人員心理狀態的重要手段之一。
綜上所述,通過對疫區一線被感染醫務人員心理及睡眠狀態的評測,提示存在一定程度的焦慮抑郁障礙及應激障礙,且睡眠情況也受到影響。因此應積極關注其心理健康及睡眠狀況,采取心理干預措施,必要時甚至采取藥物干預治療策略,對其整體治療和預后將起到積極作用。
本研究缺陷:①對照組不完全是未感染的醫務人員。由于目前醫務人員工作的特殊性,不能離開崗位,必須處于可能被感染的一線工作,因此,如果對照組全部是未感染的醫務人員,將更進一步說明NCP對感染醫務人員心理狀態的影響。②一線被感染的醫務人員的具體工作角色,如護士、醫生或其他醫務人員,因工作崗位或性質不同也可能存在差異,未作探討;③本研究未進行多因素分析。

