64層螺旋CT多方位重組與纖維支氣管鏡對支氣管結(jié)核診斷準(zhǔn)確率和肺功能的影響
申靜 紀(jì)俊雨 馮光 郝蒙
支氣管結(jié)核又稱支氣管內(nèi)膜結(jié)核(Endobronchial tuberculosis,EBTB),是一種特殊的肺結(jié)核,發(fā)病原因是結(jié)核桿菌侵入支氣管引起結(jié)核性病變[1,2],發(fā)病部位為氣管及黏膜下層,一旦治療延遲,病變發(fā)展到黏膜和肌層外。隨著結(jié)核病發(fā)生率的不斷增長,促使EBTB發(fā)生率升高,且EBTB缺乏典型癥狀,容易出現(xiàn)漏診、誤診的現(xiàn)象[3,4]。若患者未得到及時(shí)的治療,支氣管出現(xiàn)瘢痕狹窄或管壁軟化,將導(dǎo)致通氣量下降,可能引發(fā)肺不張或肺損傷[4-6]。因此,正確的診斷和治療是改善EBTB患者預(yù)后的關(guān)鍵途徑[7]。纖維支氣管鏡(FOB)為EBTB診斷的金標(biāo)準(zhǔn),其可以直觀觀察支氣管的病理性改變、支氣管狹窄等,并在檢測時(shí)進(jìn)行組織活檢,但是支氣管鏡對于狹窄氣管及狹窄后端難以觀察。隨著多層螺旋CT(multi-slice spiral CT,MSCT)設(shè)備及其圖像后處理技術(shù)的飛速發(fā)展,MPR做為一種方便、快捷、無創(chuàng)的檢查手段,在支氣管疾病的診斷及鑒別診斷中的應(yīng)用價(jià)值已被廣泛認(rèn)可[8,9]。該方法可以從任意平面上觀察病變,也可以觀察支氣管的形態(tài)和內(nèi)壁情況,有利于結(jié)核病的診斷。但是,多方位重組(MPR)技術(shù)、仿真內(nèi)窺鏡技術(shù)與FOB的相符程度、各自價(jià)值及局限性研究尚處于初期階段,較少學(xué)者進(jìn)行系統(tǒng)研究,更鮮有學(xué)者將64層螺旋CT仿真內(nèi)窺鏡技術(shù)與FOB進(jìn)行對照分析并應(yīng)用MSCT仿真內(nèi)窺鏡技術(shù)對EBTB的治療效果及預(yù)后進(jìn)行評估[10]。因此,文章主要針對64層螺旋CT與FOB在支氣管結(jié)核患者中的診斷效果及對肺功能的影響展開分析。
1 資料與方法
1.1 一般資料 2013年4月至2016年12月,100例我院收治的EBTB患者作為觀察對象。所有入組患者經(jīng)病理學(xué)、細(xì)菌學(xué)及FOB檢測,均符合典型的EBTB病變表現(xiàn),包括氣管、支氣管黏膜充血、水腫、局部潰瘍等。按中華醫(yī)學(xué)會結(jié)核學(xué)分會(2012年)制定的肺結(jié)核診斷標(biāo)準(zhǔn)[11],確診為EBTB。對所有入組患者采用最佳的掃描方案,由兩名經(jīng)驗(yàn)豐富的技師共同進(jìn)行圖像的MPR及仿真內(nèi)窺鏡操作,使圖像能充分、清晰的顯示病變支氣管的病變形態(tài)、氣管狹窄程度等信息;對入組患者情況進(jìn)行隨訪。患者均簽署知情同意書,且本次研究經(jīng)河北省胸科醫(yī)院倫理委員會批準(zhǔn)。見表1。
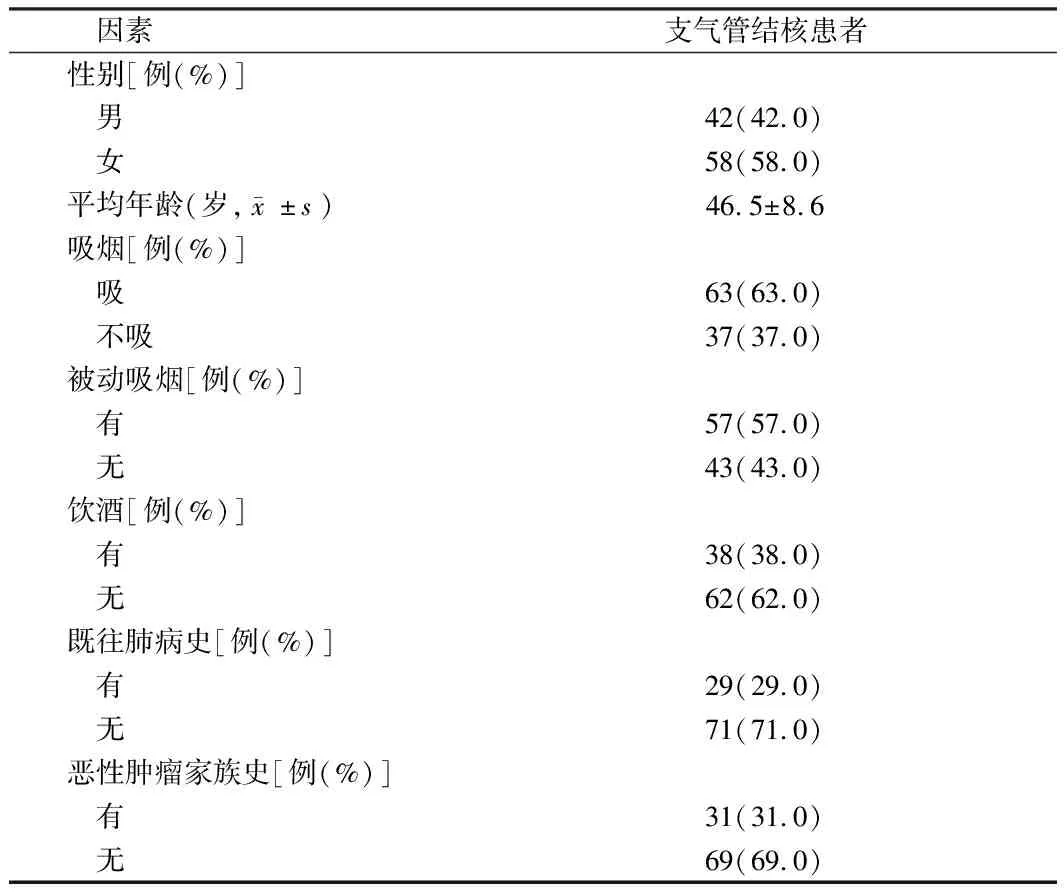
表1 患者基本情況
1.2 納入與排除標(biāo)準(zhǔn)
1.2.1 入選標(biāo)準(zhǔn):①經(jīng)手術(shù)病理組織學(xué)檢查確診為支氣管結(jié)核;②患者及家屬均對本次研究知情并能配合隨訪調(diào)查。
1.2.2 排除標(biāo)準(zhǔn):其他肺部疾病、CT及支氣管鏡禁忌證患者。
1.3 方法
1.3.1 螺旋CT檢查:使用德國西門子公司生產(chǎn)的SOMATOM DEFINITION AS型64排螺旋CT,于患者呼氣末屏氣掃描,掃描范圍自肺尖至肺底,對疑似EBTB患者的病變區(qū)域及病變器管、支氣管進(jìn)行薄層掃描(層厚、間距均為1 mm,螺距1.5,準(zhǔn)直10,電壓120 kV,電流130 mAs,視野為35 cm×35 cm,采用骨算法進(jìn)行計(jì)算)。對于患者的CT圖像進(jìn)行處理后采用三維標(biāo)準(zhǔn)算法進(jìn)行重建,并利用工作站進(jìn)行多平面重建,重建矢狀和冠狀MPR圖像,顯示各病變部位的具體情況。發(fā)現(xiàn)支氣管管腔狹窄、管壁不規(guī)則增厚、肺門淋巴結(jié)、肺內(nèi)結(jié)核灶及肺不張中任何一項(xiàng)陽性的患者為陽性患者。
1.3.2 FOB檢測:使用FOB(OIF-BP66P型號,視場角≥85°,彎曲角度:上130°、下90°)進(jìn)行常規(guī)檢查。術(shù)前常規(guī)進(jìn)行心電圖檢查,術(shù)前3 h禁食處理;術(shù)前30 min口服阿托品,使用2%利多卡因吸入麻醉處理,取患者仰臥位,選好鼻腔滴液,F(xiàn)OB通過聲門之后觀察支氣管黏膜和氣管黏膜,建立支氣管內(nèi)正常區(qū)和病變區(qū)的概念,一旦發(fā)現(xiàn)局部黏膜有異常情況時(shí)需要對病變部位進(jìn)行標(biāo)本送檢處理,再進(jìn)行組織學(xué)和細(xì)菌學(xué)的檢查。發(fā)現(xiàn)管腔的生理性改變,包括潰瘍、充血及肉芽增殖、氣管軟骨環(huán)破壞、支氣管管腔狹窄及增厚任何一項(xiàng)陽性為陽性患者。
1.4 觀察指標(biāo) 比較不同檢查方法的EBTB的診斷準(zhǔn)確率,受累部位的檢出率,并分析2種方法檢查前后對肺功能的影響,包括肺活量、第1秒用力呼吸容量及最大自主通氣量。
2 結(jié)果
2.1 MPR和FOB方法對支氣管結(jié)節(jié)的檢測符合率
2.1.1 FOB檢查結(jié)果:FOB檢查結(jié)果包括管壁病理學(xué)改變、管腔不同程度的狹窄、支氣管軟骨環(huán)的病變等。其中發(fā)現(xiàn)EBTB 97例(97%),包括管壁病理性改變(充血、潰瘍及肉芽增殖)96例(96%)、管壁狹窄84例(84%)、支氣管軟骨環(huán)破壞26例(26%),鏡檢過程中取組織行病理學(xué)檢測。
2.1.2 CT掃描后MPR的結(jié)果:MPR發(fā)現(xiàn)EBTB 95例(95%),包括管壁不規(guī)則增厚89例(89%)、支氣管不規(guī)則狹窄93例(93%)、肺門淋巴結(jié)腫大52例(52%)、肺內(nèi)結(jié)核病灶68例(68%)、肺不張54例(54%)。該種方法對支氣管狹窄的檢出率大于MPR方法,但二者差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。確診的典型支氣管結(jié)核患者的FOB和MPR檢測,包括干酪樣壞死、管壁狹窄和生理性病變,包括潰瘍、肉芽增殖和炎性浸潤。MPR與FOB在EBTB中的診斷準(zhǔn)確率分別為95.0%和97.0%,比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見圖1,表2。
2.2 MPR和FOB檢查方法對受累部位的檢出率 100例EBTB患者共有149處氣管受累,包括主支氣管15例、右主支氣管17例、左主支氣管15例、右肺上葉支氣管28例、左肺上葉支氣管25例、右中葉支氣管16例、右肺下葉支氣管17例、左肺下葉支氣管16例。MPR和FOB方法檢測支氣管受累部位分別有138和146處,二者比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表3。
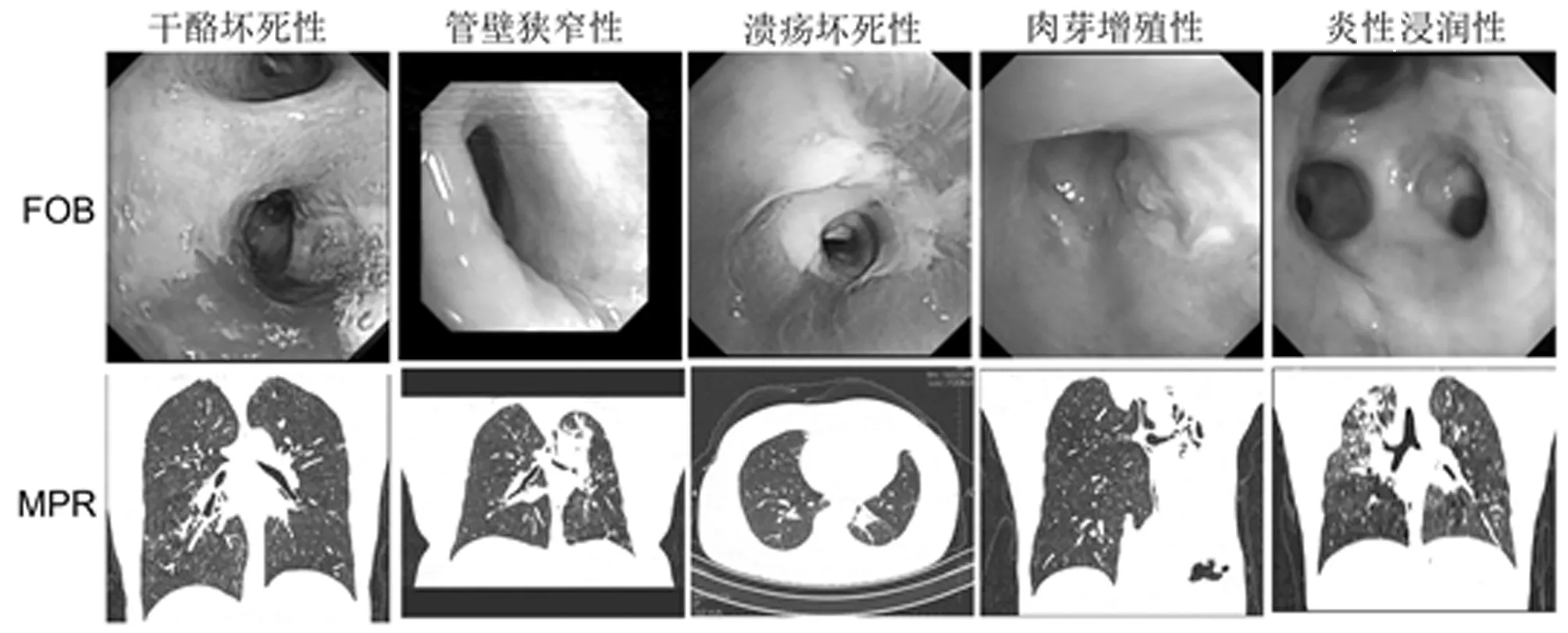
圖1 典型患者的FOB和MPR(冠狀位)檢測結(jié)果

表2 FOB和MPR方法對支氣管結(jié)核的檢測符合率

表3 FOB和MPR方法對支氣管受累部位的檢測 處
2.3 MPR和FOB檢查方法對肺功能的影響 MPR組檢查前的肺活量、第1秒用力呼吸容積和最大自主通氣量與檢測后比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);FOB檢查后的肺活量、第1秒用力呼吸容積和最大自主通氣量與檢查前比較,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。
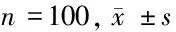

類別肺活量(L)第1秒用力呼吸容積(L)最大自主通氣量(L/min)FOB 檢查前2.54±0.201.92±0.2872.6±4.5 檢查后2.05±0.16?1.46±0.18?64.6±4.0?MPR 檢查前2.54±0.161.98±0.2573.5±5.0 檢查后2.56±0.181.96±0.2675.6±4.5
注:與檢查前比較,*P<0.05
3 討論
在臨床,EBTB常合并肺結(jié)核,無特異性臨床表現(xiàn),且痰液檢驗(yàn)陽性率低,常出現(xiàn)漏診和誤診,延誤病情[12]。因此,提高EBTB的診斷率是目前亟待解決的問題。目前,F(xiàn)OB為有創(chuàng)的EBTB的確診指標(biāo),多層螺旋CT是常用于EBTB篩查的主要影像學(xué)方法,為無創(chuàng)的檢查手段,其優(yōu)勢是可以進(jìn)行快速、薄層體積數(shù)據(jù)掃描,結(jié)合MPR,可獲得各向同性后處理重建圖像[2,13],目前在臨床廣泛使用。目前的研究多考察MPR與橫斷圖像在觀察管腔和管壁方面的差異、FOB與虛擬支氣管鏡在管壁病理性改變中的差異[2,14]。本研究從診斷符合率及對肺功能影響2個(gè)角度來探討兩種技術(shù)各自的優(yōu)缺點(diǎn),以期為臨床檢測方法的選擇提供理論基礎(chǔ)。
目前FOB是診斷EBTB的重要方法[15-17],其優(yōu)點(diǎn)是其能夠直接觀察到支氣管早期出現(xiàn)的病理變化,并且FOB能夠通過活檢、病理組織檢查來提升檢查的準(zhǔn)確性[18],其缺點(diǎn)是對EBTB的診斷缺乏特異性,難以與炎癥、腫瘤區(qū)分,特別是增生型及瘢痕狹窄型EBTB。除此之外,F(xiàn)OB的觀察范圍為管腔,而對管腔外部以及黏膜下病變無法檢測。此外,由于觀察視野的限制,狹窄支氣管遠(yuǎn)端情況不在檢測范圍內(nèi)[19],因此不適用于支氣管嚴(yán)重狹窄、活動性出血、體質(zhì)弱的患者[20]。
考慮到MPR和FOB技術(shù)在EBTB中具有不同的優(yōu)勢和劣勢,且二者在EBTB診斷中的差異筆者尚未發(fā)現(xiàn)相關(guān)報(bào)道,本次研究中MPR和FOB對支氣管結(jié)核的診斷符合率差異無統(tǒng)計(jì)學(xué)意義(P>0.05),提示這兩種方法均具有較高的診斷準(zhǔn)確率。但是MPR(93例,93%)對支氣管狹窄的檢出率高于FOB方法(84例,84%),分析可能原因是MPR對阻塞后支氣管及狹窄程度高的支氣管均有較高的顯示率,該方面優(yōu)于FOB方法。MPR和FOB方法檢出支氣管受累部位分別有138(92.6%)和146(98%)處,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),進(jìn)一步說明兩種方法對EBTB的診斷準(zhǔn)確率均較高。
本研究中,患者在進(jìn)行FOB檢查后肺活量、第1秒用力呼吸容積和最大自主通氣量均顯著低于檢查前(P<0.05),但在MPR檢查后均無顯著變化,這說明雖然螺旋CT和FOB在EBTB臨床診斷中的應(yīng)用效果相差不大,但支氣管鏡會造成患者肺功能的暫時(shí)性下降,而螺旋CT是一種無創(chuàng)檢查,操作簡單且無危險(xiǎn),能夠適用于無法接受FOB檢查的老年患者中,能夠提升患者對檢查的耐受度,這些優(yōu)勢都是FOB所沒有的,同時(shí)MPR技術(shù)的應(yīng)用能夠觀察到支氣管遠(yuǎn)端的情況,有助于提升臨床診斷的準(zhǔn)確率,保障患者早日得到有效的救治。對于臨床已確診為EBTB的患者,可利用三維CT的重組技術(shù)準(zhǔn)確觀察遠(yuǎn)端氣管的狹窄、擴(kuò)張及管壁厚度等,補(bǔ)充了FOB檢查的結(jié)果,為治療方案提供重要理論基礎(chǔ)。
綜上所述,螺旋CT掃描后MPR技術(shù)與FOB在EBTB的診斷中均有較好的應(yīng)用效果,二者互補(bǔ)各自的局限,可提高診斷準(zhǔn)確性。另外,MPR方法對患者肺功能無明顯影響,患者對其的耐受度較高,值得在臨床中推廣使用。

