以顱內感染為首診的感染性心內膜炎1例報道并文獻復習
蔡 芳 郭子安 史廷楓 歐陽帆 王仲華
南華大學附屬郴州醫院,湖南省郴州市 423000
1 病例資料
患者,女,16歲,因發熱、頭痛13d,精神行為異常10余小時入院。患者家屬代訴患者于13d前無明顯誘因出現發熱,體溫達38.6℃,伴有頭痛,曾在當地診所及人民醫院反復就診,予以阿昔洛韋、頭孢哌酮舒巴坦抗感染治療后好轉出院。1天前患者再次出現高熱,體溫39.8℃,在當地診所抗炎治療后無明顯好轉,今晨8時左右患者出現精神行為異常,為求進一步治療,急診以“顱內感染”收住院。既往體健。入院時查體:T:38.6℃,P:114次/min,R:20次/min,BP:98/62mmHg(1mmHg=0.133kPa),雙肺呼吸音清,無啰音,心率114次/min,律齊,各瓣膜區無明顯雜音,腹部平軟,無壓痛及反跳痛,雙下肢不腫。神經系統檢查:神志模糊,言語清晰,計算力、記憶力、定向力障礙,雙側瞳孔等大等圓,左右直徑3mm,直接、間接對光反射靈敏,雙眼球活動自如,雙眼球無震顫,額紋對稱,雙側鼻唇溝對稱,伸舌居中,咽反射雙側正常,頸軟,四肢肌力肌張力正常,四肢腱反射(++),頸項強直,克氏征(+),布氏征(-),巴氏征(-),指鼻試驗、閉目難立征不配合。入院初步診斷:顱內感染:病毒性腦膜炎?自身免疫性腦炎?其他?入院后行實驗室檢查:血常規WBC:30.94×109/L,N:93.1%。血沉:78mm/h。電解質:鉀:2.79mmol/L。腎功能無異常。心肌酶:CK:559.6U/L,CK-MB:41.7U/L,LDH:501.1U/L,Mb:739.2ng/ml。降鈣素原:15.06ng/ml。C反應蛋白:190.0mg/L。肝功能:AST:49.6U/L,TP:60.7g/L,ALB:32.9g/L,A/G:1.2。血脂:HDL-C:0.58mmol/L。結核抗體、肺炎支原體抗體、肺炎衣原體抗體IgM陰性。乙肝五項、丙肝抗體、艾滋病毒抗體、梅毒抗體陰性。完善腰椎穿刺測壓270mmH2O(1mmH2O=9.81Pa),腦脊液-IgG:99.4mg/L,IgA:8.9mg/L,IgM、IgE正常,腦脊液生化:CL:130.6mmol/L,CK:4.6U/L,LDH:98.8U/L ,PROT:490mg/L,K:3.47mmol/L,Ca:2.02mmol/L,GLU:6.58mmol/L,腦脊液細胞學:外觀無色、透明,RBC:0×106/L,WBC:1 622×106/L,腦脊液常規:pandy弱陽性,RBC:2×106/L,WBC:980×106/L,抗酸染色、墨汁染色陰性。結合腦脊液檢查考慮化膿性腦膜炎,細菌室回報血培養金黃色葡萄球菌,完善心臟彩超可見二尖瓣后瓣強回聲團,考慮贅生物(大小約19mm×17mm),黏液瘤待排(見圖1),磁共振顱腦平掃增強可見雙側額頂葉、左側枕葉及左側側腦室后角斑點異常信號影:炎性病變?腦梗?(見圖2),考慮感染性心內膜炎,予以萬古霉素1.0g q12h+頭孢他啶1.5g q12h抗感染,停用阿昔洛韋抗病毒,予以甘露醇、甘油果糖脫水降顱壓等。3d后患者訴腹脹,雙下肢輕度浮腫,下床如廁時有氣促,仔細聽診心臟心尖區可聞及收縮期吹風樣雜音,雙肺可聞及滿肺濕啰音,考慮心衰可能,立即轉心血管內科,予以心電監護、吸氧、利尿、控制液體量等處理。5月16日復查磁共振顱腦MRI:對比2019年5月5日片原雙側額頂葉、左側枕葉、左側側腦室斑點狀異常信號影消失,現右側放射冠一點狀異常信號,性質待定(圖3)。5月30日復查心臟+食道彩超:二尖瓣后瓣贅生物治療20d后,贅生物稍小(大小12mm×5.3mm),二尖瓣中度返流(圖4)。經治療后患者無腹脹,活動后無氣促,心功能改善,無發熱,無頭痛不適,于5月31日轉上級醫院手術治療。
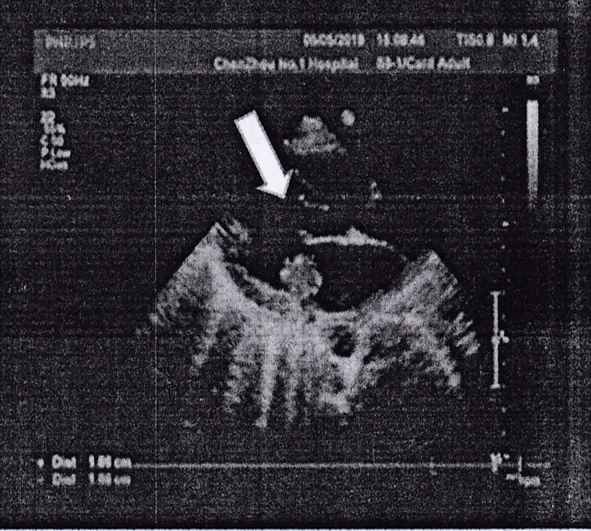
圖1 治療前心臟彩超(白色箭頭處可見贅生物)

圖2 治療前頭顱MRI(白色箭頭處可見異常信號影)
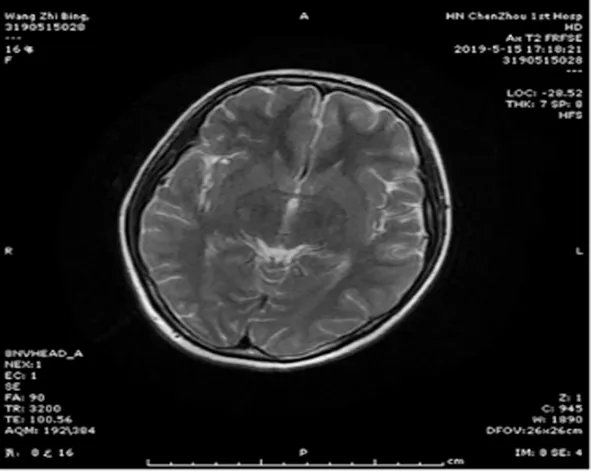
圖3 治療后頭顱MRI異常信號影消失
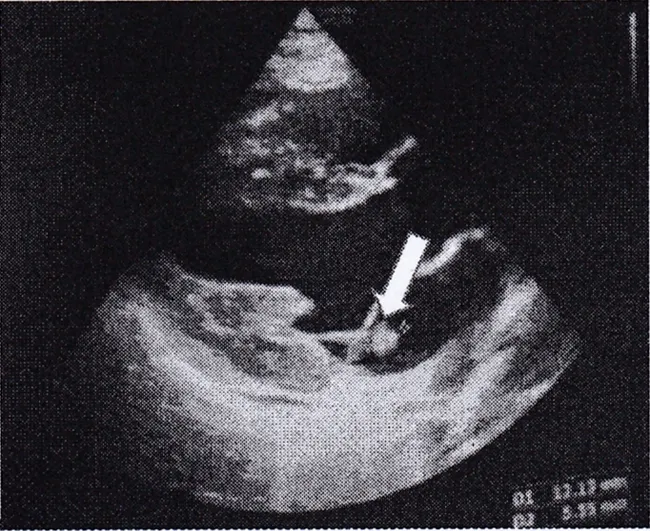
圖4 治療后心臟+食道彩超贅生物稍小(白色箭頭處)
2 討論
感染性心內膜炎(Infective endocarditis,IE)是指由細菌、真菌或其他微生物直接感染而產生心瓣膜或心室壁內膜的炎癥,臨床上并非罕見。臨床表現不典型IE是近年來不明原因發熱常見的病因之一[1]。IE的主要并發癥是心力衰竭、持續性敗血癥和栓塞事件[2]。約1/3的IE患者出現神經系統受累,其中腦栓塞占50%,部分患者可因腦栓塞或細菌性動脈瘤破裂而出現腦出血,少數患者并發細菌性腦膜炎、細菌性腦動脈炎及腦膿腫等[3-4]。IE的診斷仍然是基于Duke標準,超聲心動圖和血培養具有重要作用。當診斷不確定甚至排除IE,但臨床仍然高度疑似時,應反復進行超聲心動圖檢查或血培養,并使用其他影像技術(心臟CT,18F-FDG PET/CT或放射標記白細胞SPECT/CT)以明確心臟是否感染受累,或應用影像技術[頭顱MRI,全身CT和/(或)PET/CT]顯示是否存在栓塞事件。
長期、聯合的抗菌治療是IE治療的基礎,約50%的患者經早期明確診斷、早期內科治療下可以治愈。成功抗菌治療的關鍵是確定致病菌,這在2015年發表的指南[5]中得到了強調。流行病學因素導致金黃色葡萄球菌是高收入國家最常見的病因[6]。一般使用β-內酰胺類抗生素(青霉素、阿莫西林、氨芐西林等)和慶大霉素的聯合方法。如果懷疑葡萄球菌感染(例如嚴重膿毒癥、靜脈輸液治療或糖尿病)或人工瓣膜感染,建議使用萬古霉素代替青霉素。得知血培養和藥敏結果后,選擇致病菌敏感的抗菌藥物進行治療。關于感染性心內膜炎手術指征,AATS(美國胸心外科協會)專家的共識建議為:(1)心力衰竭;(2)嚴重瓣膜功能不全;(3)人工瓣膜出現瓣周膿腫或瘺管;(4)再次出現系統栓塞;(5)大的、易脫落的贅生物;(6)超過5~7d抗生素治療仍有持續的敗血癥[7]。
綜上所述, IE并發顱內感染在青壯年中常見,但起病隱匿,臨床表現復雜多樣,易誤漏診,且病死率、復發率高,預后不良。所以對于長期反復發熱并中樞神經系統損害者應積極尋找病因,仔細心臟聽診、腹部觸診并進一步行血培養、心臟彩超輔助診斷,一旦確診應予內外科綜合治療。并且由于當前抗生素的廣泛應用,典型的感染性心內膜炎已不多,本病例入院前臨床表現易讓臨床醫生簡單診斷為上呼吸道感染從而不易引起重視,并且入院時心臟聽診未聞及雜音,IE早期心臟瓣膜損害不嚴重時, 不一定都能聽到心臟雜音, 此時若醫師診斷思維局限, 對該病認識不足, 很容易導致延誤診斷,住院時應多次聽診,盡早完善心臟彩超等檢查,臨床醫生應高度重視患者是否存在感染性心內膜炎可能,提高對本病的認識, 有助于早期診治, 改善患者預后。

