吞咽治療儀配合綜合康復護理對治療腦卒中吞咽障礙患者臨床效果的影響
駱麗敏,鄧國敏,馮利勉 (南方醫科大學第五附屬醫院,廣東 廣州 510900)
腦卒中的死亡率隨著醫療技術的不斷進步明顯降低,但其并發癥通常會對患者的生活質量產生不利影響[1]。作為常見腦卒中并發癥之一的吞咽障礙以進食嗆咳、多次小口吞咽、咽下阻塞及進食困難等為主要表現,具有較高的發病率,約10%的患者病情無法緩解,一旦發病患者獲取水分及營養物質的渠道阻塞,會誘發因誤吸而致使患者肺部感染,肺部感染為腦卒中患者的主要死因[2-3]。研究[4]顯示,早期的康復介入對于患者的功能恢復有積極意義,故應盡早進行介入康復治療,以使患者吞咽功能得到改善。為觀察吞咽治療儀配合綜合康復護理治療腦卒中吞咽障礙患者的臨床效果,本研究選取92例腦卒中吞咽障礙患者作為研究對象行對比分析,現將結果報告如下。
1 資料與方法
1.1一般資料:選取2017年3月~2019年3月我院收治的92例腦卒中吞咽障礙患者作為研究對象,隨機分為對照組和觀察組各46例。對照組中男26例,女20例;年齡62~83歲,平均(72.45±9.42)歲;病程3~23d,平均(17.17±2.38)d。觀察組中男24例,女22例;年齡63~83歲,平均(73.25±9.87)歲;病程3~24 d,平均(17.77±2.28)d。兩組患者的性別、年齡及病程等一般臨床資料比較差異無統計學意義(P>0.05),具有可比性。
納入標準:①腦卒中史明確,且存在中重度吞咽障礙;②近期未使用影響吞咽功能的藥物,如利尿劑、肌松劑、鎮靜劑等;③患者及其家屬均簽署了知情同意書。
排除標準:①咽喉存在惡性腫瘤者;②神志不清,不能配合治療者。
1.2方法:給予對照組患者綜合康復護理。具體方法為:①認知干預:根據患者的心理特點,醫護人員向患者耐心介紹吞咽障礙的典型癥狀及康復技巧;告知注意事項及飲食方法,講解飲食不當的嚴重后果;介紹成功案例,使患者恐懼心理減輕,配合依從性提升。②吞咽訓練:以唇舌、頜面部位置,如伸舌、舔上下嘴唇、再抵住左右口角、抵住軟腭連續進行,20次/d;吸吮磨牙棒或吸氣后鼓腮再慢慢吐氣,收縮臉頰部肌肉,連續5次為1遍,2遍/d;患者低頭,身體前傾,發音時頜下施壓,使喉入口閉合功能加強。③進食訓練:患者采取半臥位或坐位進食,頭部偏向患側90°,使健側咽喉擴大;或頭部前傾45°,使食物通過健側咽喉進入食管。訓練聲門上吞咽、點頭吞咽、低頭吞咽、頭部旋轉吞咽。進食結束后配合少量水反復做空吞動作,以誘發吞咽反射,清除咽喉部食物殘渣。避免食用容易分散的食物,從流質慢慢轉變為固體。④口腔護理:注意患者飯前飯后的口腔清潔,使口腔內食物殘渣徹底清除,避免口腔內細菌繁殖,以降低口腔及肺部感染幾率。觀察組患者在此基礎上聯合吞咽治療儀進行治療。具體方法為:對患者頸部皮膚進行清潔,使用石家莊渡康醫療器械有限公司生產的電刺激治療儀進行治療。將第一電極置于舌骨上方,第二電極置于舌骨下方;第三、四電極等距放置,沿頸前正中線,所有電極垂直排列。調整儀器電荷為1000 Ω,波幅為0~25 mA,波寬為700 ms。治療過程中根據患者耐受力逐漸加強電刺激,45 min/次,2次/d,連續治療1個月。
1.3觀察指標:①吞咽能力:根據標準改良版洼田飲水試驗評估兩組患者的吞咽情況,總分為100分,吞咽功能與評分呈正比。②臨床治療效果:以改良版洼田飲水試驗評分量表積分增加率評估兩組患者治療效果。無效:增加率<33%;有效:33%≤增加率≤67%;顯效:67%≤增加率≤90%;治愈:增加率>90%。增加率=[(治療后積分-治療前積分)/治療后積分]×100%;治療有效率=(有效例數+顯效例數+治愈例數)/總例數×100%。③生活質量:根據吞咽障礙特異性生活質量量表(SWAL-QOL)評分對兩組患者生活質量進行評估,共44項指標,每項0~4分,生活質量與評分呈反比。④吸入性肺炎:記錄住院期間兩組患者出現吸入性肺炎的情況

2 結果
2.1兩組患者改良版洼田飲水試驗評分比較:治療前兩組患者改良版洼田飲水試驗評分差異無統計學意義(P>0.05);治療后兩組改良版洼田飲水試驗評分較治療前均有改善,且觀察組改善情況顯著優于對照組,差異有統計學意義(P<0.05)。見表1。
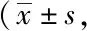
表1 兩組患者改良版洼田飲水試驗評分比較分)
注:與對照組相比,①P<0.05
2.2兩組患者臨床治療效果比較:觀察組患者治療有效率顯著高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者臨床治療效果比較[例(%)]
注:與對照組相比,①P<0.05
2.3兩組患者SWAL-QOL評分比較:治療前兩組患者SWAL-QOL評分差異無統計學意義(P>0.05);治療后兩組患者SWAL-QOL評分較治療前均有改善,且觀察組改善情況顯著優于對照組,差異有統計學意義(P<0.05)。見表3。
2.4兩組患者吸入性肺炎發生率比較:觀察組患者吸入性肺炎發生率顯著低于對照組患者,差異有統計學意義(P<0.05)。見表4。
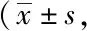
表3 兩組患者SWAL-QOL評分比較分)
注:與對照組相比,①P<0.05

表4 兩組患者吸入性肺炎發生率比較
注:與對照組相比,①P<0.05
3 討論
腦卒中為臨床上的一種較為常見的疾病,又被稱為“中風”。研究結果顯示,有近一半的腦卒中患者在發病3d內伴有不同程度的吞咽障礙出現。根據患者的相關癥狀,臨床將吞咽障礙分為四期,其中患者口唇緊閉,口角流涎,咀嚼無力為一期;患者舌體無法運送食物至舌根,導致患者口中有食物殘留為二期;患者自主咳嗽能力減弱,唾液集中于喉部無法下咽為三期;食物卡在患者食道內為四期[5-6]。其多由患者舌體隨意性活動減少,咽喉部、臉頰部、口唇部等肌肉組織協調性降低導致。腦卒中吞咽障礙使患者獲取水分及營養成分的渠道受阻,致使患者出現營養不良的情況,更為多種并發癥的誘因,對患者的生命健康及生活質量造成嚴重影響。腦卒中吞咽障礙的最佳恢復時間一般在發病后3個月之內,盡早進行康復訓練可使咽下集群廢用性萎縮得到及時糾正,舌部等肌肉的運動得以加強,吞咽反射功能的靈活性得以增強。同時,盡早地進行康復訓練還可使殘余細胞功能得到積極調動,亞細胞代償能力得到充分的發揮,對組織重建有促進作用[7]。作為目前治療腦卒中吞咽障礙的新型技術,吞咽治療儀通過電刺激咽部肌群引起肌肉運動,使正常生理功能恢復;提升受損部位肌肉興奮度,對咽喉部肌肉萎縮進行抑制;促進血液循環,使咽喉部血流量加大,使咽部肌肉的協同性及靈活性得到改善,積極促進患者吞咽功能的恢復[8]。
本研究結果顯示,治療后觀察組改良版洼田飲水試驗評分顯著優于對照組,治療有效率顯著高于對照組,SWAL-QOL評分顯著優于對照組,吸入性肺炎發生率顯著低于對照組,兩組比較差異有統計學意義(P<0.05)。表明對腦卒中吞咽障礙患者進行吞咽治療儀配合綜合康復護理治療可改善患者吞咽能力,提升自理能力,治療效果顯著,吸入性肺炎的患病率降低。
綜上所述,吞咽治療儀配合綜合康復護理手段治療腦卒中吞咽障礙患者可提升患者的自理能力,改善吞咽能力,具有顯著治療效果,同時可降低吸入性肺炎發生率,值得臨床上推廣使用。

