內切口骨膜下平面剝離眶隔脂肪下置矯治淚溝型瞼袋
張楊 李高峰 許素琪 張博 丁衛 龍希任
[關鍵詞]瞼袋;淚溝;眶隔脂肪;內切口;下瞼成形術
瞼袋是指下瞼組織臃腫膨隆,呈袋狀垂掛[1]。它與眶內脂肪量及下瞼支持結構之間的平衡狀態有關[2]。當眶內脂肪較多或下瞼皮膚、眼輪匝肌、眶隔等支持結構變薄弱時,眶脂肪即會突破下瞼的限制而突出眶外,形成瞼袋。眶周限制韌帶的固定作用,其上方眶脂肪疝出,使瞼頰結合處出現局部凹陷形成淚溝。2016年6月-2018年12月,采用內切口骨膜下平面剝離眶隔脂肪下置治療淚溝型瞼袋,治療了116例淚溝型瞼袋患者,均取得滿意效果。
1 臨床資料
2016年6月-2018年12月共收治淚溝型瞼袋患者116例,男性14例,女性102例,年齡20~35歲,平均年齡(27.3±5.1)歲;所有患者均為瞼袋合并淚溝畸形,不伴明顯下瞼皮膚松弛、中面部萎縮下移;淚溝按Hirmand分型,Ⅰ型為39例,Ⅱ型為77例。
2 手術方法
2.1 術前設計:患者取坐位,標記患者瞼袋及淚溝部位,碘酊固定。
2.2 麻醉:患者取仰臥位,雙眼滴地卡因滴眼液,常規消毒、鋪單。翻開下瞼結膜,2%利多卡因+1/20萬腎上腺素行局部浸潤麻醉。
2.3 手術步驟:暴露結膜,眼球保護板保護眼球,10W超脈沖激光于瞼板下方橫行切開瞼結膜至眶隔淺面,切口長約15~20mm,蚊氏鉗于眼輪匝肌深面與眶隔淺面之間向眶下緣鈍性分離,直至弓狀緣。10W超脈沖激光打開弓狀緣骨膜,切口長度約為8mm。骨膜剝離子從切開處骨膜下平面鈍性剝離骨膜,向下方剝離至淚溝下緣,約10~15mm,向內側剝離至術前標記淚溝的內側端,向外側剝離至術前標記淚溝的外側端,一般中內側骨膜較厚,可將骨膜完整剝開,但外側骨膜較薄,容易破損。將膨出的眶隔包膜及眶脂肪向下牽拉,平鋪于眶骨表面,6-0可吸收線將向下平鋪的眶隔包膜及眶脂肪末端與分離開的骨膜及深筋膜最遠端縫合,一般縫合固定3~4針。檢查眶隔脂肪平整、瞼袋消失、淚溝變平。囑患者睜眼上視,觀察下瞼緣位置,避免眶隔縫合過緊造成下瞼退縮。6-0可吸收線于結膜下層縫合一針,對合結膜切口。無菌敷料適當加壓瞼袋及淚溝區皮膚,以預防血腫。
2.4 術后護理:術后口服消炎藥2d,白天滴眼藥水,晚上涂眼膏1周。
2.5 評價標準:術后1周、1個月、3個月、6個月復診隨訪,觀察術后效果。通過門診面診及數碼相機拍照進行評價。評價標準為:患者主觀滿意程度(包括滿意、基本滿意、不滿意),客觀改善情況(包括瞼袋情況、淚溝情況、下瞼緣位置)及術后并發癥發生情況。
3 結果
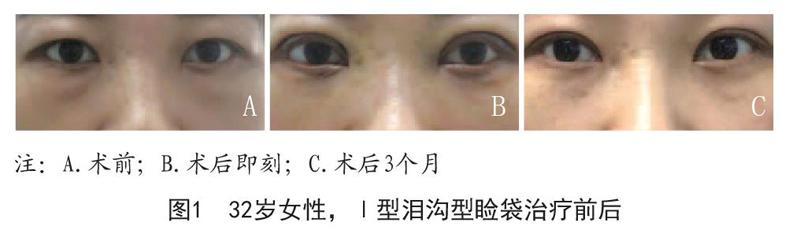
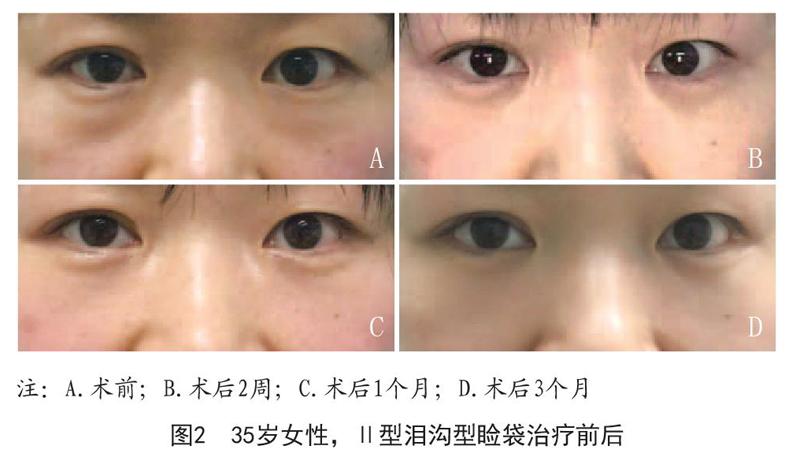
術后即刻及術后1周所有患者瞼袋及淚溝均獲得滿意的矯正,無血腫、皮膚瘀斑、下瞼退縮、球結膜水腫、復視等近期并發癥。隨訪6個月,所有患者中110例滿意,5例基本滿意,1例不滿意。術后1個月,3例瞼袋部分復發,可能因眶脂肪過多,其中1例于術后3個月瞼袋仍較明顯,表示不滿意,予以內切口去除少量脂肪修復,獲得滿意效果;另2例瞼袋較前明顯改善,晨起、勞累后可見輕微膨隆,患者表示基本滿意,未再次手術。術后3個月,3例Ⅱ型淚溝恢復為Ⅰ型淚溝,可能由于眶內脂肪量不足,向下平鋪的脂肪稍少,患者表示基本滿意,未再次手術。術后6個月無新增復發患者。Ⅰ型淚溝患者均獲得完全矯正,Ⅱ型淚溝患者中74例完全矯正,3例為Ⅰ型淚溝。平視前方時下瞼緣位于角膜下緣。無瞼外翻、下瞼退縮、下瞼凹陷、下瞼不平整等遠期并發癥發生。典型病例見圖1~2。
4 討論
4.1 瞼袋形成的原因及分類:眶內脂肪量與下瞼支持結構在正常情況下維持平衡狀態,當眶內脂肪堆積過多或下瞼支持結構松弛薄弱時,這種平衡則被破壞。眶內脂肪突破下瞼的限制突出眶外,即形成下瞼袋狀畸形。
瞼袋的分類方法很多,在臨床工作中發現瞼袋常伴淚溝,為便于手術方式的選擇,將瞼袋分為四型:Ⅰ型:皮膚無松弛無淚溝型;Ⅱ型:皮膚無松弛有淚溝型;Ⅲ型:皮膚松弛無淚溝型;Ⅳ型:皮膚松弛有淚溝型。對于無皮膚松弛的淚溝型瞼袋患者,選擇結膜切口,即內切口,將膨出的眶隔包膜及眶脂肪下移填充于淚溝凹陷區。
4.2 淚溝形成的主要因素及分型:淚溝[3]是從內眥向外下方延伸的瞼部和頰部交界處的凹陷。淚溝形成的主要因素有:①位于眼輪匝肌眶部與瞼部交界處,其上下方組織性質不同,眼輪匝肌瞼部皮膚薄且沒有皮下脂肪,眼輪匝肌眶部皮膚厚,皮下為顴脂肪墊起始端[4];②眶周限制韌帶如淚槽韌帶、眼輪匝肌支持韌帶等對皮膚具有固定作用。淚槽韌帶是面部骨皮限制韌帶,起源于上頜骨內側眶下區域,在淚槽溝處插入皮膚。淚槽韌帶向外側延續為雙層膜性的眼輪匝肌支持韌帶,并形成淚槽-眼輪匝肌支持韌帶復合體[5];③眼輪匝肌與提上唇肌、提上唇鼻翼肌交界處存在間隙[6];④眼輪匝肌支持韌帶上方眶脂肪疝出,下方脂肪墊萎縮下移[7];⑤筆者在臨床工作中發現,眶下緣下方骨面存在生理性凹陷。從弓狀緣打開骨膜,在骨膜下平面進行剝離,既能松解淚槽韌帶對皮膚的牽拉力,又能避免損傷該韌帶引起的下瞼支持力量減弱。提上唇鼻翼肌及提上唇肌分別起始于上頜骨額突及顴突,即眶下緣內側及下方骨面,本次在術中向內及向下方剝離,發現該肌起點時往往已達術前標記的淚溝范圍,停止繼續剝離,不會引起其損傷。
Hirmand等[8]將淚溝畸形分為3型,Ⅰ型:眶內側凹陷;Ⅱ型:眶內、中部容量缺損,頰部中等程度容量不足;Ⅲ型:眶內中外側完全性凹陷。無皮膚松弛的淚溝型瞼袋患者以中青年居多,多為Ⅰ型或Ⅱ型,即眶內側或內中部凹陷。筆者術中發現,一般中內側骨膜較厚,可將骨膜完整剝開,但外側骨膜較薄,容易破損。
4.3 瞼袋整復進展及常用術式:早期的瞼袋整復術,主要通過皮膚切口切除膨出的眶脂肪及多余的皮膚。這種方法不能矯正淚溝畸形,去脂肪過量可能造成下瞼凹陷[9]。1973年,Tessier[10]報道了經結膜入路瞼袋整復術,避免了皮膚切口形成的瘢痕。Hamra[11]報道了眶筋膜松解、眶脂肪釋放、眶隔重置的術式,將多余的眶脂肪轉移到淚溝凹陷區的骨膜上。Goldberg[12]提出將帶蒂眶脂肪轉移至骨膜下的術式。在前人的基礎上,目前改良的手術方式多樣,主要體現在對眶隔脂肪合理利用的重視。有學者打開眶隔后,將眶隔下緣及脂肪重新固定于眶下緣下方骨膜上,以矯正眶下緣凹陷畸形[13]。有學者通過結膜入路不完全打開眶隔,將釋放的中央脂肪團重置于骨膜前間隙以矯正淚溝[14]。有學者提出不打開眶隔,將瞼囊筋膜、眶隔筋膜及眶脂肪作為整體下移至骨膜上填充淚溝[15]。骨膜上血運豐富,術中容易出血[16]。且剝離弓狀緣眼輪匝肌,是否會削弱下瞼的支持作用,導致瞼袋復發或中面部下垂,尚有待進一步觀察。4.4 本術式要點:對于皮膚無明顯松弛的淚溝型瞼袋,采用結膜切口,在骨膜下平面剝離成形腔隙,將眶隔脂肪向下平鋪于眶骨表面最遠端,縫合固定于遠端骨膜及深筋膜。①切口選擇結膜面瞼板下方,長約15~20mm;②分離時從眶隔淺面與與眼輪匝肌深面之間的間隙向下分離,找到弓狀緣;③激光打開弓狀緣內側骨膜,由于青年人內側骨膜較厚,可完整剝離。剝離范圍須達到淚溝下緣,一般為10~15mm;④不打開眶隔,將膨出的眶隔包膜連同眶脂肪向下牽拉,到達剝離的腔隙遠端,充分填充淚溝;⑤將向下平鋪的眶隔包膜及眶脂肪末端與分離開的骨膜及深筋膜最遠端縫合,在腔隙內直接打結;⑥縫合眶脂肪后,囑患者睜眼上視,調整下瞼緣位置,避免術后出現下瞼退縮。
4.5 本術式的優勢及局限性:①切口:本術式采用結膜切口,避免了皮膚瘢痕,未切除皮膚及眼輪匝肌,避免了下瞼退縮及瞼外翻的風險;②眶隔脂肪去留:本術式保留了眶隔脂肪,不會造成下瞼凹陷;③眶隔脂肪放置層次:本術式采用骨膜下平面剝離,避免了銳性分離或離斷骨膜上軟組織,出血量極少,手術視野清晰,術后血腫、瘀青發生率低。避免了損傷淚溝韌帶、眼輪匝肌支持韌帶等,未削弱下瞼支持結構對眶脂肪的約束力,可有效避免瞼袋復發。骨膜下平面解剖清晰,可有效避免血管神經損傷,操作安全;④眶隔是否打開:有學者指出帶蒂眶脂肪下移至骨膜下會影響脂肪血流灌注,導致脂肪吸收、硬化[7]。本術式是不打開眶隔,將眶隔包膜連同眶內脂肪一起下移,脂肪組織供血血管完整,避免了供血不足引起的脂肪萎縮、硬化等不良反應。打開眶隔后往往眶隔脂肪膨出,遮擋手術視野,不打開眶隔,避免了膨出的脂肪影響視野及手術操作。將眶隔包膜及眶隔脂肪作為整體下移填充淚溝,可使局部分布更均勻,術后效果更平整、自然。同時,由于未打開眶隔包膜,將眶隔包膜及眶隔脂肪向下轉移的同時拉緊了眶隔包膜,使其加強,降低瞼袋復發率;⑤眶隔脂肪固定:本術式直接在剝離的腔隙遠端固定打結,不穿出皮膚,不影響術后日常生活。
內切口骨膜下平面剝離眶隔脂肪下置治療淚溝型瞼袋術中解剖清晰,損傷小,術后恢復快,能有效地治療瞼袋,改善淚溝,患者滿意度高,是一種良好的瞼袋整形手術方法。但該術式適用于無下瞼皮膚松弛的淚溝型瞼袋患者,對于嚴重下瞼皮膚松弛、中面部下移而不能接受皮膚切口者,如何使下瞼年輕化,值得進一步探索。

