經跗骨竇入路復位鋼板內固定治療跟骨骨折對切口愈合時間及并發癥的影響
夏文衛
跟骨骨折在臨床上較為常見,在所有跗骨骨折中占比達60%,且關節內骨折為80%~90%。骨折形成原因多為垂直壓縮應力造成,當內翻、外翻等應力作用于跟骨,容易導致跟骨的長、寬及高度發生異常改變,導致Bohler角與Gissane角出現異常[1]。對于跟骨骨折出現的關節面移位情況,臨床上通常需以切開復位內固定方式治療,常采用“L”狀切口入路,能夠充分顯露跟骨骨折及距下關節,有利跟骨形態的恢復以及關節面的平整[2]。但該術式術后容易出現切口開裂、感染及皮膚壞死等并發癥。經跗骨竇入路復位鋼板內固定對于軟組織不會造成嚴重損傷,且術后發生并發癥的情況較少,相較“L”狀切口入路其優勢更為突出[3]。本研究現將經跗骨竇入路復位鋼板內固定用于跟骨骨折治療,分析其對患者切口愈合時間與并發癥的影響。現報告如下。
1 資料與方法
1.1 一般資料 選取2017年2月至2018年5月本院收治的跟骨骨折患者82例,分組采用隨機數表法,分兩組均41例。其中對照組男23例,女18例;年齡20 ~64 歲,平均年齡(42.67±5.06)歲;骨折原因:高處墜落25例,交通傷16例。觀察組男24例,女17例;年齡21~65歲,平均年齡(42.71±4.98)歲;骨折原因:高處墜落24例,交通傷17例。兩組一般資料比較,差異無統計學意義(P>0.05),可對比。
1.2 入選標準 納入標準:年齡18歲及以上且不超過65歲;均為閉合性骨折;患者均知情并自愿簽署知情同意書。排除標準:無法接受隨訪者;病理性骨折患者;存在手術禁忌證患者;精神疾病患者;對手術不耐受患者。
1.3 方法 ①對照組行“L”狀切口切開復位內固定術,行硬膜外麻醉,患者處于仰臥狀態,準備好充氣止血帶并做好消毒鋪巾工作,切口由外踝的上方4 cm位置向下縱行抵達外踝的下方2.5 cm處外側和足底交接位置,接著轉動120°至第五拓骨的基底近端1 cm位置,將皮膚筋膜切開至骨面,將皮瓣銳性剝離,掀開腓骨長短肌以及腓腸神經,使跟骰關節與距下關節充分暴露,通過骨膜剝離器平整關節面,并將跟骨的寬度、高度恢復,若跟骨的體部存在較嚴重缺損則行植骨,通過克氏針作臨時固定,借助C臂機觀察復位情況,若良好則將跟骨鋼板螺釘內固定植入,按無菌要求完成包扎,并負壓引流。②觀察組行經跗骨竇入路復位鋼板內固定術,患者處于仰臥狀態,做好充氣止血帶準備工作,并消毒鋪巾,在外踝的尖下1 cm位置選擇跗骨竇位置作5 cm橫向切口,由跟骨的外側壁對腓骨的長短肌腱鞘作銳性剝離,剝離后將其向下牽開,使距下關節以及跗骨竇充分暴露,將跟骨的外側壁掀開,通過撬撥將后關節面復位,于跟骨的結節位置下方橫向穿過斯氏針1枚,并朝下后方作牽引,對跟骨短縮與塌陷情況進行糾正,使跟骨寬度與高度恢復,隨后糾正增寬及內外翻情況作糾正,若跟骨的體部存在較嚴重缺損情況則行植骨。通過C臂機觀察復位,若復位良好則選取兩塊同樣跟骨解剖鎖定鋼板,其中一塊放在跟骨準確部位,另一塊于皮外重疊上一塊鋼板放置,通過克氏針完成標記,切一小口將導向器擰入,并鉆孔對深度測量,固定選用鎖定螺釘。按無菌要求完成包扎,行負壓引流。
1.4 評價指標 統計兩組手術時間、術后引流量、住院時間及切口愈合時間;分別于術前及術后3個月時對兩組患者跟骨Bohler角、Gissane角進行測量;統計兩組切口感染、切口皮緣壞死、創傷性關節炎以及腓腸神經損傷等并發癥發生情況。
1.5 統計學方法 用SPSS 25.0統計學軟件,計數資料以率表示,比較用χ2檢驗;計量資料用()表示,比較用t檢驗;P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術相關指標比較 兩組手術時間比較,差異無統計學意義(P>0.05);與對照組比,觀察組患者平均住院時間與切口愈合時間均較短,術后引流量較少,差異有統計學意義(P<0.05,表1)。
2.2 兩組患者手術前后跟骨Bohler角、Gissane角比較 兩組術后Bohler角、Gissane角比較,差異無統計學意義(P>0.05,表2)。
2.3 兩組患者并發癥比較 相較對照組,觀察組并發癥發生率較低,差異有統計學意義(P<0.05,表3)。
表1 兩組患者手術相關指標比較()
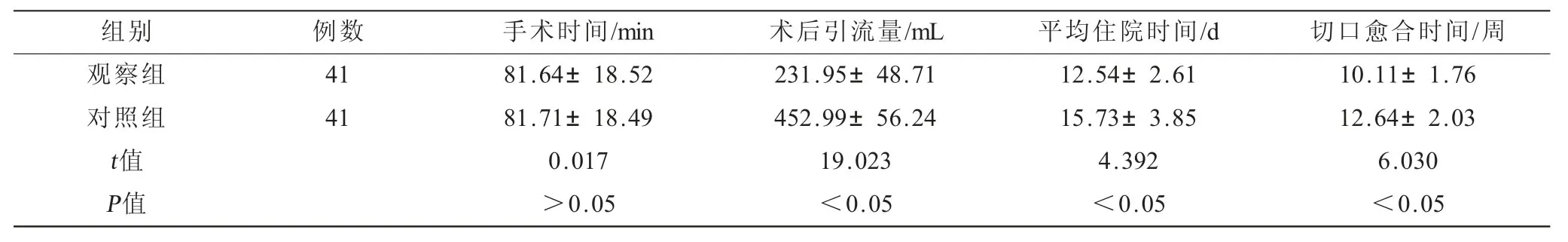
表1 兩組患者手術相關指標比較()
組別 例數 手術時間/min 術后引流量/mL 平均住院時間/d 切口愈合時間/周觀察組 41 81.64±18.52 231.95±48.71 12.54±2.61 10.11±1.76對照組 41 81.71±18.49 452.99±56.24 15.73±3.85 12.64±2.03 t值 0.017 19.023 4.392 6.030 P值 >0.05 <0.05 <0.05 <0.05
表2 兩組患者手術前后跟骨Bohler角、Gissane 角比較() 單位:(°)
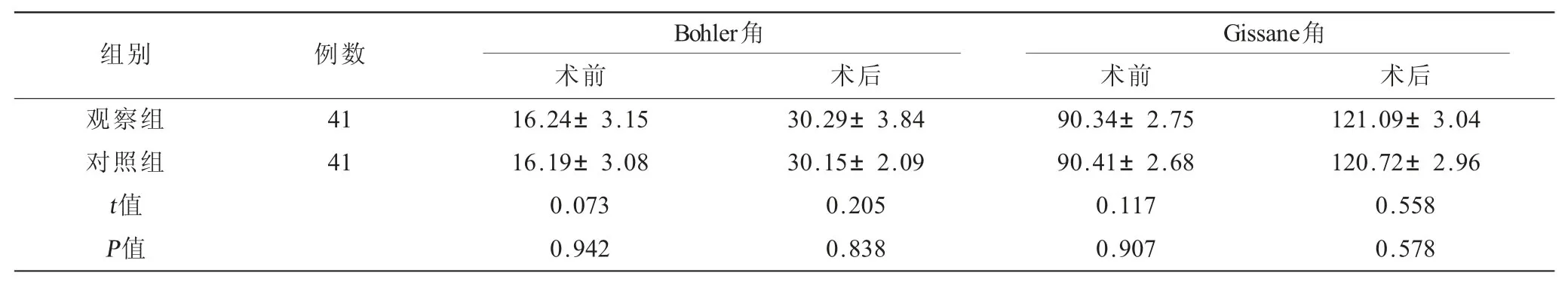
表2 兩組患者手術前后跟骨Bohler角、Gissane 角比較() 單位:(°)
組別觀察組對照組t值P值例數41 41 Bohler角 Gissane角術前 術后 術前 術后16.24±3.15 30.29±3.84 90.34±2.75 121.09±3.04 16.19±3.08 30.15±2.09 90.41±2.68 120.72±2.96 0.073 0.205 0.117 0.558 0.942 0.838 0.907 0.578

表3 兩組患者并發癥比較[n(%)]
3 討論
跟骨骨折通常是因交通傷或高處墜落等暴力所致,青中年男性患者數量較多[4]。骨折發生后常造成跟距關節發生移位、塌陷情況,未妥善治療則易引發創傷性關節炎及關節僵硬,更甚者可造成殘疾[5]。臨床上對于跟骨骨折治療的目標通常是將跟骨長、寬以及高度恢復,對Bohler角、Gissane角進行畸形矯正,并對距下關節平面重建[6]。
臨床上跟骨骨折常用的手術入路方法為“L”狀切口入路,該入路所顯露的范圍較廣,便于手術復位與固定,但以此方式入路無法將距下關節充分暴露,同時可能會造成跟骨腓腸神經與外側動脈損傷,對血運產生影響,術后可能會出現感染及皮膚壞死等情況,不利于術后恢復[7]。而經跗骨竇進行入路產生的創傷較低,能夠在一定程度上減少術后感染與皮膚壞死風險,同時可將跟骨的外側壁及后關節面充分顯露,且可降低對血管神經的損傷程度,有利于術后骨折愈合[8]。本研究結果顯示,兩組患者手術時間與術后Bohler角、Gissane角等比較未見明顯差異,表明兩種術式在Bohler角、Gissane角矯正方面效果均較突出。此外,本研究顯示,與對照組比,觀察組患者平均住院時間與切口愈合時間均較短,術后引流量較少,表明相比“L”狀切口入路,經跗骨竇入路行復位鋼板內固定治療能夠有效縮短患者切口愈合時間與住院時間,降低術后引流量。經跗骨竇入路復位鋼板內固定通過直視狀態撬撥完成跟骨關節的重建,在拔伸牽引作用下糾正跟骨的長、高度畸形情況,并通過對跟骨的內外側壁進行擠壓完成寬度畸形的糾正,從而實現Bohler角、Gissane角的矯正[9]。因經跗骨竇入路手術過程中對于軟組織的損傷不大,患者術后的引流量較少,有助于患者盡早接受早期功能訓練,可在一定程度上加快骨折愈合。研究中經跗骨竇入路方式的選用能夠在一定程度上放寬對患足軟組織腫脹情況的限制,術前僅需要行“L”狀切口入路一半的等待時間,且可降低術后并發癥發生風險[10]。本研究結果顯示,相較對照組,觀察組并發癥發生率較低,表明經跗骨竇入路復位鋼板內固定術可有效減少跟骨骨折患者術后并發癥的發生,預后效果更佳。
綜上所述,對跟骨骨折患者采用經跗骨竇入路復位鋼板內固定術可有效縮短患者創口愈合時間與住院時間,降低術后引流量,減少并發癥的發生,手術效果確切,適用于臨床。

