基于多靶點糞便FIT-DNA 聯合檢測技術的結直腸癌早期篩查結果分析
馬志剛 朱曉麟 馬麗紅 韓鵬 陳一友 王立國 李強 張晶澤 張艷橋
結直腸癌(colorectal cancer,CRC)也被稱為大腸癌,是常見的惡性消化道腫瘤。GLOBOCAN 2018[1]顯示,2018 年全球結直腸癌新發病例約185 萬,死亡約88 萬,在所有惡性腫瘤中發病率排第3 位,死亡排第2 位。近年來,我國結直腸癌發病率呈明顯上升趨勢。根據中國國家癌癥中心最新的統計數據顯示,2015 年,我國結直腸癌發病例數約為38.8 萬,死亡例數約為18.7 萬[2]。目前結直腸癌已經被世界衛生組織列為最適合進行早期篩查和預防的癌癥之一,加強結直腸癌早期防治已成為各界共識。北美、歐洲等發達國家都已將大腸癌篩查列入公眾健康方案[3-4]。得益于早期篩查的推廣,美國結直腸癌發病率和死亡率都呈持續下降趨勢,我國在《城市癌癥早診早治項目》《健康中國2030 綱要》《中國慢病防控中長期規劃綱要2017-2025》等項目中,都將結直腸癌列為重點篩查防治癌種。
在既往結直腸癌篩查項目中,便隱血檢測、直腸指檢和腸鏡檢查常被用于人群篩查。然而,這些傳統方法在實際應用中仍存在一定局限性。便隱血檢測方法成本低廉,但是敏感性和特異性不足;直腸指檢的檢測體驗不佳,棄檢率較高;腸鏡檢查是篩查診斷的可靠手段,并且可以對癌前病變進行鏡下切除,但是需要做清腸準備,具有一定侵入性,存在一定風險,人群依從率較低[5-7]。隨著分子生物學的發展,腫瘤的發生發展機制也不斷得到深層次的研究。基因變異已成為腫瘤發生發展的一個重要驅動因素。以往關于結直腸癌的分子機制研究中,KRAS 基因突變以及一些基因甲基化是結直腸癌早期發生階段的重要信號。國外研究[8]報道KRAS突變、NDRG4 和BMP3 甲基化等多靶點聯合免疫法便隱血FIT 可作為結直腸癌及癌前病變早期篩查的重要標志物,提升了對結直腸癌和癌前病變的靈敏度。近年來國內新型技術多靶點糞便FIT-DNA聯合檢測技術,在基因靶點的設計上采用中國結直腸癌患者特有的位點,符合中國結直腸癌的分子遺傳特征,為結直腸癌早發現、早診斷、早治療提供一個簡便可行的解決方案,同時也為探索出更便捷、有效的大腸癌篩查流程和模式,提供一個新思路和新方法[9,10]。
為進一步探索結直腸癌篩查的實施模式,擴大篩查效益,哈爾濱醫科大學附屬腫瘤醫院啟動利用新型生物檢測技術提高群眾結直腸癌篩查依從性和檢出率的項目。本項目面向醫院體檢人群,利用多靶點糞便FIT-DNA 聯合檢測技術進行結直腸癌篩查,進一步確定陽性人群后建議其進行腸鏡檢查,以探索利用創新的腸癌篩查手段提高體檢人群對于腸癌篩查項目的參與程度、滲透率和順應性,為今后在其他省市開展結直腸癌早篩項目提供參考。
資料與方法
一、研究對象
納入2016 年12 月~2017 年12 月在哈爾濱醫科 大學附屬腫瘤醫院體檢人群中,接受多靶點糞便FIT-DNA 聯合檢測技術的人群,共計594 例。同時納入已確診的26 例結直腸癌及28 例腺瘤回顧性樣本,驗證該技術的準確性。
二、篩查方法
多靶點糞便FIT-DNA 聯合檢測技術試劑盒由杭州諾輝健康科技有限公司提供。研究對象需在本項目人員指導下,嚴格按照多靶點糞便FIT-DNA聯合檢測技術試劑盒內附帶的采樣說明書進行采集糞便樣本,然后寄送至杭州諾輝健康科技有限公司旗下醫學檢驗實驗室進行檢測,并出具檢測報告,陽性人群建議行全結腸鏡檢查以確診。統計分析不同地區、性別、年齡組的多靶點糞便FIT-DNA 聯合檢測陽性率、腸鏡檢查依從性以及腸鏡檢查異常情況。
多靶點糞便FIT-DNA 聯合檢測技術通過檢測人糞便樣本中的 KRAS 基因突變、BMP3 和 NDRG4基因甲基化及血紅蛋白,利用專業分析軟件進行計算綜合評分,判斷結直腸進展期新生物*的患病風險。檢測評分的分值大于等于165 分是陽性結果,分數小于165 分是陰性結果。分數高低和癌變進程沒有定量線性關系,即1~164 分均判斷為陰性,165 分及以上均判斷為陽性。若結果為陽性,提示受檢者患結直腸癌或癌前病變的風險較高,需做進一步的臨床診斷;若結果為陰性,提示受檢者患 結直腸癌的風險較低,可定期篩查,注意臨床隨訪。
*注:結直腸進展期新生物包含結直腸癌和進展期腺瘤(腺瘤具備直徑≥10 mm、含有25%以上的絨毛成分、有高級別瘤變或重度異型增生中的任一條即可歸為進展期腺瘤)。
三、統計學分析
本文所有數據采用例(%)來表示。
結 果
一、多靶點糞便FIT-DNA 聯合檢測陽性情況
共有594 名體檢人群進行多靶點糞便FIT-DNA聯合檢測,其中61 名檢測為陽性,總體陽性率為10.27%(61/594);男性和女性的檢測陽性率分別為11.72%(51/435)和6.29%(10/159)。不同年齡組<40、40~49、50~59、60~69、70~74、> 74歲的陽性率分別為8.87%(11/124)、8.15%(11/135)、 8.76%(17/194)、8.89%(8/90)、27.78%(5/18)、27.27%(9/33)。(見表1)。
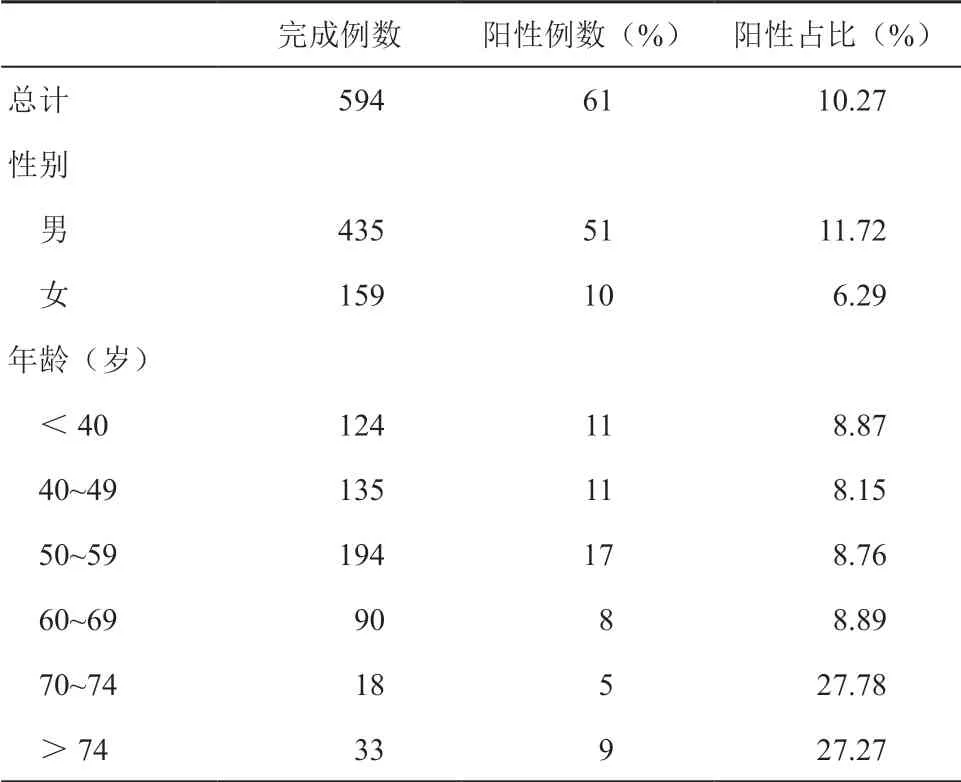
表1 多靶點糞便FIT-DNA 聯合檢測性別 和年齡差異統計表
二、腸鏡檢查依從情況
在61 例多靶點糞便FIT-DNA 聯合檢測陽性者中,32 人進行了腸鏡檢查,腸鏡總依從率為52.46%(32/61);男性和女性的腸鏡依從率分別為56.86%(29/51)和30.00%(3/10);不同年齡組<40、40~49、50~59、60~69、70~74、>74 歲 的腸鏡檢查依從率分別為63.64%(7/11)、72.73% (8/11)、58.82%(10/17)、37.50%(3/8)、40.00%(2/5)、22.22%(2/9)。(見表2)。
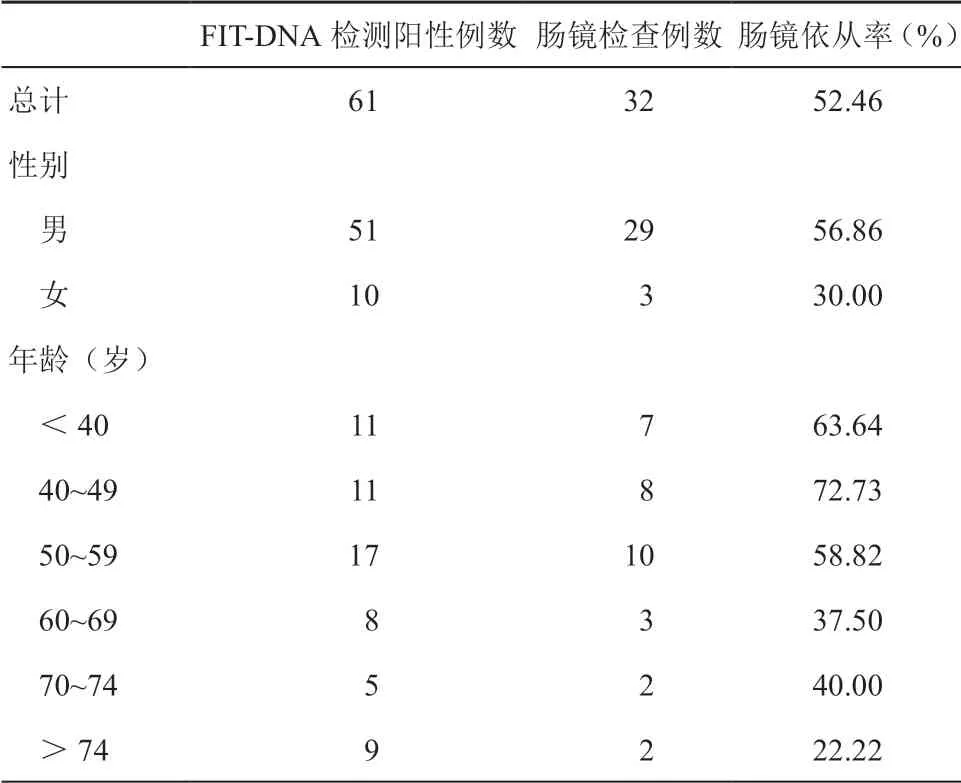
表2 多靶點糞便FIT-DNA 聯合檢測陽性人群的 腸鏡依從情況統計表
三、腸鏡檢查結果情況
在32 名進行腸鏡檢查的人群中,腸鏡結果異常21 人,腸鏡異常率67.74%(21/31),腸鏡未見異常10 人,腸鏡結果未知1 人;在21 名腸鏡檢查的異常者中,腸炎/潰瘍3 人,息肉13 人,腺瘤5 人,其中進展期腺瘤3 人。男性和女性的腸鏡異常率分別為64.29%(18/28)和100%(3/3);從各年齡組腸道病變檢出率來看,<40、40~49、50~59、60~69、70~74、>74 歲的腸鏡異常率分別為28.57%(2/7)、75.00%(6/8)、100.00%(8/8)、50.00%(2/4)、50.00%(1/2)、100.00%(2/2)。(見表3)。
四、多靶點糞便FIT-DNA 聯合檢測的性能驗證分析
本研究納入了26 例結直腸癌及28 例腺瘤(包括進展期腺瘤和非進展期腺瘤)的回顧性樣本,驗證多靶點糞便FIT-DNA 聯合檢測的敏感性。結果顯示該檢測技術對結直腸癌和腺瘤的敏感性分別為92.31%(24/26)和42.86%(12/28)。(見表4、表5)。
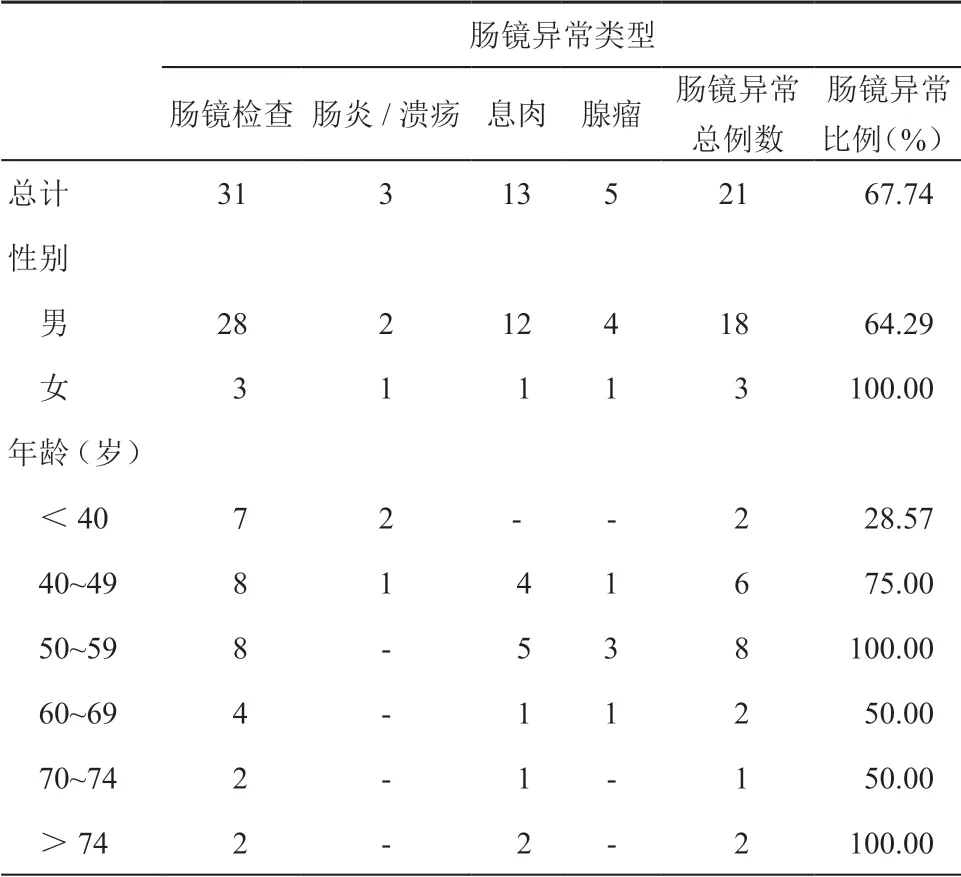
表3 多靶點糞便FIT-DNA 聯合檢測陽性人群的 腸鏡檢查結果統計表

表4 26 例結直腸癌患者的基本特征及多靶點糞便 FIT-DNA 聯合檢測陽性符合情況分析
討 論
隨著我國社會經濟發展、居民生活方式轉變以及人口老齡化的加劇,我國結直腸癌發病和死亡呈現明顯上升趨勢。結直腸癌具有緩慢的自然病程和明確的癌前病變,目前已經被世界衛生組織列為最適合進行早期篩查和預防的癌癥之一。加強結直腸癌早期防治已成為各界共識。在早期防治措施中,早診篩查的作用尤其重要,是遏制結直腸癌高發的有力措施。世界主要發達國家均已實施針對全國人口的結直腸腫瘤早診篩查,并將其作為基本公共衛生服務,并已取得明顯的效果[11-13]。我國也已開始關注癌癥篩查問題。在我國的2006 年在農村開展癌癥早診早治項目中,也已將結直腸癌篩查納入其中。2012 年我國城市癌癥早診早治項目啟動,現已在21省38城市開展了結直腸癌篩查項目[14-18]。
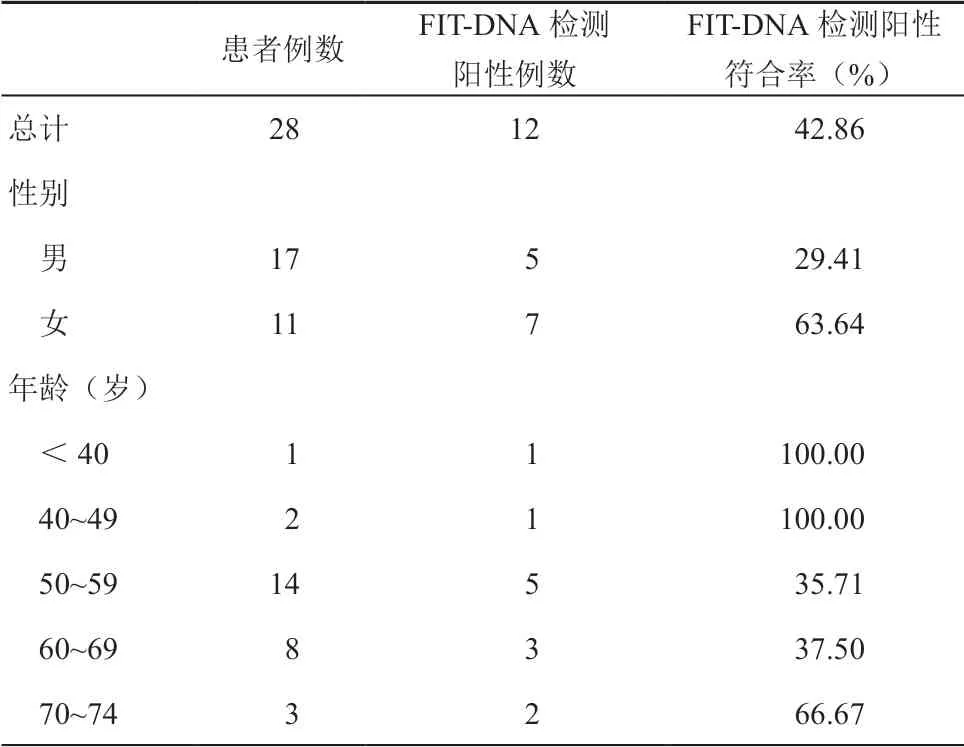
表5 28 例腺瘤患者的基本特征及多靶點糞便FIT-DNA 聯合檢測陽性符合情況分析
篩查模式主要分為自然人群篩查和伺機篩查兩種。自然人群篩查通常以地域為單位,對滿足一定年齡條件的所有人群進行大規模篩查,通常都是由政府部門發起并組織實施,其目的不僅是檢出早期癌癥,提高結直腸癌的治療效果,更主要的是通過檢出癌前病變,并進行適當的干預,從而達到降低結直腸癌發病率,提高人群健康水平的作用。自然人群篩查的主要問題在于其所需要消耗的人力物力巨大,以及目標人群依從性差,尤其在目前社會環境和醫療環境條件下,建立與受試者良好的信任關系尤其困難。而伺機篩查,通常是基于醫院等醫療機構的個體性篩查,例如醫院針對體檢人群開展的篩查,無需額外的人員資金支持,受試者的依從性也較好,更符合現階段我國的國情[18-19]。其缺點在于篩查人群數量通常較少,是否能降低人群大腸癌發病率尚無法評估。
健康體檢可作為結直腸癌伺機篩查的重要形式,但是傳統的篩查技術,如腫瘤標志物和便潛血試驗(FOBT)的敏感性與特異性均不能讓人滿意,因此健康體檢迫切需要與結直腸癌創新篩查技術的結合。糞便DNA 檢測技術作為一種新興、非侵入性的CRC 早期輔助診斷方法,近年來得到廣泛關注,現已成為篩查結直腸腫瘤的有效手段之一。結直腸癌發生發展進程相對漫長,而且是一個多因素、多步驟、多階段的病變進程。攜帶腫瘤突變信號的異常細胞會脫落到腸道的糞便中,通過檢測糞便里的脫落細胞可以有效捕獲腫瘤的突變基因,為早期大腸癌的分子檢測提供了理論基礎。大腸癌的早期DNA 標志物眾多。其中早有研究證實KRAS 突變是大腸癌發生的早期事件,大腸癌患者的KRAS突變率在20%-50%[20-21]。另外,基因甲基化也是腫瘤發生的另一個重要機制。已有研究證實腫瘤抑制因子BMP3、NDRG4 的高度甲基化是結直腸癌早期的重要生物學特征[22-23]。大腸癌涉及多個基因的改變,因此,聯合檢測多個相關基因要比單個突變更加敏感。前期多個實驗結果顯示糞便DNA標記物聯合檢測大腸癌敏感性為68% ~ 91%,進展期腺瘤為40% ~82%[24-26]。2014 年美國一項大樣本量的前瞻性實驗[8]采用多靶點DNA 標志物(KRAS 突變、BMP3 甲基化、NDRG4 甲基化)與便隱血(FIT)的聯合檢測,相比單獨的FIT,對腸癌的敏感性更高,腸癌敏感性達92.3%,腺瘤敏感性達42.4%,特異性達86.6%。基于此項結果,多靶點FIT-DNA 聯合檢測的技術方法獲得FDA 批準,進入美國醫保,得到美國USPSTF、ACS、NCCN 等權威指南的推薦。近年來國內新型多靶點糞便FIT-DNA 聯合檢測技術被應用于臨床,初步臨床驗證數據也顯示具有良好的性能[9-10]。2018年,多靶點糞便FIT-DNA 聯合檢測技術被中國抗癌協會大腸癌專業委員會納入《中國結直腸癌腫瘤早診策略篩查共識》[27]中;同年,被北京健康管理協會納入《防癌體檢規范專家共識》[28]中。
黑龍江省從2012 年啟動了城市癌癥早診早治項目,為結直腸癌篩查工作奠定了初步的基礎。本項目是基于以往黑龍江省大腸癌篩查項目基礎上,將新型無創的檢測技術—多靶點糞便FIT-DNA 聯合檢測技術與門診體檢項目相結合,以提高人群參與率和依從性的試點探索性項目。早前在上海、廣州、浙江以及全國等開展的篩查項目[13-17]中,腸鏡的依從性多在25%~30%,腸鏡異常檢出率也僅在30%左右。本研究中腸鏡總依從率為52.46%,腸鏡異常檢出率67.74%(21/31)。當然這與面向人群不同也有關,上海、浙江等多為人群篩查項目,面向廣大自然人群,而本研究主要是院內體檢中心的伺機篩查,主要面向體檢人群。不過,從客觀上來看,通過我們這樣的篩查方式的探索,可能為后續腸癌的篩查模式提供一些啟示。本研究主要的創新應用體現在以下三個方面:首先,本研究采用的多靶點糞便FIT-DNA 聯合檢測技術,受檢者留便后統一寄送到實驗室進行檢測,無痛、無創,使用方便,提高取便檢測的依從性。其次,依托于醫院的體檢項目,篩查工作與體檢工作同時進行,節約時間成本,提高了篩查效率。最后,充分利用網絡、智能手機等現代化的信息技術手段,使篩查過程更簡單智能,信息更透明,既有利于增加受檢者的信任度和配合度,也利用腸癌篩查科普宣傳教育。但是,本研究納入樣本數量較少,所得結論存在一定局限性。未來我們期待更大樣本量的篩查項目做進一步驗證描述。

