乳果糖治療小兒功能性便秘的效果觀察
張雪
(陜西汽車集團有限責任公司職工醫院 陜西 西安 710200)
小兒功能性便秘屬于胃腸動力障礙性疾病,臨床表現為排便困難、排便不暢、便質干硬、排便次數減少等,是由藥物、飲食、排便習慣等多種因素所引發的疾病,對患兒的生長發育帶來不利影響,需要及時實施有效治療,改善患者病癥。藥物是治療小兒功能性便秘常用的方法,目前主張選擇膨松劑及滲透性通便劑,避免長時間使用刺激性瀉劑[1]。本文通過為兩組小兒功能性便秘患兒分別實施常規治療以及乳果糖治療,并對比兩組患者的臨床治療效果,從而為小兒功能性便秘患者選取最佳治療方法,有效改善病癥,促進患兒早日康復。具體報道如下:
1.資料與方法
1.1 一般資料
選取時間:2015年3月—2018年3月;選取例數:小兒功能性便秘患者68例。納入標準:已確診為功能性便秘,臨床資料完善,年齡0.2~12歲,患者家屬知情、同意此次研究并簽署同意書;排除標準:先天腸道異常,有直腸、肛門、局部器質性病變。分組方式:分成對照組(34例,實施常規治療)和研究組(34例,實施乳果糖治療),基本資料:對照組有15例為女性,有19例為男性;年齡0.5~7歲,平均年齡(3.62±2.17)歲;病程2~12個月,平均病程(6.84±4.27)個月。研究組有16例為女性,有18例為男性;年齡0.3~9歲,平均年齡(4.18±2.25)歲;病程3~12個月,平均病程(6.92±4.28)個月。對比兩組資料,無統計學差異(P>0.05)。
1.2 研究方法
對照組:常規治療,包括:第一,飲食調節,向患者家屬強調母乳喂養的重要性,減少或者是停止喂養奶粉,結合患者年齡,正確添加輔食,多攝入粗纖維食物,適當補充水分;第二,訓練患兒養成定時排便的良好習慣;第三,每天保證適量的活動,多實施戶外活動;第四,注意觀察并排除患兒的異常精神因素。持續治療1周。
研究組:在對照組常規治療的基礎上加以實施乳果糖治療,具體為:以口服的方式用藥,小于1歲的患兒使用5ml為宜,于清晨頓服;1~9歲的患兒使用7.5ml為宜,于清晨頓服;持續用藥3天后,療效不顯著時,可在下午增加一次用藥次數,大便稀爛時則適當減少劑量。持續治療1周。
1.3 觀察指標
觀察兩組患者臨床治療效果,判定標準為[2]:患兒經過治療后,排便困難、排便不凈、經常哭鬧、精神煩躁等癥狀已經消失,大便軟化,每天排便1次,則為顯效;患兒經過治療后,排便困難、排便不凈、經常哭鬧、精神煩躁等癥狀有所好轉,大便性狀較為干燥,每天排便1~2次,則為有效;患兒經過治療后,排便困難、排便不凈、經常哭鬧、精神煩躁等癥狀無好轉,大便性狀無變化,每天排便次數與治療前相比無變化,則為無效。
1.4 統計學方法
用SPSS17.0處理,計數資料用%表示,采用χ2檢驗;計量資料用均值±標準差表示,組間比較t檢驗。P<0.05表示差異具有統計學意義。
2.結果
2.1 兩組治療效果比較
研究組治療總有效率為94.12%(32/34),高于對照組的76.47%(26/34),組間比較差異顯著(P<0.05),見表。
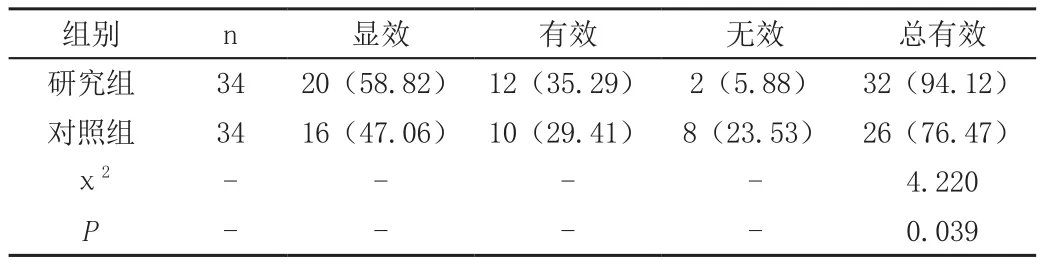
表 兩組的治療效果比較[n(%)]
3.討論
小兒功能性便秘主要是由于結腸正常內環境改變,導致腸道微生態失調,使糞便干燥引發便秘,具體原因與患者飲食習慣改變、排便習慣不正常、飲水不足、忽略輔食添加、攝入過多高蛋白食物等相關。該疾病的發病機制主要為腸道動能差,治療的關鍵在于改善飲食、調節腸道菌群、增加腸蠕動。乳果糖屬于人工合成的不吸收雙糖,是臨床常見的一種滲透性瀉藥,含有一分子果糖與一分子半乳糖,機體不能將其水解為單糖,所以該藥物進入人體后,幾乎不被吸收,會以原型到達腸道,通過腸道細菌分解代謝,轉化為醋酸以及乳酸,有效增加腸道水分,提升腸道內滲透壓,濕化糞便;此外,乳果糖還可以降低腸道內pH值,促進腸蠕動,幫助糞便盡快排泄[3]。在小兒功能性便秘的治療中使用乳果糖,有效調節腸道菌群平衡,恢復結腸的生理節律,刺激結腸蠕動,加快糞便排泄,有效緩解便秘。此次的研究,以小兒功能性便秘患者常規治療和乳果糖治療作比較,得到結果:研究組治療總有效率為94.12%,對照組治療總有效率為76.47%,研究組總有效率顯著高于對照組。
綜上所述,乳果糖治療小兒功能性便秘的效果顯著,能有效緩解患兒的臨床癥狀,幫助患兒早日康復,值得臨床應用。

