腹腔鏡前列腺癌根治術和開放手術對前列腺癌患者性激素水平及性功能的影響
劉波 黃小梅 鄧全紅隨州中心醫院泌尿外科 4400湖北隨州隨州中心醫院醫學影像科荊門市第二人民醫院泌尿外科
前列腺癌(prostatic cancer,PCa)是男性高發的惡性泌尿生殖系統腫瘤,常見于中老年人群,發病率呈逐年增高趨勢。PCa起病隱匿,病情進展相對緩慢,多由前列腺周邊發病,早期多無明顯癥狀[1]。隨著人們健康意識的提高,前列腺疾病篩查人數增多,早期PCa檢出率逐漸升高[2]。前列腺癌根治術是治療早期PCa的重要手術方式,有助于改善患者生活質量和延長生存時間[3]。傳統開放手術雖能有效切除病灶,但其創傷較大,患者術后恢復緩慢,并發癥較多。近年來,微創技術迅速發展,腹腔鏡前列腺癌根治術(laparoscopic radical prostatectomy,LRP)以其創傷小、并發癥少等優點,受到醫師和廣大患者的青睞[4-5]。然而關于LRP手術對前列腺癌患者性激素和性功能狀況影響的研究較少。本研究對比了100例行LRP手術和100例行開放前列腺癌根治術(open radical prostatectomy,ORP)患者臨床資料,重點分析兩種術式對患者性激素水平和性功能情況的影響,為臨床選擇合適手術方案提供參考。
1 資料與方法
1.1 臨床資料
選取2015年6月-2018年5月隨州中心醫院收治的200例PCa患者為觀察對象,納入標準:①經影像學檢查及穿刺活檢確診為前列腺癌[6];②未發生轉移,盆腔淋巴結無明顯腫大;③臨床分期T1~T2期;④手術指征明確;⑤自愿參加研究,依從手術安排。排除標準:①存在麻醉及手術禁忌證者;②有盆腔、尿路以及前列腺手術史者;③嚴重心肝腎功能異常、凝血功能及血液疾病患者;④不耐受手術及臨床資料不完整者。根據患者就診時間采用隨機列表將其分為LRP組和ORP組,各100例。LRP組患者年齡55~76歲;平均(67.59±6.32)歲;病程 6~13個月,平均(9.52±2.58)月;前列腺體積 22~38 cm3,平均(28.59±2.31)cm3;Gleason評 分 5~7分 ,平 均(6.19±0.43)分;分期:T1期 46例,T2期 54例。ORP組患者年齡53~75歲,平均(66.92±6.28)歲;病程6~15個月,平均(9.65±2.61)月;前列腺體積 24~36 cm3,平均(28.27±2.27)cm3;Gleason評分 5~8分,平均(6.32±0.49)分;分期:T1期49例,T2期51例。兩組受試者年齡、病程、前列腺體積、Gleason評分等資料比較,差異無統計學意義(P>0.05)。本研究方案提交醫院倫理委員會審核通過,所有患者及其家屬均知情同意并服從手術安排。
1.2 手術方法
ORP組行開放式前列腺癌切除術,患者全麻后取仰臥位,于臍部和恥骨聯合上緣切口,依次切開皮膚、皮下組織至恥骨后間隙,分離髂內動靜脈,暴露閉孔神經。常規清掃淋巴結和脂肪組織[7];隨后切開盆底筋膜,離斷前列腺與膀胱頸連接,阻斷陰莖背深靜脈,切斷輸精管,游離前列腺和精囊腺,離斷恥骨連接處前列腺韌帶,取出切除組織,重建膀胱頸及尿道前后壁組織,吻合尿道與膀胱頸口,恢復尿道連續性,逐層關閉術口,常規包扎。術中游離前列腺尖端及后側部位時,應盡量緊貼前列腺筋膜進行分離,注意保護血管束及神經。
LRP組行腹腔鏡下前列腺癌切除術,全麻后取仰臥位,于臍下切口建立氣腹,維持氣腹壓在1.596~1.995 kPa(12~15 mmHg),經臍下將 Trocar置入腹腔鏡,在臍下于左右兩側腹直肌旁第一Trocar下兩橫指水平放置5 mm和12 mm Trocar,兩側髂前上棘內側放置5 mm Trocar,呈扇形分布。置入腹腔鏡和操作器械,分離雙側髂血管以及閉孔神經,清掃淋巴結及脂肪組織。切斷恥骨前列腺韌帶,“8”字縫扎離斷陰莖背深靜脈叢,剪開膀胱頸,切開尿道前后壁,游離精囊,切斷輸精管,牽拉導尿管,切開尿道前、側、后壁,切除并取出病灶組織,重建膀胱頸及尿道前后壁組織,吻合尿道及膀胱頸口,縫合包扎。術中游離前列腺尖端及后側部位時,應盡量緊貼前列腺筋膜進行分離,注意保護神經血管束。兩組術后常規留置導尿管,并給予鎮痛、抗感染和補液治療。
1.3 研究方法
①記錄兩組手術時間、出血量、腸功能恢復時間以及術后疼痛情況(VAS評分);②分別于術前及術后6個月采集患者外周靜脈血3 mL,離心收集血清后檢測睪酮(T)、促卵泡激素(FSH)和黃體生成素(LH)水平;③對比兩組術前及術后6個月時國際勃起功能問卷量表(IIEF-5)評分和國際前列腺癥狀評分(IPSS);④記錄兩組術后1個月切口感染及術后1年尿失禁、吻合口瘺等手術并發癥情況。
1.4 統計學方法
應用SPSS 19.0統計分析,所有計量資料均服從正態分布,以±s形式描述,組間用獨立樣本t檢驗,同組不同時間比較用配對t檢驗;計數數據以%形式描述,用χ2分析;相關性分析采用Spearman法;P<0.05表示差異有統計學意義。
2 結果
2.1 兩組圍手術期資料比較
LRP組手術時間顯著長于ORP組,但LRP組失血量、腸功能恢復時間、住院時間以及術后VAS評分均小于ORP組(P<0.05)。見表1。
表1 兩組圍手術期資料比較 ±s
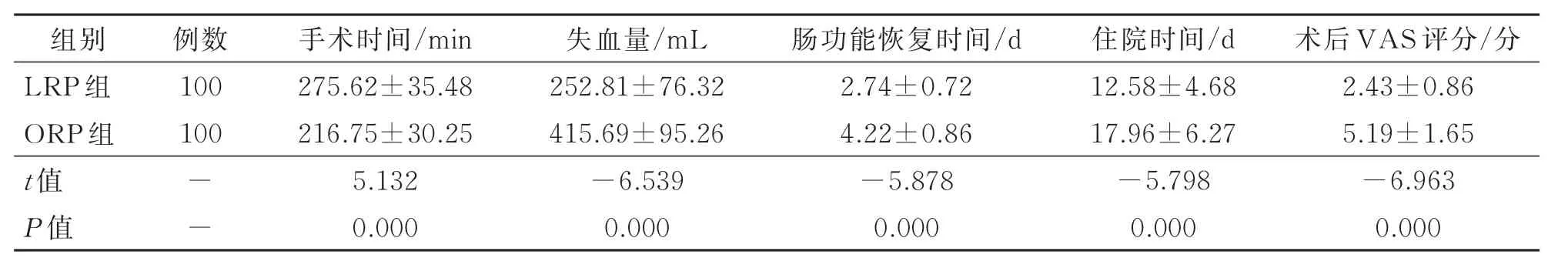
表1 兩組圍手術期資料比較 ±s
組別LRP組ORP組t值P值例數100 100--手術時間/min 275.62±35.48 216.75±30.25 5.132 0.000失血量/mL 252.81±76.32 415.69±95.26-6.539 0.000腸功能恢復時間/d 2.74±0.72 4.22±0.86-5.878 0.000住院時間/d 12.58±4.68 17.96±6.27-5.798 0.000術后VAS評分/分2.43±0.86 5.19±1.65-6.963 0.000
2.2 兩組手術前后性激素水平比較
兩組患者術前血清T、FSH及LH水平比較,差異無統計學意義(P>0.05);與術前相比,兩組患者術后血清T水平均明顯降低,血FSH、LH水平則顯著升高(P<0.05);但術后兩組之間各性激素水平比較差異無統計學意義(P>0.05)。見表2。
表2 兩組手術前后性激素水平比較 ±s
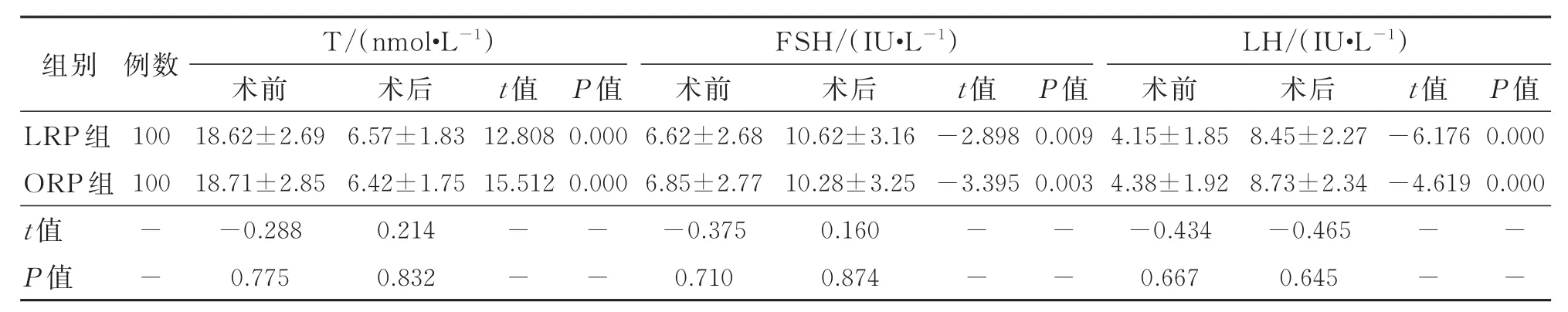
表2 兩組手術前后性激素水平比較 ±s
組別LRP組ORP組t值P值例數FSH/(IU·L-1)LH/(IU·L-1)t值12.808 15.512術后6.57±1.83 6.42±1.75 0.214 0.832 P值0.000 0.000 100 100 t值-2.898-3.395 P值0.009 0.003 t值-6.176-4.619 P值0.000 0.000--T/(nmol·L-1)術前18.62±2.69 18.71±2.85-0.288 0.775----術前6.62±2.68 6.85±2.77-0.375 0.710術后10.62±3.16 10.28±3.25 0.160 0.874----術前4.15±1.85 4.38±1.92-0.434 0.667術后8.45±2.27 8.73±2.34-0.465 0.645----
2.3 兩組手術前后IIEF-5及IPSS評分比較
術前,兩組之間IIEF-5評分和IPSS評分比較,差異無統計學意義(P>0.05);術后,LRP組IIEF-5評分高于ORP組,IPSS評分則低于ORP組(P<0.05)。見表3。
表3 兩組手術前后IIEF-5及IPSS評分比較 ±s
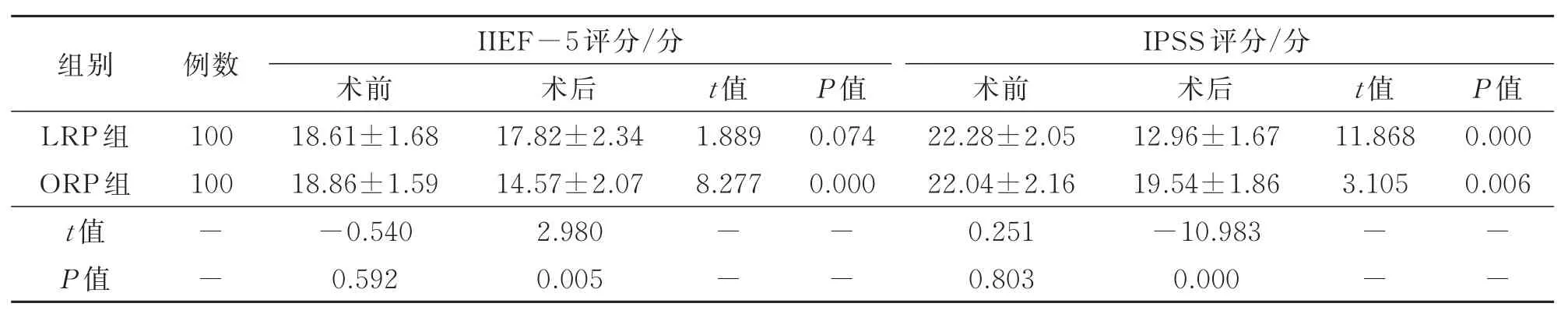
表3 兩組手術前后IIEF-5及IPSS評分比較 ±s
組別LRP組ORP組t值P值例數100 100 IIEF-5評分/分IPSS評分/分術前18.61±1.68 18.86±1.59-0.540 0.592術后17.82±2.34 14.57±2.07 2.980 0.005 t值1.889 8.277 P值0.074 0.000 t值11.868 3.105 P值0.000 0.006------術前22.28±2.05 22.04±2.16 0.251 0.803術后12.96±1.67 19.54±1.86-10.983 0.000----
2.4 術后血清激素水平與Gleason評分的相關性
Spearman分析顯示,在不同Gleason評分患者中,術后血清T、FSH及LH水平無差異無統計學意義(P>0.05)。見表4。
2.5 兩組手術并發癥情況比較
術后,兩組均有切口感染、泌尿系感染、尿失禁等并發癥,但LRP組術后并發癥總發生率低于ORP組,兩組之間差異有統計學意義(P<0.05)。見表5。
3 討論
PCa是全球范圍內常見男科惡性腫瘤之一,其早期無明顯癥狀,隨著病情發展,前列腺體壓迫尿道,引起尿頻、尿急、排尿困難等癥狀,嚴重者危及精囊、膀胱及血管神經束,造成血尿、血精等,給患者身心健康帶來嚴重影響[8]。據報道,2016年中國新增PCa患者12萬,且發病人數以每年10%的增長速度提高[9]。PCa多發于50歲以上人群,且隨著年齡增長,發病率和死亡率逐漸增高。近年來,隨著人們飲食和生活方式的改變,PCa逐漸呈現出年輕化趨勢[10]。
前列腺癌根治術是PCa的主要治療手段,ORP術和LRP術是應用最為廣泛的兩種術式,兩者的手術適應證基本相同,均能夠用于T1b~T2c前列腺癌患者的臨床治療,且無明顯麻醉禁忌證,患者術后預期生存時間在10年以上[11-12]。本研究對比了ORP術和LRP術對PCa的治療效果,結果顯示,LRP組手術時間顯著長于ORP組,其原因是由于LRP手術操作較為精細,導致耗時較長;而LRP組失血量、腸功能恢復時間、住院時間以及術后VAS評分均小于ORP組,提示LRP術能夠降低病灶周圍血管損傷,減少出血量,提高術后恢復效果;分析LRP術能夠充分利用腹腔鏡放大作用,更加清晰識別術中神經血管結構,從而極大減輕術中損傷程度。另外,LRP組術后切口感染、尿失禁、吻合口瘺等并發癥少于ORP組,提示LRP手術切口較小、術后恢復快、安全性高,從而擴大了LRP的手術適應證,可適用于身體機能較差、不能耐受開放手術患者,尤其對于老年患者更應優先選擇LRP術進行治療。針對術后尿失禁發生率較高的問題,可以通過以下操作減少尿失禁的發生率:①在行尿道與前列腺分離時,應貼近前列腺尖分離且盡可能保留較長尿道;②仔細識別和分離膀胱頸肌肉纖維,保護肛提肌、括約肌和周圍神經;③術中注意保護兩側神經血管束;④重建尿道前后壁組織。
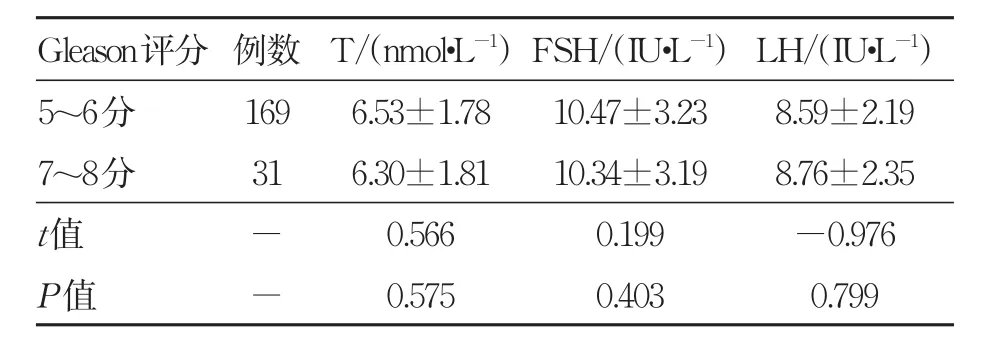
表4 術后血清性激素水平與Gleason評分的相關性
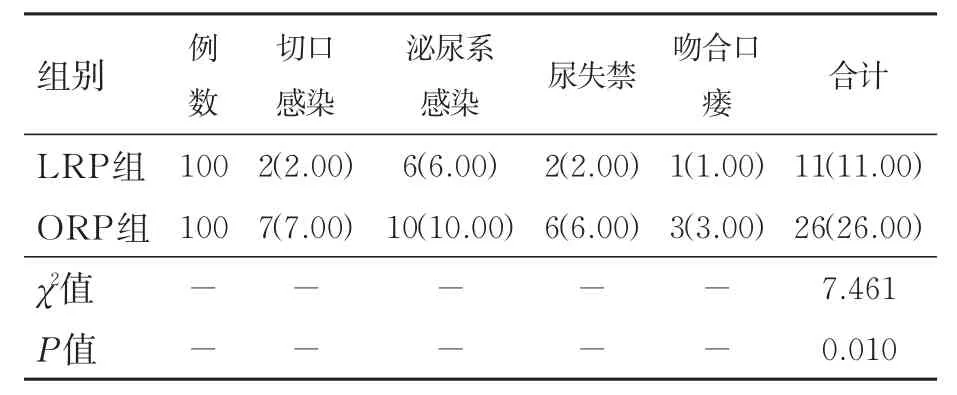
表5 兩組術后并發癥情況比較 n(%)
前列腺具有性激素依賴性,生理量性激素能夠影響前列腺的生長、發育、增生以及惡變等。性激素對PCa的發展具有控制作用,對患者預后效果具有較大影響[13]。T是一種類固醇類性激素,可分布于前列腺及附睪中,在5α還原酶作用下轉化成雙氫睪酮,從而發揮生理作用[14]。T能夠通過調節下丘腦垂體-性腺軸介導FSH、LH的合成和釋放,發揮調節睪丸生理功能的作用[15-16]。本研究結果發現,兩組患者術后T水平均明顯降低,血FSH、LH水平則顯著升高;分析患者性激素變化與手術解除下丘腦-垂體抑制有關,前列腺切除后,下丘腦-垂體抑制被解除,刺激FSH、LH的分泌,調控睪丸生理功能,反饋抑制T的合成;然而,兩組之間術后各性激素水平無差異,說明手術方式對性激素的改變無影響。
前列腺癌根治術雖治療PCa的臨床療效較好,但術中容易損傷病灶周圍神經血管,引起患者尿控及性功能異常。前列腺結構復雜,血管神經束幾乎分布于整個前列腺背面及側面,由精囊腺游走向前列腺尖,在手術過程中應注意保留前列腺尖背深靜脈復合體以及精囊臨近組織神經叢,避免患者排尿功能和性功能受到影響[17-18]。
本研究發現,術后兩組患者IIEF-5評分均有一定降低,證實手術過程中不可避免會損傷血管神經束,影響患者性勃起功能;而術后兩組IPSS評分均顯著降低,說明兩組術后排尿功能有所改善,分析原因為前列腺切除后,緩解了前列腺對尿道的壓迫癥狀,從而有效地改善了患者排尿功能。兩組之間比較發現,LRP組術后IIEF-5評分高于ORP組,IPSS評分低于ORP組;說明LRP術可更為有效地保護PCa患者性勃起功能和改善術后排尿功能,可能是由于LRP術的視野清晰,能夠充分探查前列腺形態,減少對血管神經束的損傷,保護勃起功能和排尿功能。
綜上所述,ORP術和LRP術的手術適應證基本相同,但LRP術創傷小、安全性高,可有效保護患者性功能和調節性激素水平,具有更好的臨床應用價值。

