血流感染的臨床特征及耐藥性分析
吳志農(nóng) 鄭 曦 謝 丹 包永芬
1 湖北省咸寧市中心醫(yī)院 湖北科技學院附屬第一醫(yī)院 437000; 2 湖北科技學院糖尿病心腦血管病變湖北省重點實驗室
血流感染(Bloodstream infection,BSI)是臨床常見的全身性感染性疾病,病情嚴重,進展迅速,有較高的發(fā)病率和死亡率[1-3]。早期合理的抗生素治療對感染的控制十分重要,由于細菌培養(yǎng)及藥敏試驗周期長,一般需要3~5d,早期治療BSI主要依靠臨床醫(yī)生經(jīng)驗用藥,定期監(jiān)測本地區(qū)本醫(yī)院細菌耐藥性數(shù)據(jù),可以為臨床合理用藥提供依據(jù)。本文回顧性分析了 2016年1月—2017年12月我院BSI的病原菌分布及耐藥情況,現(xiàn)報道如下。
1 材料和方法
1.1 資料來源 通過電子病歷收集我院2016年1月—2017年12月所有發(fā)生BSI的住院患者,分析發(fā)生BSI患者的分布特點、耐藥情況。入選BSI的標準參照《醫(yī)院感染診斷標準》[4]:(1)具有BSI的臨床癥狀體征;(2)血培養(yǎng)檢出了病原菌;(3)對于皮膚表面定植菌(如類白喉棒狀桿菌、凝固酶陰性葡萄球菌、微球菌等)需要2次或者2次以上培養(yǎng)陽性;符合第一條的基礎上具備后面兩條之一可診斷。排除標準:污染標本或者未在我院治療臨床資料不全。
1.2 院內(nèi)獲得性感染的診斷 診斷標準[4]:(1)無明顯潛伏期患者,入院48h后發(fā)生的感染;(2)本次感染直接與上次住院有關;(3)在原有感染基礎上出現(xiàn)其他部位新的感染(除外膿毒血癥遷徙灶),或在原感染已知病原體基礎上又分離出新的病原體(排除污染和原來的混合感染)的感染。(4)新生兒在分娩過程中和產(chǎn)后獲得的感染。
1.3 主要儀器及試劑 BD BACTEC 9120全自動血培養(yǎng)儀及配套需氧厭氧培養(yǎng)瓶、Vitek-2 Compact全自動微生物鑒定系統(tǒng)及配套鑒定板、血平板、巧克力平板、MH平板、含血MH平板、厭氧瓊脂平板均采用江門凱林貿(mào)易有限公司。所有藥敏紙片為英國OXOID公司產(chǎn)品,E-test試條為安圖生物產(chǎn)品。質(zhì)控菌株包括大腸埃希菌ATCC25922、金黃色葡萄球菌ATCC25923、銅綠假單胞菌ATCC27853、肺炎克雷伯菌ATCC700603、金黃色葡萄球菌ATCC29213,全部購自衛(wèi)生部臨床檢驗中心。
1.4 病原菌的鑒定及藥敏試驗 血培養(yǎng)瓶上機培養(yǎng)監(jiān)測,儀器報警提示陽性后將培養(yǎng)瓶取出,接種1個血平板和1個巧克力平板,厭氧瓶報警后加種厭氧瓊脂置于厭氧罐培養(yǎng),同時做涂片革蘭染色鏡檢。培養(yǎng)出的病原菌經(jīng)初步鑒定后用Vitek-2 Compact全自動微生物鑒定系統(tǒng)鑒定,并選擇K-B法和E-Test法進行藥敏試驗,藥敏結(jié)果參照美國臨床實驗室標準化協(xié)會(CLSI)標準判定[5],頭孢哌酮/舒巴坦參照頭孢哌酮標準。
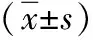
2 結(jié)果
2.1 基本情況 共收集到403例BSI患者,其中男163例,女240例,年齡3d~92歲,平均年齡(56.7±9.5)歲,56歲以上年齡段最多,占48.3%;403例BSI患者中388例存在基礎疾病,占96.3%,按照病灶的部位及病因歸類141例(35.0%)存在肺部感染(包括肺炎、支氣管炎、慢性阻塞性肺病急性發(fā)作等),116例(28.8%)存在腎功能不全,90例(22.3%)有2型糖尿病,其他基礎疾病包括高血壓、泌尿系感染、惡性腫瘤、肝膽疾病(肝炎、肝硬化、膽囊炎等)、外傷、多器官功能衰竭等,64.0%的患者存在2種以上基礎疾病。從感染類型分類,55.6%的患者為社區(qū)獲得性感染,44.4%的患者為院內(nèi)獲得性感染。
2.2 403例BSI患者的科室分布情況及病死率 BSI分布最多的科室依次是腎內(nèi)科56例(13.73%)、呼吸內(nèi)科54例(13.24%)、消化內(nèi)科36例(8.82%),住院期間病死率最高的科室依次是ICU(33.33%)、腫瘤科(13.33%)、腎內(nèi)科(8.93%)。具體見表1。

表1 BSI患者的科室分布情況及病死率
2.3 分離菌的構(gòu)成 403例患者共分離細菌408株非重復菌株,有5例患者存在2種細菌感染。其中革蘭陰性桿菌240株(58.8%),革蘭陽性球菌164株(40.2%),真菌4株(0.98%)。分離前五位病原菌分別為大腸埃希菌、凝固酶陰性葡萄球菌(Coagulase-negative staphylococcus,CNS)、肺炎克雷伯菌、金黃色葡萄球菌、銅綠假單胞菌。具體見表2。

表2 2016年1月—2017年12月BSI病原菌分布
2.4 主要革蘭氏陽性菌對抗菌藥物的耐藥情況 金黃色葡萄球菌和凝固酶陰性葡萄球菌對苯唑西林的耐藥率分別為37.8%和71.7%。糞腸球菌和屎腸球菌高濃度慶大霉素耐藥率分別為12.5%和60.0%,糞腸球菌除紅霉素外耐藥率均低于30%,屎腸球菌對青霉素、氨芐西林、紅霉素耐藥率達80%以上。具體見表3。

表3 主要革蘭氏陽性球菌對抗菌藥物耐藥情況
注:…表示未檢測或者天然耐藥。
2.5 主要革蘭陰性桿菌對抗菌藥物的耐藥情況 大腸埃希菌和肺炎克雷伯菌超廣譜β內(nèi)酰胺酶的檢出率分別為45.5%和34.1%,大腸埃希菌對氨芐西林、哌拉西林、頭孢唑林、頭孢呋辛、頭孢曲松、復方新諾明耐藥率超過50%,對哌拉西林/他唑巴坦、頭孢哌酮/舒巴坦、阿米卡星的耐藥率較低(<20%),未發(fā)現(xiàn)亞胺培南、美羅培南耐藥菌株。肺炎克雷伯菌總體耐藥率低于大腸埃希菌,但是亞胺培南、美羅培南耐藥率達11.4%。銅綠假單胞菌對亞胺培南、美羅培南的耐藥率分別為0%和4.3%,鮑曼不動桿菌對多黏菌素B、頭孢哌酮/舒巴坦和米諾環(huán)素的耐藥率分別為0%、13.3%、13.3%,對其他抗菌藥物耐藥率均超過50%。具體見表4。
3 討論
侵入性操作、慢性疾病、放化療藥物及免疫抑制劑的長期使用是血流感染患者死亡的危險因素[6-9]。本次研究顯示,我院BSI患者96.2%存在基礎疾病,403例BSI患者中,141例存在肺部感染,116例存在腎功能不全,90例有2型糖尿病,64.0%的患者存在2種以上基礎疾病。通過統(tǒng)計BSI患者其他標本類型培養(yǎng)結(jié)果及臨床電子病歷資料發(fā)現(xiàn),感染的原發(fā)病灶最常見的部位依次是肺部(21.8%)、泌尿系統(tǒng)(16.4%)、肝膽系統(tǒng)(10.2%)、導管相關感染(6.7%),感染的類型以社區(qū)獲得性感染為主(55.6%),與國內(nèi)報道基本一致[10-11]。我院BSI的科室分布前三位分別為腎內(nèi)科、呼吸血液內(nèi)科、消化內(nèi)科,與國內(nèi)報道[6,11-12]有所不同,說明不同地區(qū)不同醫(yī)院間BSI的分布存在差異,腎內(nèi)科發(fā)生BSI較多可能與反復透析及長期靜脈導管相關。BSI患者總的病死率為5.64%,遠低于楊小平等[6]報道的19.46%和馬序竹等[10]報道的26.5%,這可能與我院收治的部分嚴重病例轉(zhuǎn)入上級醫(yī)院治療或者放棄治療未納入統(tǒng)計有關。ICU患者發(fā)生BSI的病死率為33.3%,遠高于非ICU患者(χ2檢驗P<0.05)。
我院BSI的病原菌以革蘭陰性桿菌為主,其次為革蘭陽性球菌,另外有少量真菌感染,病原譜與國內(nèi)近年報道的基本一致[2-3,5,12]。分離前五位的病原菌依次為大腸埃希菌、CNS、肺炎克雷伯菌、金黃色葡萄球菌、銅綠假單胞菌,所占比例分別為34.07%、22.55%、10.78%、9.07%、5.64%。CNS以往一直認為是血培養(yǎng)的污染菌,但是近些年研究[13]顯示CNS導致的感染可以威脅免疫缺陷患者的生命,其致病機制與其形成生物被膜有關,是ICU、兒科、腎內(nèi)科等科室的常見致病菌,另外國內(nèi)也有文獻報道[14-15]可以結(jié)合患者臨床癥狀以及PCT、CRP等炎癥指標綜合判斷是否存在污染。
藥敏資料顯示,革蘭陽性球菌中金黃色葡萄球菌和CNS對苯唑西林的耐藥率分別為37.8%和71.7%,二者對青霉素、紅霉素、阿奇霉素耐藥率超過40%,不推薦經(jīng)驗用藥,宜選用的藥物包括利福平、慶大霉素、左氧氟沙星、環(huán)丙沙星、四環(huán)素。屎腸球菌對多數(shù)藥物的耐藥性明顯高于糞腸球菌,與劉永芳等[11]報道的一樣,我院BSI的糞腸球菌對青霉素和氨芐西林敏感度達100%,遠低于李光輝等[16]報道的10.9%,本地區(qū)BSI未發(fā)現(xiàn)萬古霉素、替考拉寧、利奈唑胺耐藥的金黃色葡萄球菌、CNS、屎腸球菌、糞腸球菌。

表4 主要革蘭氏陰性桿菌對抗菌藥物耐藥情況
注:…表示未檢測或者天然耐藥。
革蘭陰性菌中大腸埃希菌和肺炎克雷伯菌產(chǎn)ESBLs檢出率分別為45.3%和34.1%,較國內(nèi)報道[12,16]略低。大腸埃希菌對氨芐西林、哌拉西林、頭孢唑林、頭孢呋辛、頭孢曲松、復方新諾明耐藥率超過50%,應參照藥敏結(jié)果選用,宜選用的藥物包括含酶抑制劑的復合抗生素、頭孢他啶、頭孢西丁、氨曲南、阿米卡星、慶大霉素,未發(fā)現(xiàn)亞胺培南、美羅培南耐藥菌株。肺炎克雷伯菌除頭孢唑林、頭孢呋辛、氨芐西林外均可選用,但是發(fā)現(xiàn)了5例碳青霉烯類耐藥的肺炎克雷伯菌(CRKP),這5例細菌對復方新諾明、阿米卡星耐藥率為20%,對其他抗菌藥物均耐藥。肺炎克雷伯菌對碳青霉烯類耐藥的主要原因是產(chǎn)生碳青酶烯酶,我國流行的菌株主要是產(chǎn)KPC酶和NDM酶,MLST分型以ST11型為主[17-19]。對CRKP的治療主張采用聯(lián)合用藥[20],根據(jù)藥敏結(jié)果聯(lián)合用藥(替加環(huán)素+復方新諾明或者氨基糖苷類)。銅綠假單胞菌BSI總體呈現(xiàn)低水平耐藥(耐藥率<30%),發(fā)現(xiàn)1株美羅培南耐藥菌株。除米諾環(huán)素和頭孢哌酮/舒巴坦外,鮑曼不動桿菌對臨床常用抗菌藥物耐藥率超過50%,66.7%為多重耐藥菌,這類細菌引起的BSI病死率極高,預后差[7-8]。目前對多重耐藥鮑曼不動桿菌引起的BSI,建議使用聯(lián)合用藥治療,根據(jù)藥敏選用頭孢哌酮/舒巴坦、氨芐西林/舒巴坦或碳青霉烯類抗生素,可聯(lián)合應用氨基糖苷類抗生素或氟喹諾酮類抗菌藥物等,對于廣泛耐藥鮑曼不動桿菌感染常采用兩藥聯(lián)合方案,甚至三藥聯(lián)合方案[21]。
通過本次研究發(fā)現(xiàn),BSI病原菌種類多、耐藥性各不相同,醫(yī)院應該加強細菌的耐藥性監(jiān)測,并將監(jiān)測數(shù)據(jù)反饋給臨床。臨床醫(yī)生應該重視細菌耐藥性耐藥監(jiān)測結(jié)果,根據(jù)藥敏數(shù)據(jù)合理選擇抗菌藥物,延緩或者避免耐藥菌株的蔓延。

