重復性剖宮產術中觀察新式剖宮產與改良新式剖宮產對產婦的影響
常婧 白彩萍 莊莉
(1.甘泉縣人民醫院婦產科,陜西 延安 716100;2.榆林市橫山區人民醫院婦產科,陜西 榆林 719199)
剖宮產手術是臨床解決難產問題挽救圍生兒的一種重要手段。中國的剖宮產術高達46.5%,遠高于世衛組織規定的15%的警戒線水平[1]。剖宮產后產婦遠期并發癥率較高,尤其是盆腔粘連,給女性生殖安全帶來較大影響[2]。新式剖宮產術是臨床學者為降低剖宮產產婦并發癥的一種新型術式,臨床廣泛應用,但術后產婦遠期盆腔粘連情況仍然嚴重[3]。我院改良了新式剖宮產術以降低術后產婦遠期盆腔粘連率,有效地降低了重復性剖宮產產婦術中臟器及組織損傷及產婦的遠期盆腔粘連率。報告如下。
1 資料與方法
1.1一般資料 選取2015年10月至2018年10月在我院行重復性剖宮產術的80例產婦作,根據產婦上次所采用的術式將其分為新式剖宮產組(A組)和改良式剖宮產組(B組)。A組產婦年齡(28.62±7.32)歲;孕次(2.35±0.38)次,孕周(37.28±3.18)周,上次剖宮產術至本次剖宮產術間隔時間(1.83±0.36)年,妊娠合并癥25例。B組產婦年齡(28.58±7.28)歲;孕次(2.33±0.36)次,孕周(37.19±3.21)周,上次剖宮產術至本次剖宮產術間隔時間(1.87±0.39)年,妊娠合并癥26例。納入標準:(1)所有產婦首胎均行剖宮產,此次妊娠分娩均為第2胎;(2)均符合剖宮產指征;(3)均行改良新式剖宮產手術;(4)具有正常認知能力,能理解醫護人員相關指令并遵照執行;(5)產婦及家屬了解參加此次研究利弊,并簽署知情同意書。排除標準:(1)首胎分娩不在本院行剖宮產手術者;(2)臨床資料收集不完整者。兩組產婦一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 兩組患者第2次手術均采用改良新式剖宮產術。術中觀察產婦盆腔粘連情況,并由同一位經驗豐富的婦產科手術醫生對產婦的盆腔粘連情況進行評級。新式剖宮產術(A組):產婦于硬膜外麻醉下手術,麻醉穩定后,從恥骨上方約4 cm處切皮,切口僅切透真皮,切口尺寸約為12 cm,切開后在切口中段將脂肪層和筋膜層向兩邊分離,分離腹直肌粘連,橫向牽拉并撕開腹直肌,分離筋膜層,使子宮下段充分暴露后將膀胱膜向上緣反折,并于中間層切開,向兩端鈍性撕裂成10cm的切口,切開子宮膜,取出胎兒,剪斷臍帶,將子宮托出腹腔,對盆腔用消毒液擦拭,放置引流管,逐層縫合切口。改良新式剖宮產術(B組):麻醉方式同新式剖宮產術。從恥骨聯合上2橫指處呈弧形切皮,切口僅切透真皮層,切口尺寸約12 cm,切開后從切口中段向兩側彎向分離脂肪層和筋膜層與切口等長。分離腹直肌,切開腹膜,于中線位置推開腹膜脂肪,向上牽拉腹膜縱行打開腹腔,充分暴露子宮下段后將膀胱膜向上緣反折并切開,取出胎兒,消毒液擦拭盆腔消毒,放置引流管,逐層縫合子宮肌層關閉腹膜。采用1號可吸收縫線縫合子宮兩側角避免出血,采用連續縫合方式縫合子宮切口,呈水平褥式縫合子宮肌層并包埋子宮切口,采用連續縫合膀胱反折腹膜,對腹膜外組織進行沖洗,肉眼觀察無滲血后,采用間斷縫合腹直肌、連續縫合腹直肌前鞘,再次沖洗切口,清理切口處脂肪顆粒,預防脂肪液化,肉眼觀察無滲血后,行褥式縫合皮膚及皮下脂肪。采用鼠齒鉗鉗夾間隔鉗夾約5 min。
1.3觀察指標 比較兩組產婦手術時間、術中出血量、腹直肌、膀胱、腸管和子宮損傷情況及子宮粘連評級情況。對產婦宮腔粘連情況進行評級,粘連情況評級標準:宮腔粘連面積累及范圍<25%則評為輕度粘連,粘連面積達宮腔范圍的25%~75%則評級為重度粘連;宮腔粘連累面積范圍>75%則為重度宮腔粘連。
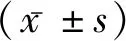
2 結 果
2.1宮腔粘連程度評級比較 A組中,輕度粘連2例(5.00%)、中度粘連4例(10.00%)、重度粘連34例(85.00%);B組中,輕度粘連25例(62.50%)、中度粘連10例(25.00%)、重度粘連5例(12.50%)。A組產婦宮腔重度粘連率明顯高于B組(χ2=15.349,P<0.05)。
2.2剖宮產手術臨床指標比較 B組產婦手術時間、術中出血量、切皮至胎兒娩出時間、術后住院時間均明顯短于A組(t=5.375、6.135、5.973、6.218,P<0.05)。見表1。
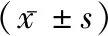
表1 兩組產婦剖宮產手術臨床指標比較
2.3并發癥發生率的比較 術中,A組發生腹直肌損傷3例(7.50%)、膀胱損傷2例(5.00%)、腸管損傷2例(5.00%)、子宮損傷2例(5.00%),并發癥發生率為22.50%;B組發生腹直肌損傷1例(2.50%)、膀胱損傷1例(2.50%)、腸管損傷1例(2.50%)、子宮損傷1例(2.50%)、并發癥發生率為10.00%。A組產婦發生腹直肌、膀胱、腸管和子宮損傷幾率明顯高于B組(χ2=5.132、3.149、3.149、3.149、8.016,P<0.05)。
3 討 論
新式剖宮產手術因在切口愈合、美容效果等方面的良好表現受到臨床產婦及醫生的青睞。但該術式仍然存在如宮腔粘連等嚴重缺點[4-5]。如何改進新式剖宮產術,以降低宮腔粘連,提升產婦術后遠期生存質量及生殖健康成為婦產科醫師所面臨的重要問題[6]。
經過多年的探索總結,本院對新式剖宮產術進行改良,在盡可能消除新式剖宮產術的缺點基礎上優化手術切口方式、術中子宮筋膜處理方式及切口縫合方式,以期提升剖宮產術產婦手術質量及預后情況,提升剖宮產產婦的生殖安全和健康。改良新式剖宮產術采用弧形切口,順應產婦皮紋走向,術后瘢痕小且能較好地隱藏,增加了切口美觀度,同時弧形切口對子宮下段的暴露更為充分,使胎兒取出過程更為順暢,減輕對胎兒的牽拉拖拽,降低新生兒發生窒息概率[7-8]。對皮下脂肪采用撕開的方式予以暴露,較好地保留了脂肪組織中的血管和神經,可有效減少術中出血量,且縮短手術時間。在縫合方式的選擇上,采用連續縫合方式對膀胱反折腹膜及腹膜進行縫合,使腹腔內表面盡可能致密且光滑,有效隔離各層之間的影響,減輕了術后遠期腹腔粘連的程度和范圍。對前鞘、皮膚及皮下脂肪組織均采用連續縫合方式,以降低對上述組織的義無刺激,促進切口愈合。結果顯示,采用改良新式剖宮產手術的產婦再次行剖宮產手術時,術中觀察到產婦盆腔粘連程度及范圍明顯較新式剖宮產術組產婦低,顯著降低了盆腔嚴重粘連率。由于盆腔粘連程度的及范圍的降低,再次行剖宮產手術時所耗費的手術時間、切皮至胎兒取出時間、術中出血量及住院時間均明顯短于首次行新式剖宮產術的產婦。說明改良新式剖宮產術可有效降低產婦盆腔粘連,行重復剖宮產手術時更為安全。

