全飛秒SMILE與半飛秒LASIK對術后干眼角膜神經修復的影響分析
李發標

【摘要】 目的 比較分析全飛秒激光小切口角膜基質內透鏡取出術(SMILE)與半飛秒準分子激光原位角膜磨鑲術(LASIK)對術后干眼角膜神經修復的影響。方法 50例需行近視手術的患者, 隨機分為SMILE組和LASIK組, 每組25例。SMILE組患者采用全飛秒SMILE, LASIK組患者采用半飛秒LASIK。比較兩組患者手術前后眼表疾病指數 (OSDI)和角膜中央、上方、下方、顳側、鼻側的知覺情況。
結果 術后1周, 兩組患者OSDI均較本組術前顯著升高, 且SMILE組高于LASIK組, 差異具有統計學意義(P<0.05)。術后6個月, LASIK組患者OSDI為 (14.6±5.8), 顯著高于SMILE組的 (6.4±3.7) , 差異有統計學意義 (P<0.05)。術前, 兩組患者角膜中央、上方、下方、顳側、鼻側的知覺比較差異無統計學意義(P>0.05)。SMILE組患者術后1周、3個月角膜顳側、鼻側知覺均明顯高于LASIK組, 術后3個月角膜下方知覺明顯高于LASIK組, 差異具有統計學意義(P<0.05);兩組患者術后1周角膜中央、上方、下方知覺及術后3個月角膜中央、上方知覺比較差異無統計學意義 (P>0.05)。結論 全飛秒SMILE在近視激光手術治療中的效果優于半飛秒LASIK術, 且對角膜神經纖維的創傷小, 患者術后角膜下方、鼻側和顳側知覺恢復更快, 具有較高的應用價值。
【關鍵詞】 全飛秒激光小切口角膜基質內透鏡取出術;半飛秒準分子激光原位角膜磨鑲術;干眼;角膜神經修復
DOI:10.14163/j.cnki.11-5547/r.2019.20.040
據統計, 目前我國近視患者已達到6億, 由于視力的降低, 患者眼睛經常會干澀和疲勞, 對學習、生活和工作質量影響較大, 在飛秒激光領域對于近視的治療已取得了較大突破, 以往較為普遍采用的是半飛秒LASIK, 通過制作角膜瓣和角膜基質層切削矯正屈光度數參數[1]。全飛秒SMILE是繼半飛秒LASIK術之后的一種新型術式, 其不需制作掀開式角膜瓣, 全程由一臺飛秒激光設備完成, 對角膜神經的損傷程度較低[2]。因此, 本研究選取2017年6月~2018年6月本院收治的50例需行近視手術的患者作為研究對象, 比較全飛秒SMILE術與半飛秒LASIK對術后干眼角膜神經修復的影響。現報告如下。
1 資料與方法
1. 1 一般資料 選取2017年6月~2018年6月本院收治的50例需行近視手術的患者。若患者為單眼接受手術, 則該術眼入組, 若雙眼均接受同一手術, 則隨機選取一眼入組。將患者隨機分為SMILE組和LASIK組, 每組25例。SMILE組患者中男13例, 女12例;平均年齡(27.4±7.6)歲;平均等效球鏡度數-(6.52±1.54)D。LASIK組患者中男15例, 女10例;平均年齡(26.6±8.1) 歲;平均等效球鏡度數-(6.68±1.71)D。兩組患者一般資料比較差異無統計學意義(P<0.05), 具有可比性。本研究經過本院倫理委員會批準, 患者均自愿參與研究并簽署知情同意書。
1. 2 方法
1. 2. 1 術前準備 術前行常規激光準備, 協助患者平躺于手術床并注視激光器中綠色指示燈, 于鋪巾后放置開瞼器, 用0.4%鹽酸奧布卡因滴眼液滴眼進行表面麻醉。手術采用Visumax飛秒激光儀 (德國卡爾ZEISS公司)。
1. 2. 2 SMILE組 患者行全飛秒SMILE術。激光頻率500 kHz, 脈沖能量130 nJ;設計角膜帽厚度120 μm, 邊切角90°;切口位于12點鐘方位, 寬4.0 mm, 透鏡直徑6.0~6.5 mm;利用顯微分離器分離透鏡, 游離后完整取出透鏡。手術全程不需要制作掀開式角膜瓣。
1. 2. 3 LASIK組 患者行半飛秒LASIK術, 激光頻率500 kHz, 脈沖能量185 nJ, 先由飛秒激光儀制作掀開式角膜瓣, 瓣厚度90~100 μm, 瓣直徑8.0 mm, 蒂位于中央方向, 寬4.5 mm。再采用90D準分子激光儀 (德國卡爾ZEISS公司) 進行角膜基質切削, 激光能量設定為650 μm。
1. 2. 4 術后處理 兩組患者均于術后第2天取出硬性角膜接觸鏡。用0.3%氧氟沙星滴眼液滴眼, 4次/d, 連續7 d;0.1%氟米龍滴眼液滴眼, 4次/d, 4周后停藥。
1. 3 觀察指標 比較兩組患者手術前后OSDI和角膜中央、上方、下方、顳側、鼻側的知覺情況。分別于術前及術后1周、1個月、6個月檢測OSDI[3];分別于術前、術后1周、3個月采用Cochet-Bonnet角膜知覺儀 (法國Luneau公司)測量患者角膜中央、上方、下方、顳側、鼻側的知覺。
1. 4 統計學方法 采用SPSS21.0統計學軟件對研究數據進行統計分析。計量資料以均數 ± 標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
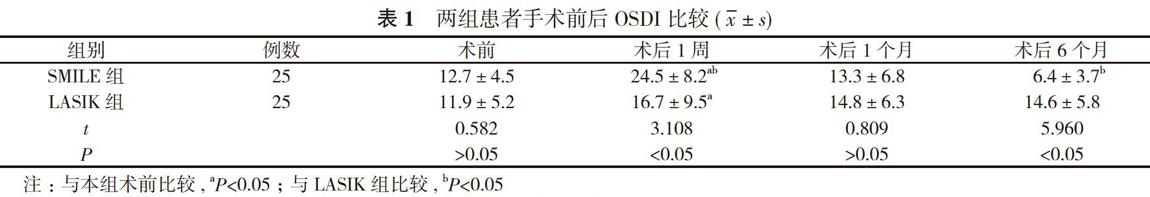
2. 1 兩組患者手術前后OSDI比較 術后1周, 兩組患者OSDI均較本組術前顯著升高, 且SMILE組高于LASIK組, 差異具有統計學意義(P<0.05)。術后1個月, 兩組患者OSDI與本組術前比較差異無統計學意義(P>0.05), 均恢復到術前水平。術后6個月, LASIK組患者OSDI為(14.6±5.8), 顯著高于SMILE組的(6.4±3.7), 差異有統計學意義(P<0.05)。見表1。
2. 2 兩組患者手術前后角膜知覺比較 術前, 兩組患者角膜中央、上方、下方、顳側、鼻側的知覺比較差異無統計學意義(P>0.05)。SMILE組患者術后1周、3個月角膜顳側、鼻側知覺均明顯高于LASIK組, 術后3個月角膜下方知覺明顯高于LASIK組, 差異具有統計學意義(P<0.05);兩組患者術后1周角膜中央、上方、下方知覺及術后3個月角膜中央、上方知覺比較差異無統計學意義 (P>0.05)。見表2。

