曲安奈德在合并NPDR的白內障手術中的應用
張偉亮,張 薇,邵 瑛
0引言
目前,隨著接受白內障超聲乳化手術的糖尿病視網膜病變(diabetic retinopathy,DR)患者逐漸增多,術后糖尿病性黃斑水腫(diabetic macular edema,DME)已成為DR患者術后低視力的重要原因之一[1]。研究表明,非增殖性糖尿病視網膜病變(NPDR)患者在接受白內障超聲乳化手術后DME的發生率遠高于普通白內障患者[2]。Mittra等[3]研究發現嚴重NPDR患者脈絡膜血流量增加,隨著病程的進展,特別是增殖性糖尿病視網膜病變(PDR)的患者,其脈絡膜血管擴張和血流量增加導致了脈絡膜厚度的增加,DME的發生率在此期間也是逐漸增高。曲安奈德(triamcinolone acetonide,TA)其抗炎作用在眼科已應用多年。目前公認的光學相干斷層掃描(OCT)測量黃斑厚度的變化確實與視力損傷相關[4],相比FFA檢查更為準確。在觀察研究黃斑區形態及脈絡膜厚度時,我們選擇了頻域相干光斷層深度增強成像(EDI SD-OCT),這種檢查方法有助于定性了解脈絡膜血管結構以及定量測量脈絡膜厚度的精細分析,從而推測TA在白內障術后對黃斑區形態干預的臨床療效(圖1)。
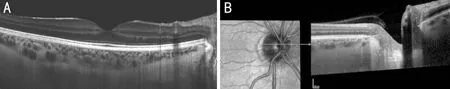
圖1正常人眼底EDI SD-OCT掃描效果,視網膜、脈絡膜及淺層鞏膜的各層結構清晰可見A:黃斑區的EDI SD-OCT掃描;B:視盤區EDI SD-OCT掃描。
表1 兩組患者基本臨床特征

組別例數年齡(x±s,歲)糖化血紅蛋白(x±s,%)糖尿病病程(x±s,a) 性別(例,%)女男試驗組4366.91±5.147.10±0.3411.19±3.722(51)21(49)對照組4467.05±5.066.90±0.3012.90±4.7123(52)21(48) t/χ20.2810.7260.4360.654P0.6790.3440.5280.323
注:試驗組:在實施白內障超聲乳化手術時后筋膜囊下注射TA;對照組:僅實施白內障超聲乳化吸除手術。
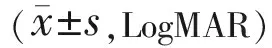

組別眼數術前術后1d術后1wk術后2wk術后1mo術后3mo試驗組410.83±0.100.33±0.150.19±0.080.16±0.070.12±0.040.12±0.04對照組370.86±0.130.35±0.160.28±0.090.32±0.100.31±0.090.18±0.04 t0.1130.1020.8541.6872.4430.685P0.4350.4890.2950.0910.0280.301
注:試驗組:在實施白內障超聲乳化手術時后筋膜囊下注射TA;對照組:僅實施白內障超聲乳化吸除手術。
1對象和方法
1.1對象我院眼科2017-01/2018-12住院的白內障患者,根據1999年WHO的糖尿病診斷與分型標準、國際白內障CNP進行分級標準。所有患者入院后記錄年齡、性別、糖尿病病史,化驗HbA1c,經散瞳眼底檢查和眼底熒光造影(FFA)。納入標準:參照2002年國際眼科會議制定的分級方法,篩查出符合NPDR的患者90例90眼,男45例45眼,女45例45眼,其中順利完成手術的患者共87例。隨機選取43例患者為試驗組,其余44例為對照組,兩組患者的基本特征差異無統計學意義(P>0.05,表1)。術前所有受試患者均未發現有臨床意義的黃斑水腫,中心黃斑區視網膜厚度(CMT)>300μm以上定義為有臨床意義的黃斑水腫[5]。排除標準:高血壓及其它全身性疾病如炎癥、腫瘤、自身免疫性疾病等;青光眼、葡萄膜炎或脈絡膜疾患;高度近視或遠視眼;眼外傷史;內眼手術史;長期應用激素、免疫抑制等藥物;手術前16wk內行眼內激光或眼內藥物治療。所有研究對象均為山西省境內漢族。這項研究是按照《赫爾辛基宣言》的原則執行的。研究方案得到了我院倫理審查委員會的批準,所有患者都向我們提供了書面的知情同意書。
1.2方法
1.2.1手術方法所有患者均由同一位手術經驗豐富的主任醫師行白內障超聲乳化手術。術前沖洗結膜囊并采用聚維酮碘消毒,做透明角膜切口,環形撕囊后超聲乳化吸除混濁晶狀體,植入人工晶狀體,吸除黏彈劑,水密手術切口。試驗組患者在常規白內障超聲乳化手術結束時,TA 40mg注入后筋膜囊下。對照組患者行常規白內障超聲乳化手術,不注射TA。
1.2.2檢查項目檢查時間分別是術前1d,術后1d,1、2wk,1、3mo,術前、術后檢查內容如下:(1)視力:包括遠、近視力及最佳矯正視力(BCVA),采用標準對數遠視力表(Snellen視力表)進行檢查評估,術前檢查以能看清眼底為下限。根據公式LogMAR=Log(1/小數視力),將小數視力轉換成LogMAR視力后進行統計分析。(2)眼壓:均采用Goldmann應用眼壓測定儀測量,如果術后眼壓超過21mmHg,則開始局部抗青光眼治療。(3)OCT:采用第四代EDI SD-OCT機,準確測量CMT、黃斑中心凹下脈絡膜厚度(SFCT)。
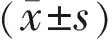
2結果
我們根據術后CME的進展情況排除2例,7例失訪。最終,完成受試的患者共78例,其中試驗組41例,對照組37例。
2.1兩組術前術后BCVA比較兩組術前及術后各個時間的BCVA差異有統計學意義(P<0.01)。術后1mo時試驗組與對照組BCVA差異有統計學意義(t=2.443,P<0.05),見表2。
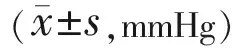
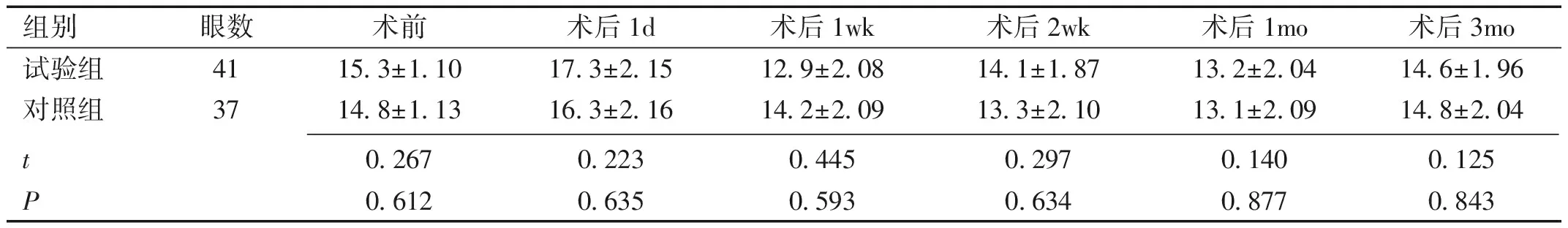
組別眼數術前術后1d術后1wk術后2wk術后1mo術后3mo試驗組4115.3±1.1017.3±2.1512.9±2.0814.1±1.8713.2±2.0414.6±1.96對照組3714.8±1.1316.3±2.1614.2±2.0913.3±2.1013.1±2.0914.8±2.04 t0.2670.2230.4450.2970.1400.125P0.6120.6350.5930.6340.8770.843
注:試驗組:在實施白內障超聲乳化手術時后筋膜囊下注射TA;對照組:僅實施白內障超聲乳化吸除手術。

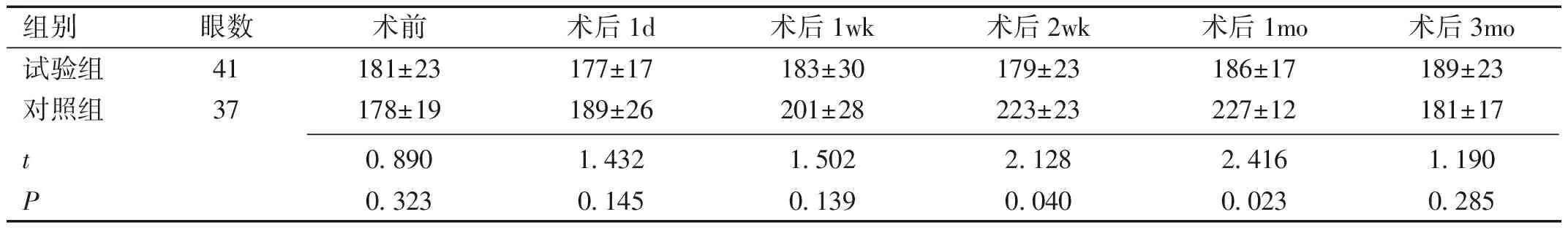
組別眼數術前術后1d術后1wk術后2wk術后1mo術后3mo試驗組41181±23177±17183±30179±23186±17189±23對照組37178±19189±26201±28223±23227±12181±17 t0.8901.4321.5022.1282.4161.190P0.3230.1450.1390.0400.0230.285
注:試驗組:在實施白內障超聲乳化手術時后筋膜囊下注射TA;對照組:僅實施白內障超聲乳化吸除手術。


組別眼數術前術后1d術后1wk術后2wk術后1mo術后3mo試驗組41210±43223±37216±31244±40239±37196±33對照組37203±29213±36298±47378±53244 ±42191±31 t0.5711.4322.1652.7330.7860.768P0.6190.1450.0370.0090.4300.485
注:試驗組:在實施白內障超聲乳化手術時后筋膜囊下注射TA;對照組:僅實施白內障超聲乳化吸除手術。
2.2兩組術前術后IOP比較兩組術前和術后各個時間的IOP比較,差異無統計學意義(P>0.05),見表3。
2.3兩組術前術后CMT比較試驗組術后各時間與術前比較,厚度無明顯改變;而對照組術后1、2wk,1mo CMT與術前比較,明顯增厚。并且在對照組中在術后2wk~1mo相繼出現了4眼有臨床意義的黃斑水腫(CMT>300μm),發病率約11%。和我們查閱的文獻基本一致[6]。術后2wk,1mo時,對照組CMT明顯高于試驗組,且出現黃斑水腫病例,差異均有統計學意義(t=2.128、2.416,均P<0.05),見表4。
2.4兩組術前術后SFCT比較通過EDI SD-OCT檢查,在觀察SFCT的指標中,我們發現對照組患者在術后1~2wk SFCT明顯增厚;試驗組中,術前及術后各時段SFCT無明顯差異。在術后1、2wk時,對照組的SFCT比試驗組增厚,差異均有統計學意義(t=2.165、2.733,均P<0.05),見表5,圖2、3。
3討論
糖尿病患者中各種炎性因子的協同作用及在此基礎上超聲乳化手術刺激導致的血-視網膜屏障破壞和炎癥反應所致的血管通透性增加是導致術后DME發生的主要原因[7]。單純白內障超聲乳化手術后的患者絕大多數黃斑囊樣水腫癥狀不明顯,視力損害輕微,一般術后2wk是病理性黃斑水腫最容易發生的時候,發生率為1.3%[7],大多數患者在手術后3mo自行消退。故本研究將觀察時間選擇在術后1d~3mo。
目前對于合并糖尿病視網膜病變的患者,結膜下注射20mg的TA、TA聯合局部醋酸潑尼松龍滴眼液、Tenon囊下注射均對白內障術后黃斑增厚有積極的預防作用[8-11]。此外,有學者研究發現,白內障術中玻璃體腔注射地塞米松緩釋制劑(DEX;Ozurdex 700mg;Allergan)對已發生黃斑水腫有治療作用,對未發生黃斑水腫有預防作用,且持續時間更長[12]。然而,對于預防糖尿病的DME方面的作用,檢索到相關的文獻有兩項研究超聲乳化術后立即玻璃體腔注射雷珠單抗可以預防DME[13-14]。有一項研究認為雖然在超聲乳化術中注射貝伐單抗會導致術后早期無糖尿病視網膜病變或NPDR(無黃斑水腫)的患者的黃斑厚降低,但這種效果在3mo后將不再持續,此外,在隨訪期間的任何時間,BCVA和黃斑區體積(TMV)在兩組間沒有顯著差異[15]。然而,遺憾的是我們尚未檢索到關于對SFCT變化的觀察研究。
EDI SD-OCT對脈絡膜的形態學檢查,在眼底疾病認識中已成為不可分割的一部分。目前對于DR及DME的患者,SFCT和脈絡膜結構的變化是研究的熱點。超聲乳化術后通過EDI SD-OCT對脈絡膜的觀察,不僅可以清楚地看到毛細血管層,甚至可以看到鞏膜前表面,雖然EDI SD-OCT是觀察脈絡膜的不二選擇,但仍有自身的不足,屈光間質的混濁對EDI SD-OCT檢查脈絡膜影響非常大,其圖像清晰度受到很大影響,甚至無法成像。本研究術前選取BCVA>0.10的患者為研究對象為的是得到清晰的EDI SD-OCT成像。以往的研究多數集中在黃斑區視網膜中,據我們所知,這項研究是第一次將后筋膜囊下注射TA應用于NPDR患者的白內障超聲乳化術中,觀察術后黃斑厚度、脈絡膜厚度的變化。本研究結果發現此方法對術后黃斑水腫有積極的預防作用。
有報道指出:白內障超聲乳化手術比小切口囊外摘除術造成的血-房水屏障的損傷小。完整的后囊可減少術后黃斑水腫的發生[16],此外,術中能量的高低也影響黃斑水腫的發生。對于NPDR患者,由于各組炎性因子的作用,對手術的耐受性降低,同時由于手術加速炎癥因子的釋放,導致SFCT厚度和黃斑水腫的發生明顯增加[17]。通過EDI SD-OCT的觀察,對照組中CMT在白內障手術后有先增加,再降低的變化趨勢,差異有統計學意義。對于SFCT變化較大的患者,CMT也較大,但發生時間與SFCT不完全吻合,遲發于SFCT變化1~2wk,提示DME的發生與SFCT密切相關[17],CMT變化可能是SFCT的繼發改變。本研究通過后筋膜囊下注射TA,試驗組術后SFCT不會像對照組那樣由于手術的影響而出現厚度變化,表明對SFCT的增厚有一定的預防作用,從而減輕CMT的變化。但脈絡膜內的微循環變化及SFCT變化能否作為早期DME觀察指標有待進一步證實。

圖2未注射TA的NPDR患者的眼底照相、黃斑區EDI SD-OCT掃描、視網膜厚度分析患者術后出現黃斑水腫,黃斑區EDI SD-OCT掃描圖中可見黃斑下脈絡膜厚度變化(綠色測量線),術后1~2wk最厚,和視網膜黃斑區水腫成正比,術后3mo恢復術前正常水平。

圖3注射TA的NPDR患者的眼底照相、黃斑區EDI SD-OCT掃描、視網膜厚度分析患者術后未發生黃斑水腫,黃斑區EDI SD-OCT掃描圖中可見黃斑下脈絡膜厚度變化(綠色測量線),術后1d~3mo脈絡膜厚度無明顯變化。

