白內障超聲乳化術對房水流暢系數的影響
劉 剛,王 超,郭林涵,王小濤
0引言
白內障是全球主要致盲眼病之一,在我國占致盲性眼病的比例高達51%,隨著我國人口老齡化的進展,將會有更多患者被白內障困擾[1]。隨著新設備和新技術的不斷涌現,白內障手術方式也在不斷進步。白內障超聲乳化術是目前治療白內障的主要手術方式,并且在治療原發(fā)性閉角型青光眼中也有明確療效[2-3]。有研究探討了白內障超聲乳化術后6、36、60mo眼壓變化情況[4-8],另有學者指出白內障超聲乳化術后眼壓下降范圍為1.5~9.0mmHg[7-9]。白內障超聲乳化術后眼壓降低的原因并不明確,具體作用機制有摘除晶狀體產生的機械影響[7]、增加房水經小梁網流出量[10]等。眼壓描記法為臨床上評價房水流暢系數的非侵入性檢查方法,盡管其在臨床上的應用已少見,但仍是一個重要的研究工具。本研究應用眼壓描記法評估超聲乳化人工晶狀體植入術對房水流暢系數的影響,進一步探討白內障超聲乳化術后眼壓降低的作用機制。
1對象和方法
1.1對象選取2018-01/10我院收治的年齡相關性白內障患者126例126眼(若雙眼均行手術僅納入第一只術眼),其中男55例,女71例,年齡62~78歲。納入標準:(1)年齡≥60歲;(2)術前角膜內皮細胞計數>1000個/mm2;(3)前房角開放。排除標準:(1)既往有眼部手術史、外傷史;(2)伴有其它眼部疾病;(3)合并糖尿病、免疫性疾病以及其它嚴重全身疾病者。本研究經本院倫理委員會審批通過,初次接觸時向患者講解本研究內容和目的,并在測量和手術前征得患者及其家屬知情同意。
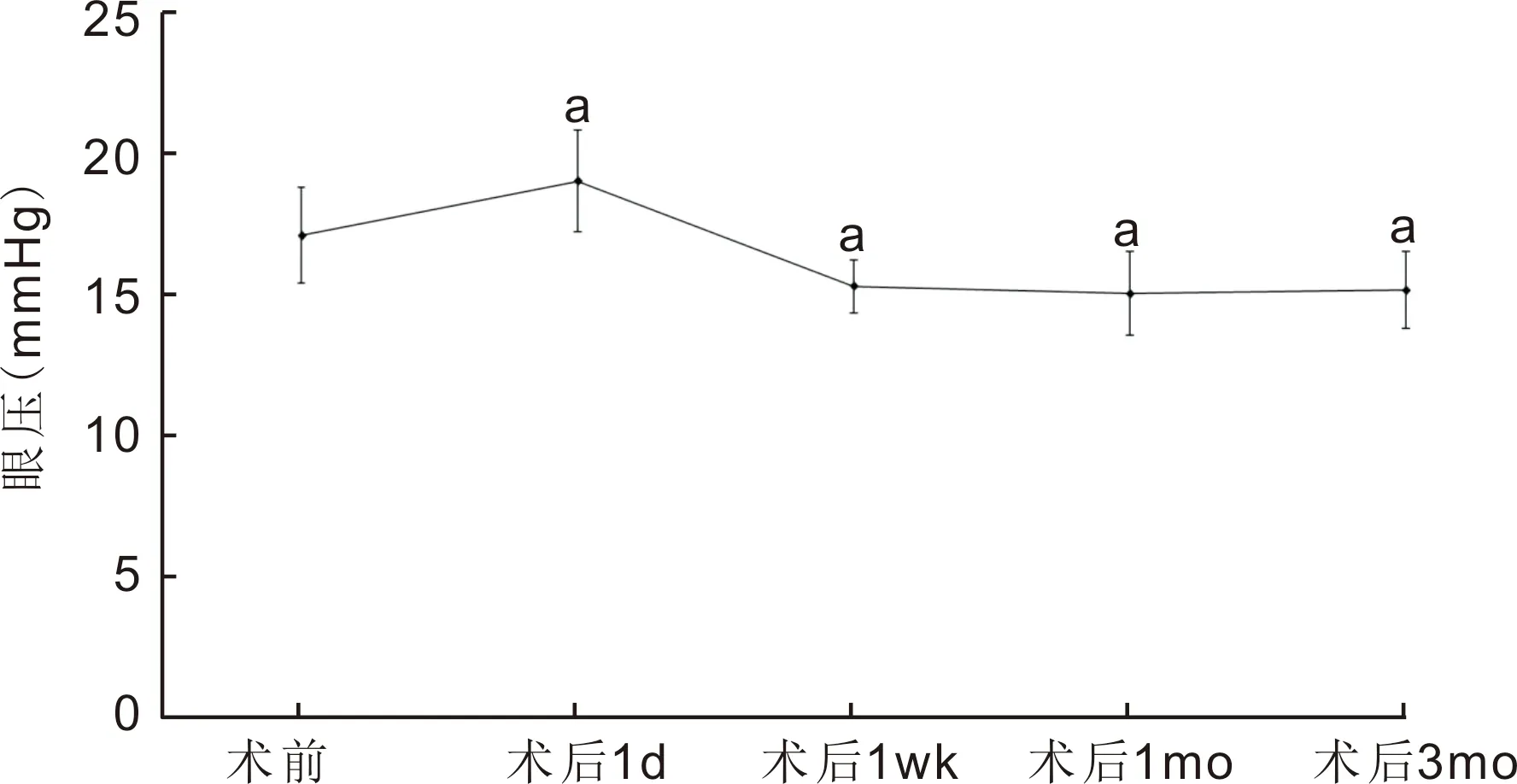
圖1手術前后各時間點眼壓變化aP<0.05vs術前。
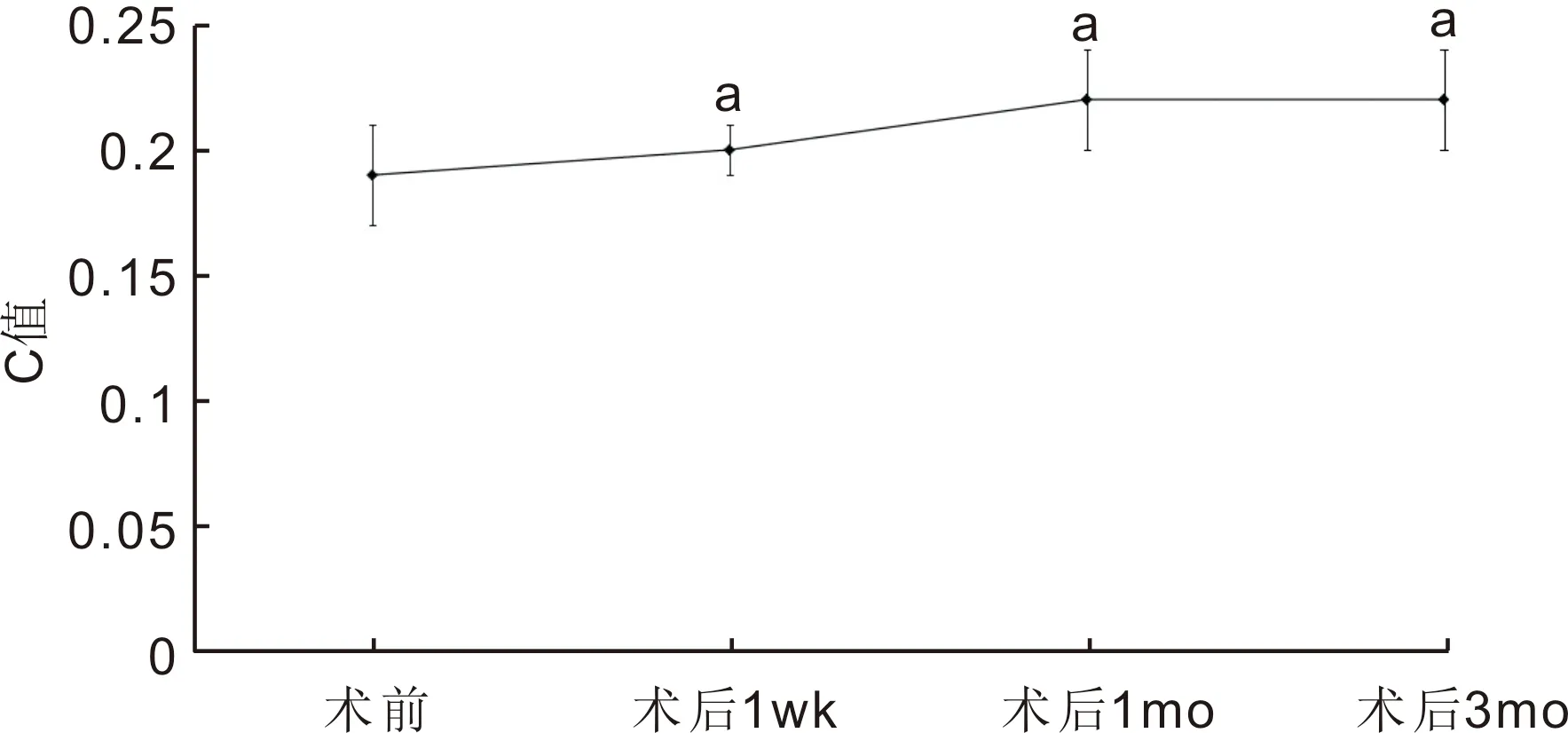
圖2手術前后各時間點房水流暢系數C值變化aP<0.05vs術前。
1.2方法
1.2.1手術方法所有患者術前均行綜合眼科檢查,包括視力、裂隙燈、眼壓(非接觸眼壓計)、前房深度、眼軸長度、中央角膜厚度和眼壓描記(Schiotz眼壓計,主要記錄房水流暢系數C值)等。術前3d應用鹽酸左氧氟沙星眼液滴術眼,術前1h應用復方托吡卡胺眼液滴術眼,術前10min應用鹽酸奧布卡因眼液滴術眼3次行表面麻醉。常規(guī)消毒鋪巾,于角膜緣10∶00位行主切口,2∶00位行側切口,注入黏彈劑,連續(xù)環(huán)形撕囊,水分離、水分層,超聲乳化吸出晶狀體核,I/A吸除殘余皮質,注入黏彈劑填充前房及晶狀體囊袋,囊袋內植入人工晶狀體,吸除前房及囊袋內黏彈劑,水閉主、側切口。手術均由同一醫(yī)生操作。
1.2.2隨訪觀察術后隨訪3mo,采用非接觸眼壓計檢測眼壓,采用Schiotz眼壓計進行眼壓描記檢測,主要記錄房水流暢系數C值。
統(tǒng)計學分析:采用SPSS19.0統(tǒng)計學軟件進行數據分析。手術前后眼壓、房水流暢系數的比較采用重復測量數據的方差分析,進一步兩兩比較采用LSD-t檢驗。以P<0.05為差異有統(tǒng)計學意義。
2結果
2.1手術前后眼壓情況術前、術后1d,1wk,1、3mo本組患者眼壓分別為17.09±1.70、19.01±1.81、15.28±0.94、15.02±1.48、15.15±1.36mmHg,差異有統(tǒng)計學意義(F=168.874,P<0.05),術后1d眼壓較術前升高,術后1wk,1、3mo眼壓較術前降低,差異均有統(tǒng)計學意義(P<0.05),見圖1。
2.2手術前后房水流暢系數C值情況術前、術后1wk,1、3mo本組患者房水流暢系數C值分別為0.19±0.02、0.20±0.01、0.22±0.02、0.22±0.02,差異有統(tǒng)計學意義(F=131.219,P<0.05),術后各時間點房水流暢系數C值均較術前改善,差異均有統(tǒng)計學意義(P<0.05),見圖2。
3討論
本研究發(fā)現,白內障超聲乳化術后1d本組患者眼壓較術前有所升高,此后迅速下降,至術后1wk眼壓較術前降低。以往研究報道,白內障超聲乳化吸出及人工晶狀體植入術后早期高眼壓是該術式的常見并發(fā)癥[11-12]。白內障超聲乳化術后早期眼壓升高的原因,目前認為是多種因素綜合作用的結果[13-14]:(1)術后炎癥反應;(2)手術干擾了血-房水屏障功能,使房水分泌增加;(3)角鞏膜緣切口損傷房角組織,引起小梁水腫,使房水通過小梁網排出量降低;(4)殘留皮質脫落變性細胞及色素顆粒等阻塞房角;(5)黏彈性物質的應用。本研究中,眼壓較高者(>25mmHg)予以20%甘露醇靜脈快速滴注降眼壓,并密切觀察眼壓變化。此外,我們還檢測到白內障超聲乳化術1wk后各時間點眼壓均較術前降低,與既往研究結果一致[7-9]。
目前關于白內障超聲乳化術后眼壓降低的原因,普遍認為是由于房水經小梁網通道排出量增加,且Alaghband等[15]研究指出,白內障超聲乳化不會影響房水經葡萄膜鞏膜通道流出。關于白內障超聲乳化術后增加房水經小梁網流出量機制的研究已有眾多報告。Zhao等[16]利用眼前段光相干斷層掃描(OCT)對白內障超聲乳化患者進行檢查發(fā)現,術后Schlemm管明顯擴張。Mehdizadeh[17]研究表明,睫狀肌收縮能力的改變也可能是白內障超聲乳化術后房水經小梁網流出增加的原因。Tsuboi等[18]進行體外細胞實驗發(fā)現,超聲可誘導體外培養(yǎng)的小梁細胞發(fā)生化學和細胞變化。然而,另一項體內臨床研究結果未發(fā)現超聲能量與白內障超聲乳化術后眼壓降低之間具有線性相關性[19]。以上研究結果表明,白內障超聲乳化術前后前房生物特征改變及在細胞水平上的改變都可能是房水經小梁網流出增多的原因。Alaghband等[15]對白內障患者術后隨訪1a發(fā)現,術后3、6、12mo患者房水流暢系數均較術前增高,這與我們的研究結果相符。本研究發(fā)現,本組患者白內障超聲乳化術后1wk,1、3mo房水流暢系數均較術前有所增高,這進一步從功能上證明增加房水經小梁網通道排出,可能是白內障超聲乳化術后眼壓降低的主要原因。
本研究的不足之處在于納入研究的病例數量相對較少,還應擴大樣本量并設置更為嚴格的檢測條件。此外,本研究采用的眼壓描計法可能受眼球壁硬度等影響,有必要進一步探尋更加精確、可重復性高的檢查方法來對房水流出易度進行測量。

