上海三甲醫院績效研究分析
張雨薇 高紅 霍佳震


摘 要: 隨著我國醫療行業的迅速發展,醫院間的競爭日趨激烈,不論是醫院的管理者還是醫院的上級管理部門,都希望找到一些有效的方法,對醫院運行績效進行評估并加以改善和提高。應用三階段DEA模型與超效率SBM模型相結合的方法,以上海市32家三甲醫院為決策單元,使用2014—2017年的投入產出數據進行績效評估,并與分析結果相結合,從純技術效率和規模效率兩方面對醫院的調整改進提出了政策建議。
關鍵詞: 三甲醫院;三階段DEA模型;超效率SBM模型;績效
中圖分類號: C 931 ? 文獻標志碼: A
Abstract: In China, medical industry has experienced increasingly fierce competition between hospitals. Both the internal administrators and the superior management departments in hospitals hope to find some effective methods to evaluate the hospital's operational performance. Introduce a three-stage super-efficiency SBM model, regarding 32 three level of first-class hospitals in Shanghai as decision making units, then it analyzes and evaluates the performance based on these input and output data from 2014 to 2017. After combining with the analysis results, suggestions for adjustment and improvement of hospitals from the perspectives of pure technical efficiency and scale efficiency are proposed in the follow-up policy.
Key words: first-class hospitals; three-stage DEA model; super-efficiency SBM model; performance
隨著人們對健康的重視程度逐漸加深,迅速發展的醫療行業受到了越來越多的關注,其中公立醫院在行業中地位顯著,在滿足人民群眾就醫需求方面發揮了重要作用,是醫療服務體系的重要組成部分。公立醫院由政府財政進行部分保障,提升其運營效率可以使政府投入發揮更大的作用、減輕患者負擔,對于國家和個人都具有重要意義。
作為醫療衛生行業的領先者,三甲醫院得到民眾的高度信賴,規模不斷擴大,床位數和職工人數不斷增加,入院患者人數也大幅提升。這一系列的增長導致三甲醫院的管理難度增加,部分醫院效率下降。因此,分析三甲醫院的投入產出,進而評估醫院的運行績效就有了重要的現實意義。評估結果既可以為醫院的建設和發展提供理論依據,也可以為衛生行政管理部門的調控和監督提供決策參考。
近年來,國內外學者將數據包絡模型(data envelopment analysis,DEA)應用于醫療衛生系統。Sherman首次將DEA模型應用于醫療衛生領域,利用相對效率值評估資源是否得到有效利用;我國學者陳志興于1994年首次使用DEA方法從以醫院為著力點和以社會衛生資源利用為著力點兩個方面對醫院績效進行了評估;莊寧和孟慶躍等人對于得到的相對無效的生產單元進行齊同計算,指出了“無效率單元”的投入占“有效率單元”投入的百分比。隨著DEA應用的逐漸普及,學者們將其與多種方法進行組合使用。Heydari使用了數據包絡分析與隨機前沿分析結合的方法; Martin則在縱向分析上使用Malmquist指數,分析同一家醫院多年的績效變化并預估趨勢;龐慧敏在進行績效評估時結合使用基礎DEA模型與超效率模型、Malmquist生產率指數模型,以進一步實現評估的科學性和全面性;Yang結合三階段DEA模型與Malmquist模型對深圳市公立與私立醫院的面板數據和動態發展數據進行了效率評估。
本文根據相應文獻以及實際情況,依據決策單元的同質性以及具有同單位投入產出值的特征,選取上海市三甲醫院作為研究對象,采取三階段DEA模型與超效率SBM模型相結合的方法分析評估醫院績效,并在此基礎上給出了相應的建議。
1 研究方法與實證模型
1.1 研究方法
美國運籌學家Charnes、Cooper和Rhodes于1978年提出的數據包絡分析模型是一種評價決策單元相對有效性的非參數估計方法。傳統DEA中的兩個基礎模型CCR和BCC分別基于固定規模收益與可變規模效益,根據各個單元偏離生產前沿面的程度,計算出技術效率值與純技術效率值,所計算出的效率值越接近于1,說明該決策單元越具有相對有效性。
Fried等人提出的三階段DEA模型是對傳統DEA模型的一種改良算法。該模型在第二階段利用SFA回歸分析消除部分環境因素及無關因素的影響,以修正數據作為原始數據進行第三階段的模型計算,從而得到不受已消除外界因素影響的、更加準確的效率分析結果。
Andersen和Petersen為了對相對有效的決策單元進行進一步排序,于1993年提出了超效率模型,得分越高代表效率越有效;學者Tone于2001年和2002年分別提出了非徑向DEA模型(slack-based measurement, SBM)與超效率SBM-DEA模型。SBM-DEA模型是基于松弛變量測度方法的DEA模型,它將松弛變量納入目標函數,同時考慮了松弛變量與非期望產出變量的影響,避免在傳統模型中存在的徑向和角度問題所導致的計算結果偏差。超效率SBM-DEA模型則結合了超效率模型與SBM-DEA的優點,即以更完善的方法解決原始決策單元的變量松弛問題,同時可以對相對有效的決策單元進行進一步排序。
1.2 實證模型
本文使用的模型為三階段DEA與超效率SBM模型的結合。
在第一階段,由于醫院的投入數量是可以人為調節的,醫療服務的產出量可控性較小,因此本文在選擇模型的時候,選擇投入導向模型。為了計算出相應決策單元(decision making union,DMU)的綜合效率、純技術效率并進行績效比較,需要分別在規模報酬不變和規模報酬可變的情況下進行測算。由于第二階段需要分解松弛變量,為了得到更合理的投入數據的松弛量,要避免傳統模型中的徑向、角度條件的影響,同時為了對相對有效的決策單元進一步排序,選用超效率SBM模型進行測算:
第三階段使用調整誤差后的投入數據作為模型原始投入數據,再次使用投入導向的超效率SBM模型,所得到的結果因為已經排除了環境因素和隨機誤差的影響,其績效結果更精確、更具有參考價值。同時,因為有效避免了原始模型中存在的固定徑向與角度問題,可以對相對有效的決策單元進行進一步的分析。
1.3 變量選取
1.3.1 投入指標與產出指標
在構建評價基本指標體系的過程中,結合數據的可獲得性,同時對相關醫學類和績效評估類文獻進行歸納總結,參照近年國家衛生健康委員會(原國家衛生和計劃生育委員會)等衛生行政管理部門發布的公立醫院績效評價指標體系,遵循系統性、可比性與科學性的原則,建立了較為科學的指標體系。
從投入角度,主要考慮人、財、物三個方面。“人力投入”選擇衛生技術人員數量為指標;“物力投入”選擇醫院實際開放床位數作為指標;“財力投入”選擇醫療業務成本作為指標。
在醫院的產出方面,從醫院業務量和醫療業務收入分析。業務量從門急診和手術兩個方面進行衡量,以年門急診人次數、年出院人數與年住院手術人次數作為業務方面的產出指標。
1.3.2 環境指標
醫院的績效受到內外部環境因素的共同影響。外部因素通常與醫院所處的位置有關,選擇所在區域的年末常住人口數量作為外部環境影響因素;內部因素選取中國醫院綜合排行榜前100的排名數據作為環境影響數據,該排名數據綜合考慮了醫院的聲譽和科研學術的得分,具有現實意義。
1.4 數據來源
樣本數據來源于2014—2017年度上海區域年報、上海區政府財務報表、上海各區衛生計生委預算決算公開報表、醫學年鑒、各醫院官方網站、好大夫網站、丁香園網站等。由于部分醫院無法獲取模型中所需要的指標數據,因此最終選擇32家數據完整的上海三級甲等醫院進行效率評估。
環境因素數據來源于2015—2018年上海統計年鑒與各區政府發布的年度國民經濟和社會發展統計公報、中國醫院排行榜。由于環境數據的單位之間差距較大,在計算中容易對結果產生負面影響,因此采用均值法對變量進行數據無量綱處理。
2 實證研究結果
2.1 第一階段結果分析
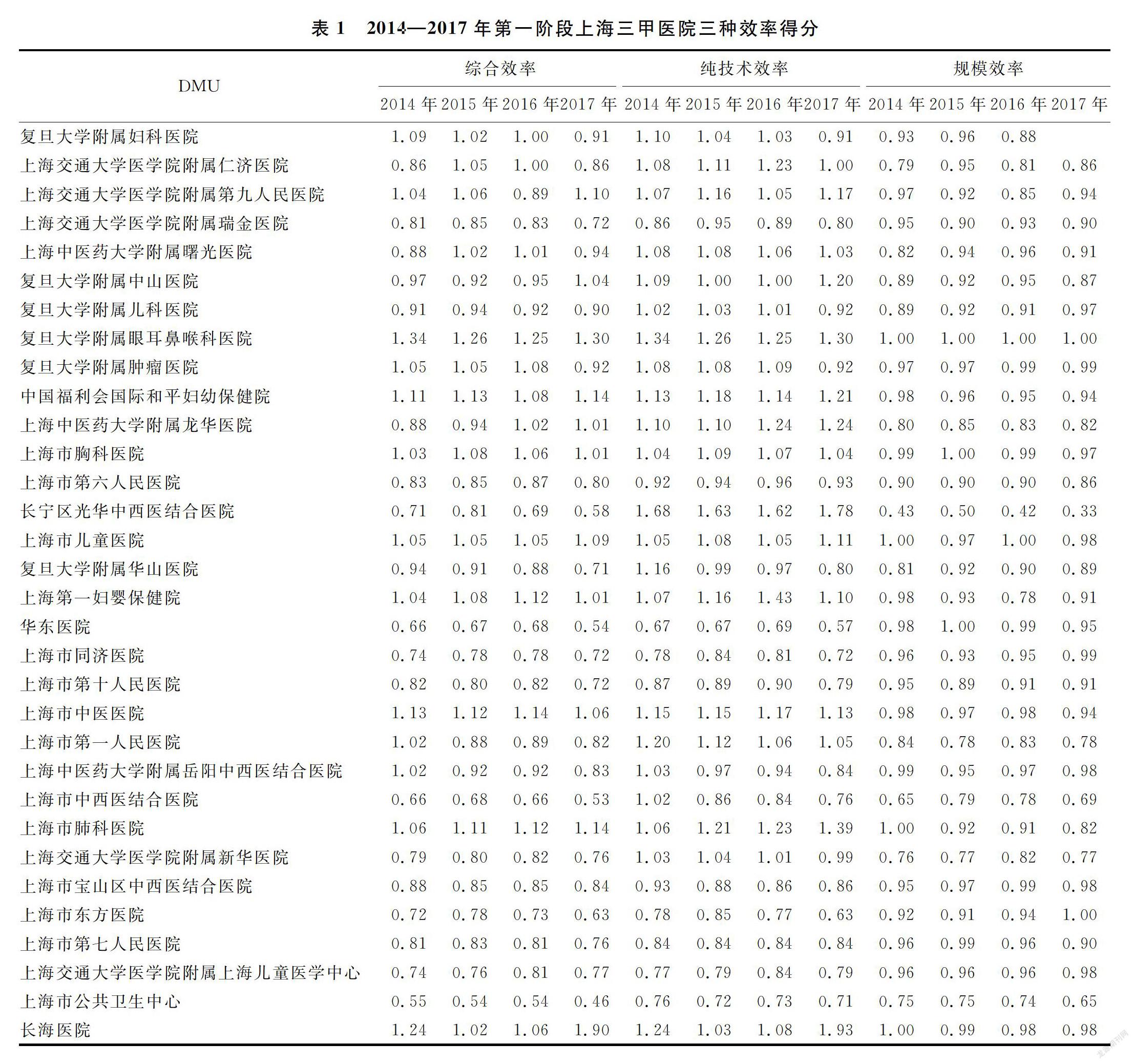
在第一階段,應用MaxDEA軟件,測算出上海32家三甲醫院2014—2017年的綜合效率、純技術效率與規模效率,具體結果見表1。
綜合效率得分是一個用來衡量醫院總體運營情況的全面而宏觀的指標,可以用來反映醫院總體的資源配置結果,可以對決策單元的資源利用效率、分配能力等進行綜合評估和衡量。純技術效率反映醫院的投入資源是否得到充分利用,管理制度是否完善;規模效率反映醫院是否處于最優的生產規模。
由表1可以看出, 2014—2016年均有13家醫院處于綜合效率有效的前沿面,而在2017年的測算中,相對有效的醫院數量減少為11家。其中,復旦大學附屬眼耳鼻喉科醫院在2014—2016年均處于超效率得分最高的狀態,可以認為該院是該評價時段內最有效率的醫院。2017年,綜合效率得分最高的醫院變為長海醫院。另外,在同樣的評價時段內上海市公共衛生中心的綜合效率得分始終較低,表明該院綜合效率距離其他醫院所構成的有效生產前沿面較遠,是32家醫院中綜合效率最低的。
2014年,達到純技術效率有效的醫院為22家。2015和2016年,純技術有效的醫院數量下降為19家,占全部被評估醫院的59%。2017年,僅有50%的醫院即16家達到了純技術效率有效的狀態。總體來看,長寧區的光華中西醫結合醫院和長海醫院在幾年內的純技術效率的平均得分較高,說明這幾家醫院投入的資源得到了最大化的應用;華東醫院、東方醫院和上海公共衛生中心的純技術效率較低,距離有效生產前沿面較遠。同時,長寧區的光華中西醫結合醫院在幾年內均屬于純技術效率有效,但因為醫院的規模效率得分較低,導致綜合效率無效,因此可以認為醫院規模對醫院產出效率有較大的影響。
為了對多年的平均效率的變動情況進行比較,本文利用上述醫院績效的均值數據繪制折線圖見圖1。在整個評價時段內,各醫院純技術效率均值的變化呈現平穩波動的趨勢,而綜合效率與規模效率變化趨勢相對一致,均在2014—2015年有著小幅度上升,隨即呈現下降趨勢,在2017年度,由于純技術效率和規模效率同時走低,綜合效率明顯下降。
2.2 第二階段結果分析
本文在第二階段應用Frontier4.1軟件進行SFA回歸模型分析,將第一階段中產生的3個投入指標的冗余值作為因變量,利用所選擇的2個環境變量作為解釋變量,進行隨機前沿模型的構建。分析結果見表2。
分析SFA結果可以發現,Log值與最大似然單邊估計值LR均較大,在1%的水平下顯著。對γ值進行分析,投入方面衛生技術人員與開放床位數的方差分別占總方差的0.96和0.93,且結果在1%的置信水平下顯著,說明投入變量的誤差主要由無效率因素決定,而醫療業務成本的γ值為0.56,則說明該變量誤差由無效率因素與統計誤差共同決定。以上測算數值均說明了SFA模型的可行性。
根據回歸結果,醫院綜合排名對于3個投入變量的系數均為正,且具有較強的顯著水平,說明綜合排名的提升會使投入變量的松弛值增加。可能的原因是醫院比較重視綜合排名,為了提升綜合排名加強了科教方面的投入并購置了先進設備導致資金冗余的增加,同時患者受排名影響產生診療偏向,導致醫院擴大自身規模,增加了醫院人財物方面的冗余值,降低了醫院的服務效率;區域常住人口數量對于衛生技術人員數和開放床位數的系數為負,對醫院的業務成本系數大于零,代表了區域人口數量會增加醫院的潛在患者數量,有利于醫院的人力物力得到更好的利用,投入變量松弛減少,使醫院降低業務成本,從而增加了衛生支出效率,但是會造成財力方面的冗余增加。
2.3 第三階段結果分析
在第三階段中,先對管理無效因素以及誤差因素進行分解,調整原始投入數據。將調整好的數據作為投入變量,利用MaxDEA軟件進行測算,具體結果見表3。
從表3中可以發現:在綜合效率欄,長海醫院為幾年內得分均值最高的綜合醫院,上海市肺科醫院、上海市第一婦嬰保健院在專科醫院的績效排名中位于前列;在純技術效率欄,長海醫院在綜合醫院中最高,長寧區光華中西醫結合醫院每年均排名前列。同時,上海市公共衛生中心與華東醫院的綜合效率得分與純技術效率均相對較低,但華東醫院的規模績效得分相對較優,說明公共衛生中心的相對綜合效率無效是由純技術效率和規模效率共同導致的結果,而華東醫院主要由于純技術效率過低引起綜合效率無效。另外,長寧區光華中西醫結合醫院在幾年內的綜合效率得分相對最低,而純技術效率得分排名最高,可以說明該醫院規模效率較低對綜合效率得分產生了較大的負面影響。
在醫院數量方面,該評價時段內調整后綜合效率具有相對有效性的醫院數量分別為14、15、11、8所。調整前,復旦大學附屬眼耳鼻喉科醫院的綜合效率值在幾年內均排名前列,而第三階段得分顯著下降,綜合效率不再具有相對優勢;調整后,各年度純技術效率有效的醫院數量也低于調整前的醫院數量。其中,上海胸科醫院在調整前作為一家每年度綜合效率和純技術效率有效的醫院,在調整后兩個效率值都顯著降低,不再具有相對有效性;相反,上海交通大學醫學院附屬仁濟醫院在調整后的純技術效率得分均高于調整前。因此,可以認為環境因素與誤差因素對于每家醫院的投入都存在影響,進而會導致效率值的偏差。
對調整后的效率均值進行折線圖繪制,如圖2所示。可以看出:調整后綜合效率和純技術效率具有相似的變化趨勢,在評價時段內均遵循先升高、再降低、再升高的趨勢;綜合效率與規模效率相比較而言,在2014—2016年變化趨勢相同,從數字上來看該評價時段內綜合效率的變化幅度大于規模變化,但是其均值小于規模效率均值與純技術效率均值。因此可以得出:上海市三甲醫院2014—2015年綜合效率變化主要取決于規模效率;2016—2017年主要由于純技術效率變化引起了綜合效率的變化;2015年和2016年綜合效率變化由純技術效率和規模效率變化共同作用。
與第一階段的結果對比來看,總體效率值均呈下降趨勢,其中綜合效率得分與純技術效率得分的均值均降低0.03,規模效率均值下降0.01。調整前后,2016年度醫院綜合效率均值下降最為明顯,說明外界因素在該評價時段內對醫院績效產生的影響最大,而該影響主要是由環境因素對純技術效率值的改變引起的。
通過第一、三階段存在的效率差值,可以發現外部因素對醫院效率存在較大影響。
3 研究結論與政策建議
3.1 研究結論
本研究利用三階段DEA與超效率SBM模型結合的方法,對2014—2017年上海市32家三甲醫院的數據進行實證研究,并得出以下結論:
(1)第一階段測算過程中,綜合醫院長海醫院、上海交通大學醫學院附屬第九人民醫院和專科醫院中的復旦大學附屬眼耳鼻喉科醫院的綜合效率值最高,在消除環境因素影響后,綜合績效和純技術效率均值仍處于較高的狀態,而長寧區光華中西醫結合醫院的純技術效率值在2014—2017年調整前后均處于第一的位置。
(2)利用超效率SBM模型進行分析可以更準確地得到投入方面的冗余值,從而在第二階段SFA回歸分析中對松弛變量進行分解,避免了傳統模型內相對有效決策單元無法進一步排序的缺陷,故本文選擇的超效率SBM模型是可行的。
(3)經過第二階段對投入因素消除環境變量影響的SFA模型調整后,上海三甲醫院在第一、三階段的績效得分存在差異,說明本文選取的環境變量等外界因素的確對醫院績效有較為明顯的影響,證明本文所應用的三階段DEA模型具有較強的實際意義,可以對外界環境因素對醫院效率得分帶來的具體影響方向進行分析,進而使用調整誤差后的投入數據對醫院進行績效評估。
(4)規模效率得分低是致使綜合效率得分低的主要原因。而且,不論調整前還是調整后,規模效率的得分都低于純技術效率,拉低了綜合效率的得分,說明滬上三甲醫院總體上存在規模不經濟。
(5)第三階段去除環境變量以后得到的綜合效率值與純技術效率值比第一階段的效率值有所降低,說明調整前的效率得分部分得益于較優的環境,且環境因素主要影響的是醫院的純技術效率得分。因此,可以認為因為被評價醫院處于人口較多的地區且聲譽較好,掩蓋了部分醫院內部管理不善和規模不經濟的問題。
(6)醫院已意識到上述問題的存在,開始重視內部管理,因此2017年度消除環境因素影響后的純技術效率有所提高。但醫院需進一步調整規模,優化投入結構,有效控制成本,健全完善制度,合理規劃流程,提高服務能力和效率。
3.2 政策建議
根據第三階段綜合效率值將上海市三甲醫院分為四類,具體數量見表4。
對于高效率的三甲醫院而言,遵循了低投入、高產出的原則,投入與產出之間的關系達到了相對最優。醫院要在相對有效的基礎上進一步提升管理水平,更加重視規模效益,在后續發展中強化內涵建設,避免過度擴張,使資源配置更加合理有效,實現醫院的高質量可持續發展。
管理績效較低醫院的投入產出間關系處于較低水平。這些醫院的高投入并沒有帶來相應的高產出,綜合效率低下。因此,醫院應當從規模效率角度入手,轉變固有的發展模式,不再過分依賴高投入,而是對資源配置的結構進行調整和優化,合理安排支出規模。從純技術效率角度入手,醫院一方面要提升專業技術水平,提供盡可能多的高附加值醫療服務,提高資源的利用效率,另一方面要完善制度、優化流程,提升管理的精細化程度,減少資源浪費。
具有較高或中等效率的醫院往往是部門項目的投入產出相對較高或較低,導致了醫院綜合績效得分處于中等水平。對于這些醫院而言,需要根據自身的情況有針對性地做出改進。
參考文獻:
[1] SHERMAN H D. Hospital efficiency measurement and evaluation: empirical test of a new technique[J]. Medical Care, 1984, 22(10):922-938.
[2] 陳志興, 沈曉初, 王萍,等. 評價醫院經濟效益的力點[J]. 中華醫院管理, 1994, 10(12):710-713.
[3] 莊寧, 孟慶躍, 卞鷹,等. 利用DEA方法評價我國34家醫院的技術效率[J]. 中國衛生經濟, 2000, 9(19):49-51.
[4] HEYDARI M, GHASAB A A, ISFAHANI H M. Determining the technical efficiency of specialty ophthalmology hospital using SFA and DEA[J]. Health, 2014(6):803-808.
[5] VAN-INEVELD M, VAN-OOSTRUM J, VERMEULEN R. Productivity and quality of dutch hospitals during system reform[J]. Health Care Management Science, 2016(29):279-290.
[6] 龐慧敏. 基于數據包絡分析的22所大型綜合醫院效率研究[D]. 北京:北京協和醫學院, 2010.
[7] YANG J, ZENG W. The trade-offs between efficiency and quality in the hospital production: some evidence from shenzhen[J]. China Economic Review, 2014(31):166-184.
[8] CHARNES A, COOPER W W, RHODES E. Measuring the efficiency of decision making units[J]. European Journal of Operational Research, 1978, 2(6):429-444.
[9] FRIED H, LOVELL C, SCHMIDT S, et al. Accounting for environmental effects and statistical noise in data envelopment analysis[J]. Journal of Productivity Analysis, 2002(17):157-174.
[10] ANDERSEN P, PETERSEN N C. A procedure for ranking efficient units in data envelopment analysis[J]. Management Science, 1993, 39(10):1261-1264.
[11] TONE K. A slacks-based measure of efficiency in data envelopment analysis[J]. European journal of operational research, 2001, 130(3):498-509.
[12] TONE K. A slacks-based measure of super-efficiency in data envelopment analysis[J]. European Journal of Operational Research, 2002, 143(1):32-41.

