肝癌微波消融術后并發癥分析及護理
王桂琴, 陳玉華
(上海市閔行區腫瘤醫院 護理部, 上海, 200240)
原發性肝癌為常見的惡性腫瘤,傳統的治療手段包括手術切除、放療和化療。局部消融是治療肝癌的重要手段之一,隨著微創技術的進展,超聲引導下微波消融具有損傷小、操作簡單、安全可靠、療效確切、并發癥少等特點,已逐漸應用于臨床肝癌治療中,同時針對肝癌病灶微波消融治療術后并發癥的處理也越來越受到關注。對并發癥的識別,尤其是嚴重并發癥的早期識別和護理對確保治療效具有重要意義。本研究對129例肝癌患者183次微波消融治療術后并發癥進行回顧性分析,總結相關護理對策,現報告如下。
1 臨床資料
收集2009年1月—2015年12月醫院收治的行微波消融治療的肝癌患者的臨床資料。患者經穿刺活檢,組織病理證實病灶為肝癌,排除肝功能Child分級C級(Child-Pugh改良分級法)的患者。共收集129例患者,男69例,女60例;年齡29~85歲,平均(59.80±12.10)歲;原發性肝癌15例,轉移性肝癌114例。轉移性肝癌原發腫瘤分布:乳腺癌24例,大腸癌52個,胃癌6例,膽囊癌2例,胰腺癌6例,鼻咽癌3例,肺癌8例,肉瘤2例,食道癌4例,膽管癌1例,宮頸癌1例,輸尿管癌1例,喉癌1例,前列腺癌1例,縱隔精原細胞瘤1例,來源不明1例。
129例患者進行183次微波消融治療,治療366個病灶,平均每次微波治療2個病灶。366個病灶直徑0.5~13.2 cm,平均(2.74±1.90)cm。完全消融271個,完全消融率74.04%,不完全消融95個,不完全消融率,25.96%。
參照《肝癌局部消融治療規范的專家共識》[1]并發癥的分類與分級標準將術后并發癥進行分類。輕度并發癥包括:A級,無需治療而且無不良后果;B級,需少許治療但無不良后果(包括僅需觀察一夜的)。重度并發癥包括:C級,需要治療而且住院時間延長<2 d;D級:需要大量治療,提高護理等級,住院時間延長>2 d;E級:導致長久后遺癥的;F級:死亡。常見輕度并發癥有:疼痛、發熱、無癥狀胸腔積液等。重度并發癥有:出血、感染、皮膚燙傷、針道腫瘤種植、腸穿孔、膽道損傷、肝功能衰竭、死亡。
術后并發癥發生情況見表1。疼痛112次,其中67例無治療數天后緩解(A級),45例給予止疼藥治療后消失(B級);發熱13次,9次無治療后緩解(A級),2次給予治療后緩解(B級);2次體溫>39℃后證實形成肝膿腫,穿刺引流后治愈(D級);胸腔積液4次,無治療后自行吸收(A級);腹腔大出血1次,給予止血對癥治療后治愈但住院天數延遲(C級);皮膚損傷0次;針道種植:1次(E級);腸穿孔0次;膽道損傷1次,形成膽瘺,給予穿刺引流患者長期導管生存(E級);肝功能衰竭0例;死亡0例。并發癥發生率73.22%(134/183),其中輕度并發癥發生率約69.40%(127/183),重度并發癥發生率約3.83%(7/183)。
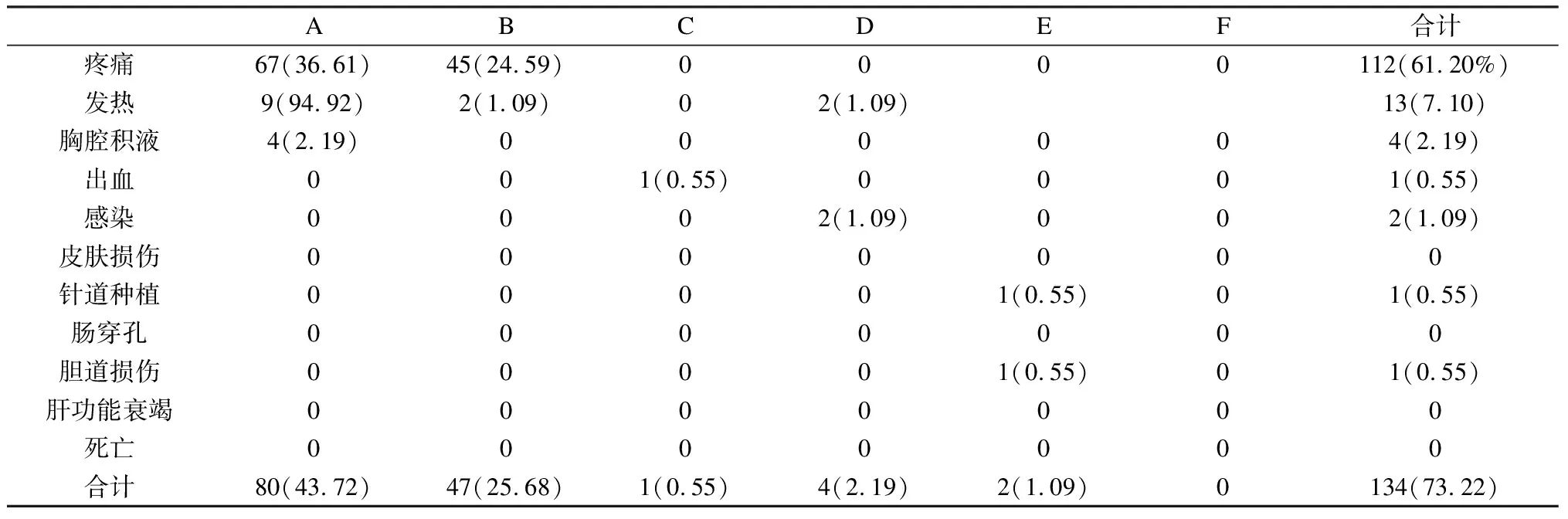
表1 129例183次微波消融并發癥分級及分布[n(%)]
2 護理
2.1 常規護理
術后患者絕對臥床24 h,3 d內不做劇烈活動。絕對禁食6 h,適當補液,清淡少量飲食1 d,如無明顯不適,再逐漸恢復正常飲食。嚴密監測體溫(T)、血壓、心率、呼吸、氧飽和度(SpO2),術后每30 min觀察1次,觀察4次,直至平穩,第2天晨再測1次。觀察穿刺點敷料有無滲血,穿刺點周圍有無血腫。遵醫囑使用止血藥、抗生素、保肝藥等。
2.2 并發癥護理
2.2.1 疼痛: 經肝癌微波術麻醉蘇醒后,大多數患者都有肝區疼痛,一般持續24 h,最長1周。密切觀察疼痛的部位、性質、強度和持續時間,以區別膽漏、臟器穿孔等嚴重并發癥。絕大多數患者為輕微疼痛無需用藥處理,疼痛無法忍受的患者,遵醫囑予以止痛治療。本組疼痛112次,其中輕度疼痛67例,無治療數天后緩解;中重度疼痛45例,給予止疼藥治療后消失。
2.2.2 發熱: 術后患者體溫<38.5 ℃,無需特殊處理;體溫≥38.5 ℃的患者,給予物理降溫或消炎痛栓直腸給藥。如體溫持續不退,超過39 ℃,應注意有無感染征象,檢查血常規,必要時遵醫囑給予抗生素等對癥治療。鼓勵患者多飲水,出汗較多時及時更換衣服和床單位,保持皮膚干燥,保證患者舒適。本組發熱13次,其中9次體溫<38.5 ℃,無治療1 d后體溫正常;2次體溫>38.5 ℃,給予抗生素治療3天后體溫正常;2次體溫>39℃,后證實形成肝膿腫,穿刺引流后治愈。
2.2.3 胸腔積液: 胸腔積液多為微波消融引起的反應性胸腔積液,一般經對癥保守治療約2周可自行吸收緩解。術后密切觀察患者呼吸、血氧飽和度、體溫、自覺癥狀和胸部體征變化情況。若術后出現胸悶、憋氣、呼吸困難,立即通知醫生,給予吸氧,取半臥位,必要時B超引導下行胸腔穿刺引流。本組胸腔積液4次,無治療后自行吸收。
2.2.4 出血: 腹腔內出血是微波消融術后的嚴重并發癥之一。出血量少時,可無明顯癥狀;出血量大時,常有腹脹、腹痛癥狀,嚴重時可出現煩躁、出冷汗、血壓下降及休克癥狀。術后密切觀察患者的病情及生命體征變化,如有異常,應立即通知醫生,遵醫囑予以補液、止血、輸血、抗休克等治療。本組腹腔大出血1次,給予止血、輸血對癥治療后治愈出院。
2.2.5 膽道損傷(膽漏): 如術后早期患者主訴右上腹疼痛,同時伴有發熱、右上腹壓痛等表現,可能是微波治療過程中因傷及腫瘤周圍膽管而發生膽漏。病灶靠近膽囊,微波損傷膽囊壁造成膽囊膽漏時,容易引起膽汁性腹膜炎,造成患者劇烈腹痛。因此微波術后要密切監測生命體征及腹部體征情況,并傾聽患者的主訴。本組膽道損傷1次,形成膽漏,給予穿刺引流患者長期帶管生存。密切觀察引流液的顏色、性質和量,患者出院,做好居家引流管護理的健康教育并隨訪。
3 討論
肝癌為我國常見惡性腫瘤之一,其發病率及病死率位于惡性腫瘤第3位[2],手術切除是治療肝癌的首選方法。但許多患者由于病灶大、靠近肝門或患者年齡、自身身體條件的限制而喪失手術機會,尤其是轉移性肝癌患者。而介入治療具有療效顯著、損傷小、可重復等優點,在肝癌的綜合治療中起到越來越重要作用。目前肝癌介入治療方法有局部消融和血管內介入[3-4]。局部消融的方法有射頻消融術、微波消融術、冷凍治療術、激光消融術、納米刀消融術[5-7]。微波消融具有消融范圍大,價格低的優點,在臨床逐漸廣泛應用。自1994年日本學者Seki等[8]首次報道開始利用微波經皮消融治療小肝癌以來,微波消融在我國臨床逐步開展,并取得良好療效。一項我國多中心的大樣本研究[9]顯示原發性肝癌患者微波消融術后的第1年、第3年、第5年的生存率分別為91%、72%、60%,取得與手術治療相當的療效。盡管微波治療肝癌已經取得了良好的臨床療效,但是治療后往往會出現一些并發癥或不良反應,部分嚴重并發癥甚至會危及患者的生命。文獻[9]顯示微波消融治療肝癌后的嚴重并發癥發生率約2.6%(30/1136),而本組嚴重并發癥發生率約為3.83%(7/183),兩者大致相當。
疼痛是最常見的術后并發癥。由于微波消融治療的原理是應用熱治療,使腫瘤組織發生凝固壞死從而達到治療的目的。同時為避免腫瘤的針道種植和出血,在拔針時都會邊退針邊對針道進行短時間的凝固,這就在治療的同時也導致了肝包膜灼傷,因而刺激引起疼痛。發生率約為61.20%(112/183),約占并發癥的83.58%(112/134),67例為輕度疼痛,未做特殊處理數天后完全緩解,另外45例給予止疼藥治療后緩解。雖然疼痛是微波消融術后常見反應,但必須了解微波術后疼痛的部位、性質、持續時間,并區分出是微波造成的疼痛還是癌癥患者原有的癌痛。
另一常見術后并發癥是發熱,發生率為7.10%(13/183),約占并發癥的9.70%(13/134)。這種發熱常由腫瘤消融壞死產生的吸收熱所致,一般體溫<38.5 ℃,無需特殊處理;體溫>38.5 ℃者,予以消炎痛栓納肛或物理降溫。本組183次微波術后僅13次發熱,其中9次體溫<38.5 ℃,未給予處理,1 d后體溫恢復正常;2次體溫>38.5 ℃,給予抗生素3 d治療后體溫恢復正常;2例體溫最高達40 ℃者,給予抗生素3 d后體溫未下降,考慮感染。其中1例腫塊直徑約13 cm,腫塊巨大進行減瘤治療,采用多針多點微波消融方案,消融功率70 W,總持續時間45 min,消融范圍大,出現液化壞死,形成無菌性肝膿腫。因此對于微波消融時間長,消融范圍大的患者,尤其是持續性發熱患者,應警惕有無膿腫形成。另1例患者存在膽管腸道吻合術手術史,微波術后形成肝膿腫,膿液穿刺培養顯示與膽腸吻合術后膽道逆行感染有關。既往有過胃腸道和膽道手術史、繼發性肝癌、較大腫瘤、位于空腔臟器附近以及腫瘤多發者更容易發生肝內感染。有報道[11]認為肝膿腫的發生與糖尿病、腫瘤體積大、腫瘤靠近膽道等因素有關。但膽腸吻合手術史是否與肝膿腫并發癥發生存在關聯,需含一定數量膽腸吻合病史患者的大樣本量觀察。
本組胸腔積液的發生率為2.19%(4/183),約占并發癥的2.99%(4/134)。張安云等[12]在對135例微波消融患者術后并發癥的統計中發現胸腔積液的發生率約為1.49%(2/135),與本研究結果基本一致。本組胸腔積液出現的原因可能與消融病灶部位和進針點選擇有關。4例出現胸腔積液患者中有3例病灶位于右上腹近膈頂處,微波消融形成膈肌的損傷造成反應性胸腔積液,后期采用膈下人工腹水的方式建立液體隔離帶避免膈肌損傷。還有1例為穿刺進針點只能選擇右上腹膈肌上,造成膈肌的直接損傷出現胸腔積液。一般少量胸腔積液經對癥治療可自行吸收,大量胸腔積液可B超引導下行胸腔穿刺引流。
本組患者腹腔內出血的發生率為0.55%(1/183),占并發癥的0.75%(1/134),與文獻[8-9]報道結果基本一致。由于腹腔內出血是一種潛在的致命因素,患者可因術后嚴重出血致死亡。如果腹腔內出血出現在手術過程中,通過超聲可以及時發現。但術后需密切監測患者生命體征,才能及時發現。同時對于肝癌合并肝硬化、凝血機制較差、腫瘤位置表淺等易出血的高危人群,在微波治療過程中要格外警惕。本組出現1例術后大出血的患者,患者多個病灶靠近肝臟包膜同時病灶有偏小,為徹底消滅病灶消融時累積肝臟包膜。術后8 h見腹腔內大量出血,給予止血、輸血對癥治療后治愈。
本組膽道損傷的發生率為0.55%(1/183),占并發癥的0.75%(1/134)。本組針道種植的發生率為0.55%(1/183),占并發癥的0.75%(1/134)。膽道損傷和針道種植為后期并發癥,微波消融術后短期內多無法發現。本組1例膽道損傷出現在術后1月后,肝內微波區出現積液,患者出現低熱,穿刺出膽汁,置管引流后每天都有少量膽汁流出,患者長期帶管。1例皮下種植在微波術后3個月時,發現皮下結節,檢查提示針道種植。
綜上所述,微波治療肝癌已在臨床逐步廣泛應用,并取得良好的療效,具有損傷小、嚴重并發癥少、恢復快、可重復的特點。雖然微波治療嚴重并發癥發生率低,但也應提高警惕,做好術后的護理,減少并發癥的發生。密切觀察病情變化,及時發現嚴重并發癥,做到早發現、早治療,對于提高微波消融手術的成功率及患者的生存率等方面具有重要作用。同時本研究樣本量偏小,仍需大樣本、多中心觀察研究。

