伴有病理性骨折的股骨遠端惡性骨巨細胞瘤假體置換術并發癥多中心研究
周鈺珉 呂鴻偉 魏峰 耿磊 王臻 趙立明 葉招明 吳蘇稼 張國川 郭世炳 徐明
骨巨細胞瘤(giant cell tumor,GCT)是具有局部侵襲性的原發性髓內骨腫瘤[1],主要累積長骨間骺區,尤其是膝關節周圍,占全身各部位的66%[2],GCT首選治療手段為外科手術,單純刮除手術腫瘤常復發,若采用瘤段切除+腫瘤型人工關節置換進行保肢手術治療,雖治療徹底,但常會引起相應并發癥,如感染、周圍骨折、無菌性假體松動等,術后輔助治療的應用有助于減少并發癥的發生,保持高水平的肢體功能[3-4]。本研究回顧性分析GCT腫瘤切除+術后腫瘤型人工關節置換術,相關并發癥及治療方法報告如下。
1 資料與方法
1.1 一般資料 收集2002年1月至2015年5月西京醫院等7所醫院收治的80例股骨下端GCT患者。納入標準:Campanacci放射影像學分級Ⅲ級;刮除植骨后多次復發;有病理骨折伴或不伴有畸形;惡性程度高;患者要求并同意安裝假體。其中男42例,女38例,平均年齡(40.5±13.2)歲。
1.2 方法
1.2.1 手術治療 采用瘤段切除+腫瘤型人工關節置換進行保肢手術治療,手術部位:左股骨37例,右股骨43例;首發患者53例,復發患者27例,復發患者中18例首次行刮除植骨術,9例首次行刮除植骨+鋼板內固定術,5例第二次行刮除植骨+鋼板內固定術;無病理骨折患者39例,存在骨折但無移位35例,移位骨折6例;平均體積為(128.30±117.98)cm3。
1.2.2 術后康復 術后患者常規抗凝,術后1~3 d內,保持肢體的抬高,使用膝關節固定器,并保持制動,只允許肌肉進行等長收縮。術后3 d至第2周,開始承受重量,使用水泥假體固定關節,防止膝關節屈曲,同時加強肌肉的等長運動。術后2~6周,結合術后傷口的愈合程度,配合膝關節肢具,開始膝關節活動屈曲(一旦患者能用伸膝支具固定,就取掉膝關節的固定)。術后超過6周,開始積極的屈伸膝練習,增加肌肉力量。術后12周,開始蹲踞練習。
1.2.3 隨訪 術后隨訪,觀察術后并發癥的發生情況。回顧X射線肢體側位X線片和胸片,根據矢狀位X線攝影技術和關鍵點測量X線片相關參數;根據國際肌肉骨骼腫瘤學會(MSTS)評分系統對患者進行功能評分:下肢功能評分包括6個部分:肢體疼痛,自我感覺,功能活動,步行能力,支具使用和步態改變。24~30分為優,18~23分為良,12~17分為中,<12分為差。
1.2.4 統計學分析 應用SPSS 19.0統計軟件統計軟件進行數據分析。應用壽命表法(Life Tables)計算假體生存率,假體翻修或截肢定義為失敗事件。計數資料對比采用χ2檢驗,P<0.05表示差異具有統計學意義。
2 結果
2.1 GCT股骨遠端保肢術后并發癥 對42例男性和38例女性進行了為期20~168個月的隨訪。隨訪42例,失訪38例,其中18例出現假體松動(表1)。統計學分析:患者性別、年齡、職業、假體類型、截骨長度、有無病理骨折及正位股骨與假體力線偏倚角度對假體松動無明顯影響;力線偏倚角與假體松動的原因密切相關,其中發生松動的患者矢狀位片股骨與假體力線有明顯偏倚角度,平均(5.47±2.22)°。2例發生骨折,原因均是后期骨量減少導致。4例出現局部感染,感染的時間分別是2個月、3年、4年、8年,3例細菌培養結果均為陽性,3例進行了假體保留清創術治療,1例進行了二期翻修術。
2.2 假體生存時間 假體的3年存活率為90.5%,為38人。5年存活率為66.7%,為28人,中位存活時間為9.23年(圖1)。
2.3 患者術后膝關節功能MSTS評分占比 共隨訪患者27例,平均得分26.5分,最低分13分,此27例隨訪患者為術后1年肺轉移患者,其中24~30分19例,18~23分4例,12~17分4例,12分以下0例(表2)。
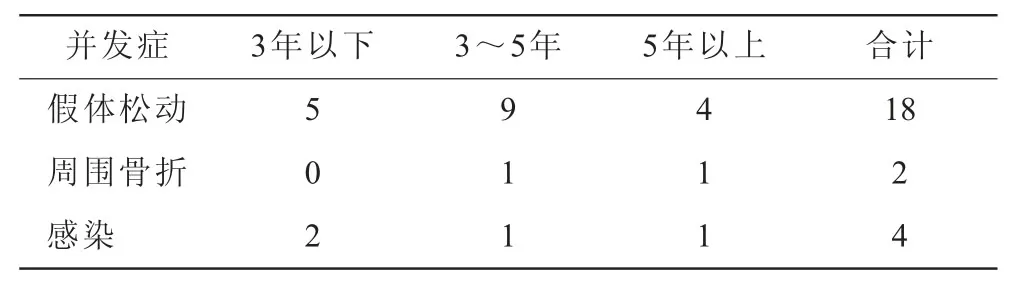
表1 GCT股骨遠端保肢術后并發癥(n)

表2 患者術后膝關節功能MSTS 評分占比

圖1 42例GTC患者假體生存時間
3 討論
3.1 GCT股骨遠端保肢術后并發癥分析 對于患者自身術后長期制動無法下床、老年患者長期使用糖皮質激素、不良的生活習慣(長期泡濃茶、抽煙、咖啡、甜食等)以及合并的某些內分泌疾病等[5],這些患者都會出現嚴重的骨質疏松。研究發現若患者術前骨質疏松嚴重,則又是GCT瘤段切除+腫瘤型人工關節置換術的相對禁忌證[6-7]。本研究中骨折2例,在骨折后進行相關骨密度測量,X線隨訪,鈣磷代謝等相關數據的監測,均提示患者存在骨量明顯減少,所以對于這種假體周圍性骨折的預防,改善骨密度減少和骨量流失尤為關鍵。本研究中,對存在骨質疏松的患者常規口服鈣劑、阿侖膦酸鈉等二磷酸鹽類藥物,并早期開展了系統的康復鍛煉,結果表明,后期恢復情況良好,縮短了平均住院天數。除此之外,我們認為臨床醫師需根據每位患者的不同情況及時合理的更改康復訓練計劃。同時國外有研究表明[8-9],疼痛是人工關節置換后假體無菌性松動首先的表現,醫生可以通過仔細的檢查加以判斷假體是否松動。故此我們推斷,在膝關節人工關節置換術后,疼痛腫脹與術后康復存在關聯,間接影響了后期的骨質質量等。另一方面,我們認為骨質質量、骨密度等的降低還會增加患者一定部位的疼痛及不適感(如麻木、感覺異常),進而影響到了康復的進程,形成一個惡性循環。因此對于這類患者制定一個標準化的康復方案十分重要。
人工關節置換術后最嚴重的并發癥之一是假體周圍感染,腫瘤型膝關節假體周圍10%感染發生率明顯高于普通膝關節置換術感染率1.1%~4.6%[10-11],其可能與手術時間更長、瘤體切除時軟組織切除范圍廣、創面大有關。相關研究報道,保肢術后感染危險因素包括免疫抑制、糖尿病、營養不良、肥胖、吸煙、手術時間超過2.5 h、尿路感染等[12],而Luis Pulido[13]等研究顯示感染最常見的病原體是金黃色葡萄球菌和表皮葡萄球菌,約65%(41/63)的感染發生在術后1年內。本研究中,感染發病時間分別是2個月、3年、4年、8年,50%發生在3年后的延遲深部感染,我們發現發生感染的患者術后早期康復均依從性差,如過早棄拐負重,理療配合欠佳等。術后感染治療目的是清除感染,最大可能恢復關節功能。常用方法包括抗生素應用;徹底清創,保留假體;清創,一期或二期假體再置換等,其中二期翻修術是假體感染治療的最有效手段[14]。
3.2 局限性 本研究隨訪時間為20~168個月,樣本丟失量過多,數據來自多中心的匯總,導致許多數據的欠缺和差異性,有待進一步彌補;雖然本文對于并發癥進行了相關治療討論,引入了康復理念,但是缺乏個體化的參考方案,需要在后期臨床不斷彌補。

