椎體成形術聯合后支脈沖射頻治療椎體壓縮骨折疼痛的療效
錢 濤 趙忠民△ 陶 亮 金相杰 王曉章
(1泰州市人民醫院疼痛科,江蘇 225300;2吉林大學附屬吉林醫院疼痛科,吉林 132011)
隨著社會的發展,人口老齡化趨勢明顯,骨骼疾病已成為影響我國中老年人生活及生存的主要疾病,其中骨質疏松引起的胸椎、腰椎椎體屈曲型壓縮骨折最為常見[1]。隨著醫學的發展,椎體成形術成為治療椎體壓縮性骨折疼痛的主要治療手段[2]。但有部分病人椎體成形術后仍有劇烈的疼痛,對生活影響很大,應用脊神經后支射頻對此類疼痛進行治療[3],取得了良好的效果。但這兩種治療方法多單獨應用。由于此類病人普遍年齡較大,進行兩次手術治療,對病人身體和心理影響較大。脊神經后支脈沖射頻是疼痛微創介入治療的一項重要技術[4],操作簡單,對病人影響小。所以我們在行椎體成形術的同時進行脊神經后支脈沖射頻,一次性進行兩種手術,在手術時間延長很少的情況下,恢復椎體的解剖學異常。重建脊柱穩定的同時進行神經射頻解決疼痛,臨床尚未見報道。本研究采用兩種方法治療椎體壓縮性骨折76例,旨在評價椎體成形術聯合脊神經后支脈沖射頻治療椎體壓縮骨折的臨床療效。
方 法
1.一般資料
本研究經本院倫理委員會批準后,經病人同意并簽署知情同意書后實施入組。選擇2015年3月至2017年3月收治的新鮮骨質疏松性椎體壓縮骨折病人76例,76例病人經信封法隨機分為椎體成形術聯合脊神經后支射頻治療椎體壓縮骨折病人38例(治療組B組)和椎體成形術38例(對照組A組)。性別:男17例,女61例;年齡57~87歲,平均72.6歲。兩組病人在性別、年齡、骨密度T值等一般臨床資料進行統計學處理無顯著性差異(P> 0.05)。
入選標準:明顯腰痛癥狀,經MRI檢查明確為單節段新鮮壓縮骨折,無脊髓及神經壓迫癥狀,椎體前緣壓縮程度≤50%并且骨折椎體的椎弓根及椎體后壁完整,椎管內脊髓或馬尾神經未受明顯壓迫,雙下肢無神經癥狀,全身情況可,無嚴重心腦血管疾病。查骨密度T值-3.6 (-2.7~5.1)符合世界衛生組織骨質疏松診斷標準。
2.方法
(1)對照組(A組):兩組均采用抗骨質疏松治療,術后輔助外固定。病人采取俯臥位于DSA手術臺上,行透視定位,在透視下確認椎弓根位置,并確認穿刺點,使用1%的利多卡因進行局部麻醉,將穿刺針經椎弓根進入病椎,針尖到達病人椎體前1/3處并針尖位于椎弓根和棘突中線之間。在注射骨水泥之前,經穿刺針注入5~10 ml顯影劑,行椎體內造影,了解椎體的完整性和椎體靜脈叢情況,估計骨水泥外滲的可能性,以便及時調整針尖的位置從而避免或減少骨水泥外滲和靜脈栓塞;首先將聚甲基丙烯酸甲酯(polymethyl methacrylate, PMMA)骨水泥準備好,待PMMA配制后在黏滯度增加呈糊狀時加入到10 ml加壓注射器內,經穿刺針緩慢注入椎體內,并觀察骨水泥情況,直至骨水泥接近椎體后緣。若在推注過程中出現椎體前緣及終板外滲或推注困難,可調節針頭方向繼續推注,若出現椎管內或血管滲漏,應立即停止注射。待骨水泥填充滿意并凝固后,便可拔出穿刺針。
(2)治療組(B組):椎體成形術聯合脊神經后支射頻[5]治療椎體壓縮骨折病人38例,在骨水泥填充滿意待凝固時,DSA設備引導下進行脊神經后支射頻定位。胸椎脊神經后支定位于椎體上關節突與橫突交界處,但應將DSA設備縱向成角,以使橫突與肋骨略分開。定位準確后局部麻醉、進針,使射頻針緊貼骨質滑過上關節突與橫突交界處停針,側位顯示針尖未達椎間孔,回抽無氣體、液體。腰椎脊神經后支定位于椎體橫突基底部處,DSA設備調整至上下關節涂位于椎體的上緣前后中點時,射頻針至橫突上緣與上關節突聯合處后調整針尖自橫突上緣滑過橫突后再進針2~3 mm,側位針尖位于椎間孔后下方,回抽無氣體、液體。穿刺成功后進行測試,50 Hz電壓0.5 V以下刺激時,能引出疼痛或異常感覺與術前一致;2 Hz電壓1 ~1.2 V刺激時能引發豎脊肌等肌肉跳動但無下肢肌肉顫動或放射痛,提示針尖位置位于脊神經后支附近,穿刺成功。參數設置為42~45°、兩個100 s的雙極脈沖射頻。每側包含患椎上下各一椎體的脊神經后支,由于DSA有定位記憶功能,6個點的位置可在椎體成形時進行預先標記及記錄,脈沖射頻時采用雙極射頻,這大大縮短了操作時間。
3.評價標準
疼痛評分采用疼痛數字評分法(numerical rating scale, NRS),是臨床上常用的評分方法,用數字式0~10代替文字來表示疼痛的程度。0 無痛,1~3 輕度疼痛(疼痛不影響睡眠),4~6 中度疼痛,7~9 重度疼痛(不能入睡或者睡眠中痛醒),10劇痛。分別于治療前,治療后1 d、3 d、7 d、15 d、30 d、90 d時評估病人活動時疼痛情況。日常行為采用Oswestry功能障礙指數量表(oswestry disability index, ODI)是由10個問題組成,我們選用了其中的8個指標作為評定項目,包括生活自理、提物、步行、坐位、站立、睡眠狀況、社會生活狀況、旅游狀況等8個方面的情況,每個問題6個選項,每個問題的最高得分為5分,選擇第一個選項得分為0分,依次選擇最后一個選項得分為5分,最終得分的記分方法是:實際得分/ 45(最高可能得分)×100%,如分數越高表明功能障礙越嚴重。
4.統計方法
數據采用SPSS 11.5統計軟件分析處理,計量資料是以均數±標準差(±SD)表示,組內比較用則采用t檢驗,治療前后的比較采用重復測量的方差分析,P< 0.05為差異具有統計學意義。
結 果
1.兩組一般資料對比
兩組病人的一般資料:性別、年齡、 病程、T值對比均無顯著差異(見表1)。
表1 一般資料對比(n = 38,±SD)

表1 一般資料對比(n = 38,±SD)
組別 性別(男/女) 年齡(歲) t 病程(天)A 8/30 72±14 -3.7±1.4 13±6 B 9/29 71±16 -3.6±1.4 12±7 P> 0.05 > 0.05 > 0.05 > 0.05
2.兩組治療前后不同時間點的NRS疼痛評分比較
兩組治療前,治療后1 d、3 d、7 d、15 d、30 d、90 d時評估病人活動時疼痛情況。NRS疼痛評分治療前兩組NRS評分無統計學意義,治療后B組的評分顯著低于A組(P< 0.05,見表2)。結果表明A組和B組治療后與治療前相比是否疼痛評分都有所降低,但治療組疼痛減輕更明顯。
表2 兩組不同時間點的NRS比較(n = 38,±SD)

表2 兩組不同時間點的NRS比較(n = 38,±SD)
組別 治療前 1 3 7 15 30 90 A 8.3±1.2 3.57±1.2 3.62±1.1 3.71±1.1 3.73±0.9 3.76±0.9 3.89±0.7 B 8.1±1.3 2.16±1.0 2.21±1.2 2.26±1.0 2.3±1.0 2.35±1.2 2.36±1.2 P> 0.05 < 0.05 < 0.05 < 0.05 < 0.05 < 0.05 < 0.05
3.兩組治療前后不同時間點的日常行為采用Oswestry功能障礙指數的比較
兩組治療前,治療后1 d、3 d、7 d、15 d、30 d、90 d時Oswestry功能障礙指數的比較。治療前,治療后90 d時Oswestry功能障礙指數兩組之間無統計學意義,治療后1 d、3 d、7 d、15 d、30 d時Oswestry功能障礙指數對比B組顯著低于A組(P<0.05,見表3)。
表3 兩組不同時間點的Oswestry功能障礙指數比較(n = 38,±SD)
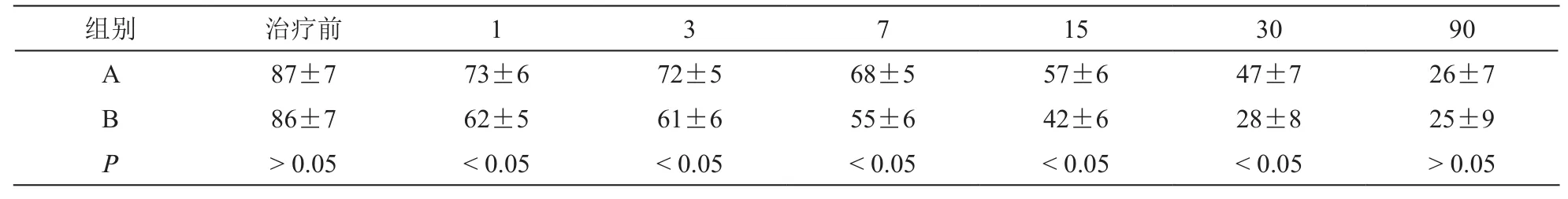
表3 兩組不同時間點的Oswestry功能障礙指數比較(n = 38,±SD)
組別 治療前 1 3 7 15 30 90 A 87±7 73±6 72±5 68±5 57±6 47±7 26±7 B 86±7 62±5 61±6 55±6 42±6 28±8 25±9 P> 0.05 < 0.05 < 0.05 < 0.05 < 0.05 < 0.05 > 0.05
4.B組手術時間較A組平均時間延長21min,住院天數基本相同。
討 論
骨質疏松癥是一種進行性的代謝性骨病,骨質疏松性骨折恢復慢,康復周期長。隨著社會老齡化,骨質疏松癥病人日益增多,輕微損傷即可造成椎體的壓縮性骨折,椎體成形術臨床開展廣泛,效果較確切[6]。但有一部分病人,椎體成形術后疼痛控制仍然不理想,究其疼痛原因,椎體的穩定是其中的一部分原因,其椎體壓縮骨折所致椎體附件異位比如由于椎間孔的變形導致神經根和竇椎神經受壓缺血[7],以及局部產生細胞因子及炎性介質等對及神經的刺激是其引起疼痛的常見原因[8]。脈沖射頻對神經的調控作用強大,而且對神經無如熱損傷無破壞性[9],具有安全、微創、有效的特點。脊神經后支由于解剖因素所致,是骨質疏松椎體壓縮性骨折引起疼痛的重要傳導途徑。所以,在椎體成形術的同時進行脊神經后支的脈沖射頻,對骨質疏松椎體壓縮性骨折的疼痛有很好的治療作用。本研究結果表明,椎體成形術聯合脊神經后支射頻組較單純椎體成形組在術后近期的疼痛控制(NRS疼痛評分比較)行為能力的改善(Oswestry功能障礙指數比較)等具有明顯優勢,手術時間僅延長20 min。
綜上所述,椎體成形術聯合脊神經后支脈沖射頻治療椎體壓縮骨折,在手術時間增加很短的情況下,達到了更好的疼痛控制,是一種簡單、安全、有效,值得推廣的方法。

