跨理論模型的行為干預對女性壓力性尿失禁患者的影響
張徑 田宇紅 彭朝勝 閆銀星
壓力性尿失禁(stress urinary incontinence,SUI)是指打噴嚏、咳嗽、大笑或運動等腹壓增高時出現不自主的尿液自尿道口漏出,是女性常見疾病,據報道國內女性SUI患病率約在16.0%~29.0%[1]。跨理論模型(transtheoretical model,TTM)是一種行為改變模式,個體的行為變化是一個連續的過程而非單一的事件,對所處不同階段的個體應采取不同的行為轉換策略,使行為干預更有效果[2]。對于輕中度女性SUI,盆底肌訓練(pelvic floor muscle training,PFMT)是國際尿控協會(International Continence Society,ICS)高度推薦的治療方法。本研究以輕中度SUI女性患者為研究對象,采用不同的行為干預方式,進行PFMT,觀察其臨床療效,以及治療前后自我效能的變化,現將結果報道如下。
對象與方法
一、對象
選取2016年5—11月份某三甲醫院體檢患者,自愿進行國際尿失禁咨詢委員會尿失禁問卷簡表(international consultation on incontinence questionnaire-short form,ICI-Q-SF)問卷調查[3],從中篩選女性尿失禁患者,經本院診斷為SUI者,進行1 h尿墊試驗,根據尿墊實驗結果,選取輕中度SUI患者50名。50名患者接受盆底肌鍛煉自我效能量表測試(Broome Pelvic Muscle Self-efficacy Scale, BPMSES),根據患者自愿原則,符合納入及排除標準,入選患者年齡32~56歲,平均(44.6±3.9)歲,按BPMSES得分按高低順序用1~50數字排序,按奇偶數分成兩組,排序號偶數組設為觀察組,排序號奇數組設為對照組,每組各25名患者。本研究通過該醫院醫學倫理委員會認可。
納入標準包括:(1)神志正常,能配合治療,自愿參加本研究;(2)符合中華泌尿外科學會2011版《女性壓力性尿失禁診斷治療指南》[4]SUI診斷標準,進行1h尿墊實驗,選取臨床癥狀分度為輕到中度者。排除標準包括:(1)合并嚴重疾病、精神疾病及不能配合治療者;(2)嚴重泌尿系感染者;(3)盆腔臟器脫垂者;(4)充盈性尿失禁、真性尿失禁、急迫性尿失禁、尿道憩室、尿漏者、重度SUI患者;(5)處于妊娠、哺乳期患者。
二、方法
1.樣本量計算:根據兩獨立樣本均數估算樣本量,利用統計學軟件,根據兩組漏尿量均數、兩組標準差、檢驗水準α=0.05,檢驗效能1-β=0.8,預設兩組樣本數量相等,計算出兩組最小樣本量均為21例,即最小總樣本量應≥42。
2.PFMT:在20世紀90年代中期由Kegel提出,也稱Kegel運動[5]。通過指導患者自行恥骨陰道肌和恥骨直腸肌收縮鍛煉,以達到增加盆底肌肉的強度、耐力和支持力的目的,對盆底疾病有治療和預防作用。
3.TTM:是一個有目的的行為改變模型,它把重點集中在行為改變方面的個體決策能力,在綜合多種理論的基礎上,形成的一個系統地研究個體行為改變的方法[6]。TTM的應用主要包括2個方面,一是改變人的不健康行為;二是幫助人們培養良好的、健康的行為[7]。有研究表明,使用TTM構架的健康教育已被證實更易促進患者行為改變[8]。
4.實施方法:對照組按目前臨床常規做法,對SUI患者進行宣教,行PFMT。進行PFMT的具體方法包括[9]訓練前排空膀胱,坐位、臥位、立位不限,呼吸保持深而緩,收縮肛門、再收縮尿道,持續5 s,松弛休息10 s,如此反復10 min。每天訓練3次。
觀察組采用以TTM模型為指導的健康教育[10],通過心理科咨詢,由接受過TTM模型培訓的3名護士與研究者共同實施。首先對患者進行評估,根據其所處行為階段確定干預內容、方案、干預次數及持續時間。包括(1)前意向階段。此階段患者屬于無動機群體,主要干預策略是幫助患者認識到自身存在的健康問題,鼓勵患者通過自身的行為改變會影響到預后,從而改變生活質量,了解患者行為未改變的原因。(2)意向階段。請患者回憶尿失禁漏尿時的不良體驗,請已經能較好堅持PFMT鍛煉的患者分享經驗,與患者在認知及情感上探討行為改變的益處,為其行為改變打基礎。(3)準備階段。與患者探討自我管理中可能遇到的困難,制定切實可行的目標,幫助患者掌握自我管理所需的技能,請患者隨時保持與課題小組的聯系,有問題及時溝通。(4)行動階段。首先肯定、鼓勵患者的行為改變,充分運用同伴幫助、電話咨詢等正性強化、營造氛圍的手段幫助患者進行行為改變,例如建議患者設置鬧鈴提醒每日鍛煉。(5)保持階段。此階段主要是防止患者因環境變化、自我效能不足而放棄已養成的健康行為,所采取的手段主要是加強隨訪管理。
4.評價標準:于方案實施前及實施后6個月由研究小組成員測評以下項目。(1)主觀療效評定[11]。治愈為主觀感覺無漏尿,尿墊試驗陰性;改善為漏尿次數明顯減少,治愈和改善合并為有效,無效為尿失禁無好轉。(2)1 h尿墊試驗。患者佩戴已稱重的尿墊,飲水500 ml后慢跑、爬樓梯等,1 h后稱重尿墊。1 h結束時患者尿墊稱重,國際尿控協會[12]建議按漏尿量分為①漏尿量>1 g為陽性;②1 g<漏尿量<2 g為輕度漏尿;③2 g≤漏尿量≤10 g為中度漏尿;④漏尿量>10 g為重度漏尿。(3)BPMESE中文量表。用于評估尿失禁患者盆底肌鍛煉依從性,該量表[13]有預期自我效能(14個條目)和預期結果(9個條目)2個維度,每個條目為0~10分,總分越高,自我效能水平越高。
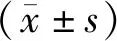
結 果
方案實施后,根據評價標準,治愈和改善合并為有效,對照組有效率為68.0%,觀察組有效率為92.0%,兩組差異有統計學意義,見表1。
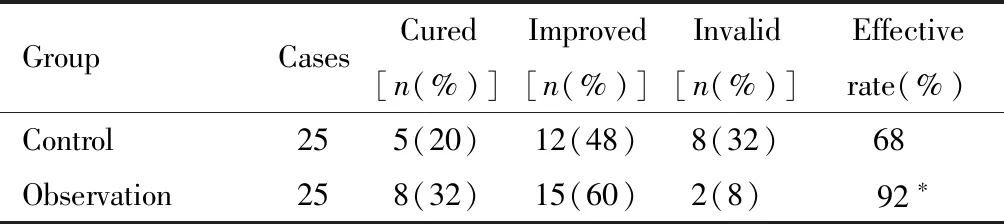
表1 方案實施后療效隨訪結果
Note:Compared with the Matched group,*P<0.05
實施方案前,兩組在1 h漏尿量和BPMSES得分差異均無統計學意義;方案實施后,兩組1 h漏尿量和BPMSES得分均較實施前有所改善,與對照組比較,方案實施后觀察組1小時尿墊試驗漏尿量和BPMSES得分差異均有統計學意義。見表2。
討 論
女性因為特殊的解剖結構、生育和肥胖等多方面原因使得其SUI的發病率較高,SUI不僅嚴重影響患者的生活質量和身心健康,也給社會醫療體系帶來更大壓力。美國醫師學會(The American College of Physicians,ACP)[14]認為PFMT是女性SUI的一線治療方案,且為高度推薦,并且反對對SUI患者進行系統的藥物治療。有研究[15]認為,在專業人員指導下的PFMT,能取得更好的療效。本研究中經過PFMT兩組患者在漏尿實驗和自我效能評分上均有改善,也進一步印證了這一方案。
有研究[16]認為患者的訓練動機及依從性對結果有著較大的影響。2011年國際尿控協會國家科學研討會[17]提出,臨床工作者應采取有效的管理措施,提高SUI患者PFMT依從性。因此,如何提高患者訓練的依從性尤為重要。TTM作為一種有目的行為改變模型,可以有效改變人的不健康行為,幫助人們培養良好的、健康的習慣,提高患者的治療依從性,從而改善行為干預的效果。TTM應用廣泛,在體育運動訓練改善及飲食結構調整等多方面都有積極作用,醫學方面,TTM已被證實在糖尿病[18]、高血壓[19]及高尿酸血癥[20]等患者群體的行為干預中取得了較好的效果。李霞等[21]對40位社區老年尿失禁患者進行TTM為指導的健康教育干預,結果顯示該模型能夠有效提高社區老年SUI患者的行為療法依從性,改善SUI癥狀。遺憾的是,作者并未對患者的SUI的分類進行說明,而是籠統診斷“SUI”,使試驗存在潛在的偏倚。目前為止,TTM對SUI患者的行為干預效果尚無明確研究結果。本研究是集中于輕中度SUI患者的研究,并在評分排序后按照奇偶數進行隨機分組,且對兩組患者的相關數據進行了可比性研究,盡量減少試驗偏倚。本研究結果證實,TTM對于輕中度SUI患者的行為干預療法具有明確的改善作用。
TTM應用于SUI的患者,能夠有效改善患者行為干預的依從性,提高治療效果,有效改善患者癥狀,不失為一種較好的干預方法,值得在臨床上推廣使用。

表2 方案實施前后1 h尿墊試驗及盆底肌鍛煉自我效能(BPMSES)結果分析
Note:Compared with the Matched group,*P<0.05; Compared with before the implementation of the scheme,△P<0.05

