家庭醫生簽約及社區首診與居民醫療費用的關系
王良晨 趙新平 蔡敏 張耀光
1 復旦大學公共衛生學院,國家衛生健康委員會衛生技術評估重點實驗室(復旦大學),健康風險預警治理協同創新中心,上海,200032;2 國家衛生健康委員會衛生信息中心,北京,100044
2012-2016年,我國衛生支出年均增速達12.11%[1],遠超過美國、英國等發達國家過去20年以來5%左右的衛生支出年增長率。在此期間,我國個人衛生支出的年平均增幅為11.06%,而美國醫療保險和醫療補助服務中心(CMS)的《2017-2026年國家衛生支出預測報告》顯示,未來10年美國個人醫療衛生支出預計平均增長率為5.5%。家庭醫生制度在新一輪醫改中被賦予了重要地位,是新形勢下更好地維護人民群眾健康,推動有序診療格局形成的重要抓手,并在醫療費用控制方面發揮作用[2]。本研究從居民的醫療費用著手,比較居民不同簽約狀態、不同機構首診的自付和年醫療費用,探討家庭醫生簽約及社區首診與醫療費用的關系,為完善和推進家庭醫生制度提供建議。
1 資料來源與方法
1.1 研究對象
研究數據來源于國家衛計委2017年7月開展的衛生服務利用行為監測調查,個案數據采用全國衛生服務調查的抽樣框架,進行多階段隨機抽樣。①從監測點四川、湖北、江蘇、廣東4省各抽取1個地級市的區和1個縣(或縣級市),平均每個區(縣)擬抽取200戶家庭。②根據居民比例進行概率比例規模(PPS)抽樣,從每個區(縣)抽取2個街道(鄉鎮),每個街道(鄉鎮)隨機抽取2個村(居委會)。③采用簡單隨機抽樣法,在每個村抽取 50個家庭進行入戶調查。共調查居民5224人,提取監測周期(1個月)內患病就診的居民746人作為對象進行問卷調查。
1.2 研究方法
在受訪者知情同意的原則下,派遣經統一培訓的調查員入戶進行調查,調查內容參照第五次全國衛生服務調查家庭健康詢問調查表擬定,其中與本研究相關的內容包括人口社會學特征、簽約狀況和首診機構等。居民醫療費用支出包括年人均費用和監測期內居民首診自付費用。
1.3 統計學方法
使用SAS 9.3進行數據清洗、處理和統計分析,對醫療費用的描述采用均值加減標準差及中位數和四分位數,對構成比之間的差異比較選擇行乘列表的卡方檢驗,以P<0.05為差異有統計學意義;對多個本均數的比較采用Kruskal-Wallis秩和檢驗進行,以P<0.05為差異有統計學意義;針對不同組別之間的差異采用兩兩比較的Bonferroni法進行,以P<0.0167為差異有統計學意義。
2 結果
2.1 調查對象人口社會學狀況
接受調查的746名居民中,59.52%為女性,40.48%為男性;45歲以上的居民占65.28%,44歲以下的居民占34.72%;70%以上居民為在婚狀態,高中及以上學歷者不足25%,在業和非在業居民的比例基本持平,擁有醫保的居民比例在99%以上;從家庭醫生簽約狀況看,簽約比例為48%,未簽約比例為32%,另有20%的居民不知道是否簽約;從居民首診機構上看,67.96%的居民選擇社區首診,而選擇二、三級醫院首診的居民比例僅為30.29%。
2.2 調查對象的患病和就診情況
基層已覆蓋病種指被調查居民在監測期內發病的,屬于《鄉鎮衛生院醫和社區衛生服務中心服務能力標準》中醫療服務推薦病種的疾病類型。結果顯示,93.03%的居民患病類型為基層已覆蓋,而基層未覆蓋的病種比例為6.97%。其中上呼吸道感染是占比最高的單一病種,比例為26.41%。見表1。
通過對居民簽約狀況和首診機構級別數據進行分析發現,選擇不同級別機構首診居民在簽約狀況上的差異具有統計學意義(P< 0.05)。具體來看,選擇社區衛生服務機構首診的居民中,超過一半是簽約居民,而未簽約居民的比例僅為1/4左右,剩下約兩成居民不清楚自己是否簽約;選擇二、三級醫院首診的居民中,未簽約居民比例為43.56%,高于簽約居民的38.67%。見表2。
2.3 不同簽約狀況居民的醫療費用狀況
不同簽約狀況居民在首診自付費用上的差異具有統計學意義(P<0.05),但在年醫療費用上的差異并不具有統計學意義(P>0.05);進一步通過兩兩比較發現,無論是首診自付費用還是年醫療費用,簽約與未簽約居民的差異均無統計學意義(P>0.05)。見表3。
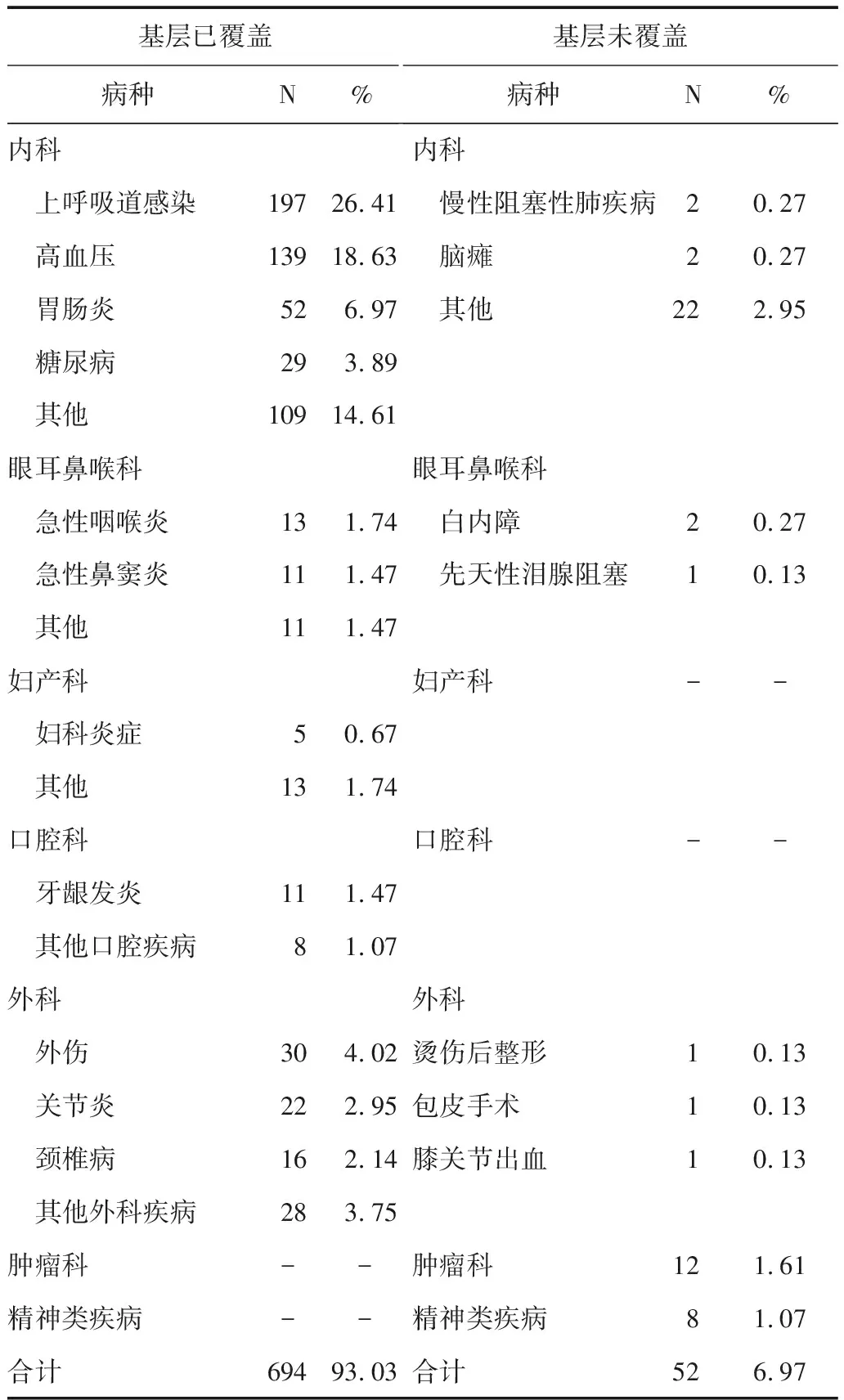
表1 患病種類和基層覆蓋情況
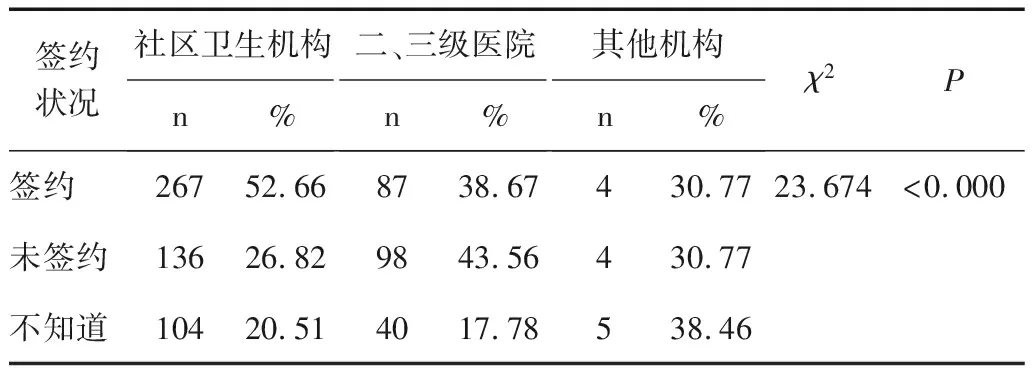
表2 不同簽約狀況居民的首診機構
2.4 不同等級醫療機構首診居民的醫療費用狀況
選擇不同等級機構首診的居民,在首診自付費用和年醫療費用上的差異均有統計學意義(P<0.05);進一步通過兩兩比較發現,首診自付費用在社區和二、三級醫院之間,社區和其他機構之間的差異均具有統計學意義(P<0.05),其中選擇二、三級醫院首診的居民,其首診自付費用是選擇在社區就醫居民的4倍以上;年醫療費用在社區和二、三級醫院之間的差異同樣具有統計學意義(P<0.05),并且選擇二、三級醫院首診的居民,其年醫療費用是選擇在社區就醫居民的2倍左右。見表4。
2.5 不同簽約狀態下居民在不同等級醫療機構首診的費用差異
簽約居民選擇不同等級醫療機構首診所產生的自付費用差異具有統計學意義(P< 0.05),社區首診的費用是二、三級醫院的1/5左右;年醫療費用在不同級別首診機構之間的差異不具有統計學意義(P> 0.05),但從數值上來看,二、三級醫院的費用是社區的兩倍以上。未簽約居民選擇不同等級醫療機構首診所產生的自付費用差異具有統計學意義(P< 0.05),其中,社區首診的費用不到二、三級醫院的1/3;年醫療費用在不同級別醫療機構首診的差異無統計學意義 (P> 0.05)。不知是否簽約的居民,選擇不同等級醫療機構首診所產生的自付費用差異具有統計學意義(P< 0.05),其中,社區首診的費用不到二、三級醫院的1/4;年醫療費用在不同級別醫療機構首診中的差異雖無統計學意義(P> 0.05),但從數值上來看,二、三級醫院是社區的2.5倍左右。見表5。
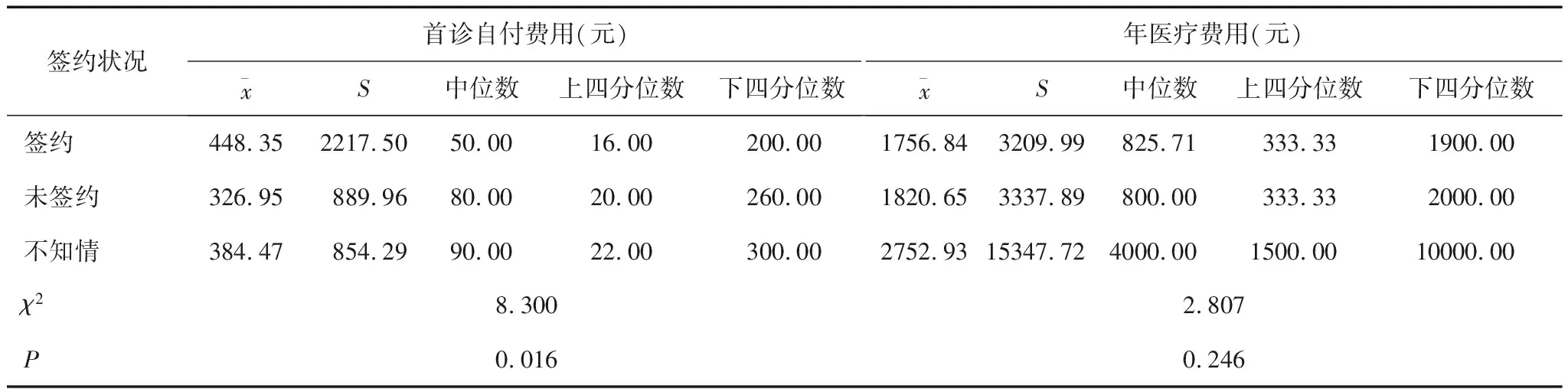
表3 不同簽約狀況居民的醫療費用支出狀況
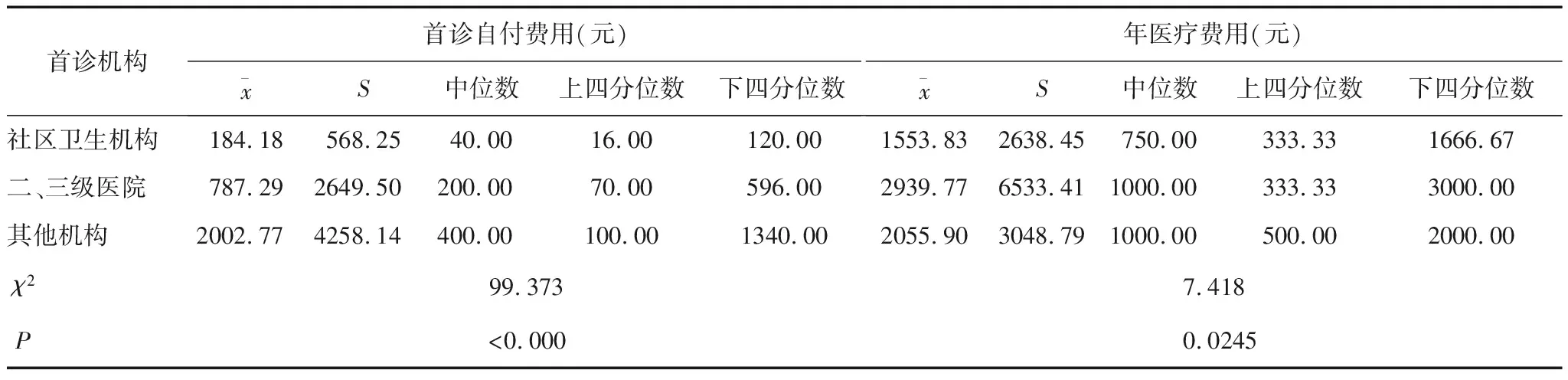
表4 不同等級機構首診的居民醫療費用情況
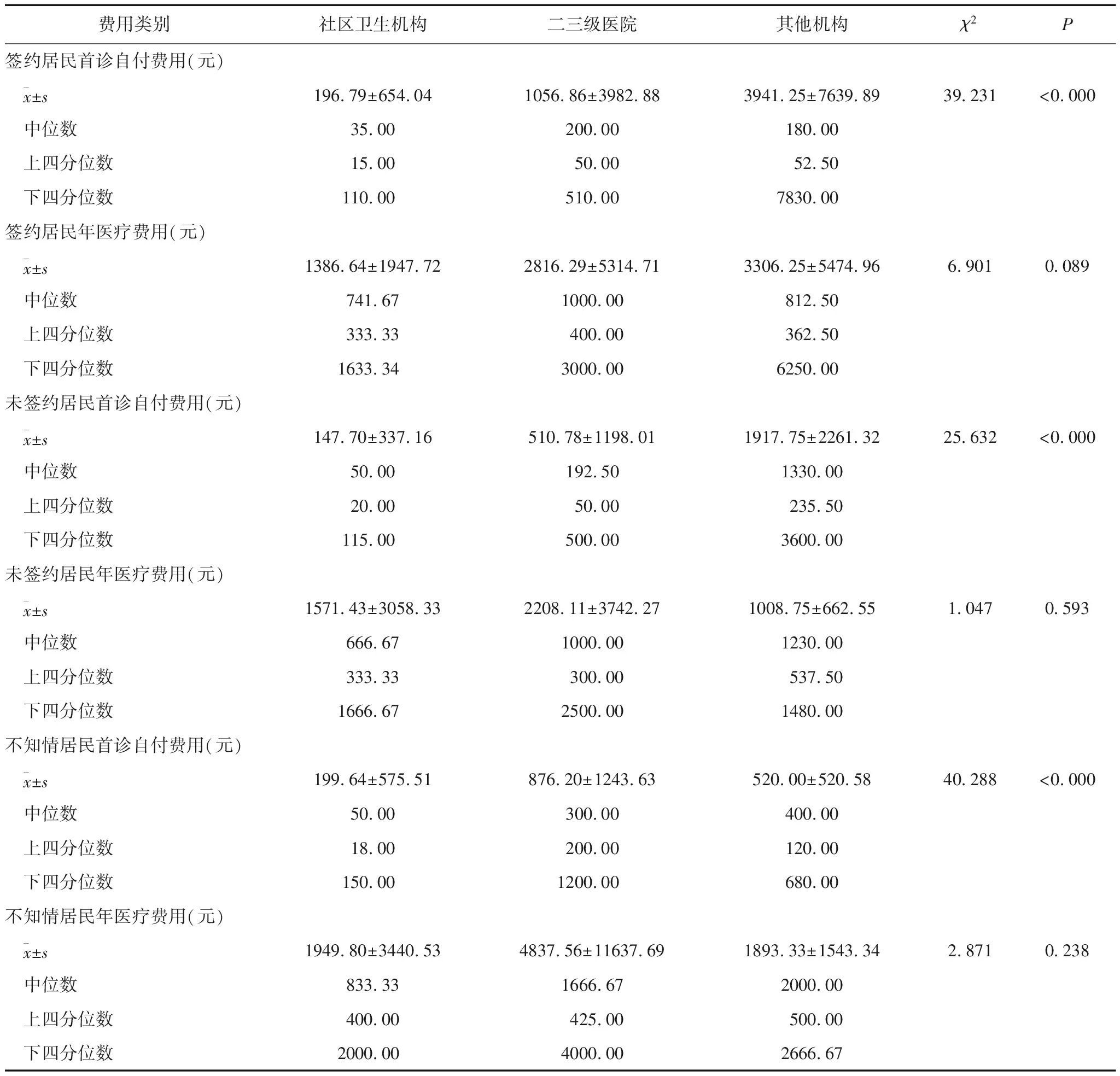
表5 不同簽約狀態居民在不同等級醫療機構首診產生醫療費用的差異情況
3 討論
3.1 居民簽約狀況與醫療費用的關系并不明顯
研究發現,簽約和未簽約居民在首診自付醫院費用和年醫療費用上的差異無統計學意義(P>0.05),即居民的簽約狀況與醫療費用支出無直接相關性。究其根源,在政策認知-實施簽約-有序診療-結局變量產生這一鏈條中,簽約是有序診療的前置變量,而醫療費用是結局變量之一,簽約與否并不會直接導致醫療費用的變動,這一結論與蘆煒、黃蛟靈等的結論一致[3-4]。另一方面,推動居民與家庭醫生簽約的直接目的是形成社區首診、雙向轉診的有序診療體系,其中社區首診是基礎性和關鍵性的一步。選擇社區首診的受訪居民中,簽約率遠高于未簽約率,這表明,在家庭醫生簽約制度的引導下,居民的就診行為正在發生改變,有序診療格局逐漸形成,這也符合家庭醫生制度的初衷。
3.2 推行社區首診是降低居民醫療費用支出的有效措施
2018年9月21日,國家衛健委發布《鄉鎮衛生院服務能力標準》和《社區衛生服務中心服務能力標準》,兩個標準涵蓋了本次調查中90%以上居民所患的病種,且超過75%的患病居民自感病情較輕。在病種和病情相似的情況下,居民在二、三級醫院的首診自付費用和年醫療費用分別為社區的4倍和2倍左右,可見,首診機構的選擇與居民醫療費用的高低關系密切。具體來看,居民在對常見病、多發病認知不清、盲目追求二、三級醫院的高醫療水平,對基層衛生服務機構能力不了解、不信任是醫療費用居高不下的重要原因[5-6]。因此,利用家庭醫生簽約制度這一有效手段來引導居民社區首診,把常見病、多發病患者留在基層,不僅可以分流大醫院的患者數量,減輕醫務人員的壓力,還可以降低居民的醫療費用支出,減輕個人和醫保基金的支付壓力,進而解決居民“看病貴,看病難”的問題。
3.3 簽約服務是手段,有序診療是目的,降低費用是結果
實現有序診療有賴于推行高質量的簽約服務,而高質量的簽約服務體現在兩個方面:第一,供方服務的高質量性;第二,居民對家庭醫生服務的充分認知、信任并執行契約內容。一方面,過于關注簽約率,而忽略提供真正有價值的簽約服務是導致居民下沉就醫不力的重要原因[7];另一方面,缺乏有效的宣傳手段和規范統一的就醫流程,使居民對家庭醫生簽約服務的認知度不高。簽而不約、約而不診的現象廣泛存在[8-10],不僅使家庭醫生工作效率大打折扣,更是違背了家庭醫生簽約服務制度的初衷。結果顯示,20%的居民不知道自己是否簽約,說明居民對家庭醫生簽約服務缺乏認知和信任。
醫療費用的降低是衛生服務改革的結局和產出之一,需要建立在深化居民認知、提升簽約質量、推進有序診療體系協調運行的基礎上。而目前,居民對家庭醫生認知度不高、信任缺乏,簽約服務尚未做實,轉診機制有待完善,以家庭醫生為抓手實現全民健康、降低醫療費用仍任重而道遠。
致謝:感謝國家衛健委衛生信息中心和各省國家居民衛生服務利用行為監測點工作人員對本次調查的支持。

