老年股骨頸骨折應用全髖和半髖關節置換術治療的效果研究
段長永
陵城區人民醫院骨二科,山東德州 253500
隨著社會老齡化現象的增加,股骨頸骨折的發病率呈逐年上升的趨勢發展[1]。因股骨頸骨折的治療難度較高,為了減少老年患者在內固定和保守治療中引發多種并發癥,臨床研究證實,人工髖關節置換的治療方案能有效改善老年患者的術后并發癥現象[2],減少老年患者長期臥床時間,使患者可以進行早期活動[3]。但是,在臨床治療方面使用全髖與半髖關節置換術的治療效果并不相同,該文通過選取2015年5月—2017年5月該科室收治的84例老年股骨頸骨折患者進行研究,分析兩種治療方式在老年股骨頸骨折中的應用效果,得出研究結論,現報道如下。
1 資料與方法
1.1 一般資料
選取該科室收治的84例老年股骨頸骨折患者數據資料,均分為兩組(n=42),將采用全髖關節置換術的老年患者分為A組,其中男18例,女24例,年齡6 4~76(64.4±3.3)歲;將采用半髖關節置換術的老年患者分為B組,其中男20例,女22例,年齡63~77(65.5±5.2)歲。該項研究經醫院倫理委員會批準,患者均簽署知情同意書。兩組患者一般資料對比差異無統計學意義(P>0.05),可對比。
1.2 治療方法
圍手術期:AB兩組患者在控制血壓水平方面,使用的降壓藥物相同;觀察患者是否存在局部感染,并及時治療;手術準備期間,疏導患者負面情緒,降低其焦慮感;兩組手術由同一主刀醫生擔任,兩組采用的髖關節人工假體為同一生物醫療器材公司提供。
A組:采用全髖關節置換術,根據患者的實際身體狀況,選擇全身或硬膜外兩種不同的麻醉方法。取側鍵臥位,保持患側肢體在上,從后外側做手術入路,切口至肌肉層,暴露出患者髖關節,保護好血管神經,取出關節囊。將股骨頭脫位取出,清理髖臼內部和邊緣組織,植入股骨柄假體及人工髖臼,復位髖關節,觀察其穩定性,檢查無脫位現象后,縫合手術切口。
B組:采用半髖關節置換術,手術過程參考A組,但是在人工關節植入過程中,不安裝髖臼,僅植入人工股骨柄假體。
術后處理:醫護人員結合患者機體對手術的接受程度,遵循醫囑,選擇性地對患者進行抗感染、抗深靜脈血栓的治療。醫護人員在患者術后3d后,可以協助患者適當進行恢復髖關節功能的鍛煉。
1.3 觀察指標
①術后6月、12月,對AB兩組患者的髖關節假體位置進行復查,通過影像學對比兩組的髖臼完好度、磨損率、髖臼增生、假體松動等情況。
②術后10個月,對比兩組患者的Harris(髖關節功能評分標準)評分,總分 100分,優良:>90分,較好:80~89 分,尚可:70~79 分,差:<70 分。
③自制手術各項指標記錄表,記錄AB兩組患者的手術時間、術中出血量、完全負重時間、并發癥等情況。
1.4 統計方法
通過SSPS 19.0統計學軟件對AB兩組84例實行髖關節置換術的患者數據進行分析處理,計量資料采用 t檢驗,以(±s)表示,計數資料[n(%)] 采用 χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術后影像學比較
髖關節置換術后6月、12月對AB兩組患者進行影像學復查:A組髖臼完好率為85.7%(36/42),磨損率為 7.1%(3/42),髖臼增生的發生率為 2.3%(1/42),假體松動4.8%(2/42);B組髖臼完好率為45.2%(19/42),磨損率為23.8%(11/42),髖臼增生的發生率為19.0%(8/42),假體松動 9.5%(4/42)。
A組的髖臼完好率明顯高于B組 (χ2=13.482 1,P=0.000),而髖臼磨損和增生的發生率A組明顯低于B 組(χ2=4.2,P=0.04;χ2=4.168,P=0.041),假體松動情況兩組比較差異無統計學意義(P=0.671)。
2.2 兩組患者隨訪情況
觀察兩組患者術后10個月的情況,兩組的Harris評分無明顯差異,情況對比差異無統計學意義(P>0.05),但綜合來看,A組的術后Harris評分要優于B組,見表1。
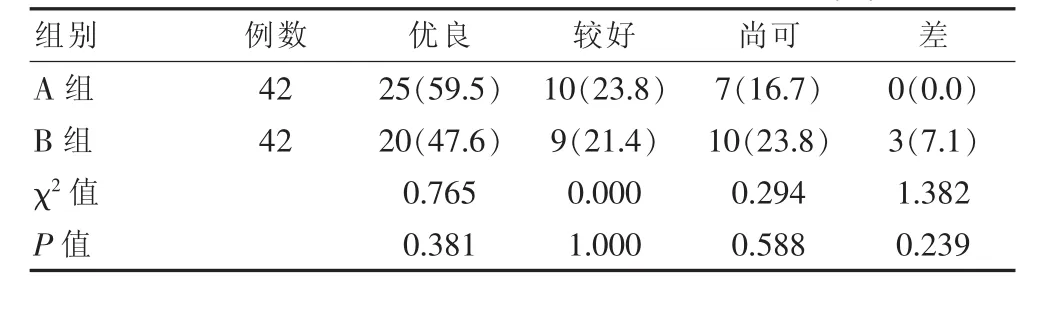
表1 兩組患者術后10個月Harris評分情況[n(%)]
2.3 兩組患者手術指標對比
行全髖關節置換手術的A組患者在手術時間、術中出血量中的指標均高于行半髖關節置換手術的B組患者,數據差異有統計學意義(P<0.05);在完全負重時間上,A組短于B組,并發癥發生率低于B組,數據對比均差異有統計學意義(P<0.05),見表2。
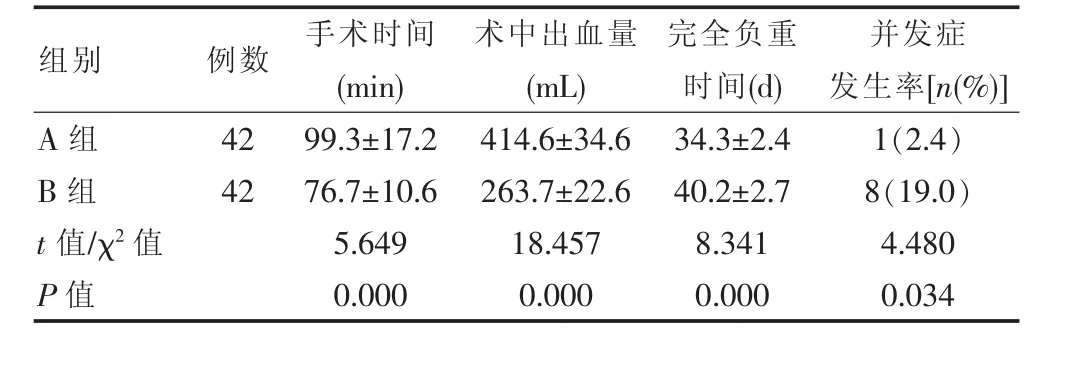
表2 兩組患者的手術指標對比
3 討論
由于老人骨強度下降,使股骨頸處于非常脆弱的狀態,平地摔倒、跌下床、突然扭轉下肢等外力,都可以導致老人出現股骨頸骨折現象[4]。股骨頸骨折屬于囊內骨折,其出血量不多,因肌肉層的包裹在人體表面不易看到腫脹,骨折發生后患者大多不能站立或靜坐,但有部分無移位骨折病例,患者在骨折后仍能走動[5],因此,在診斷時需要注意這部分患者,避免因粗心造成嚴重后果[6]。對股骨頸骨折的診斷和治療需要通過髖關節正側位的X線檢查為參考[7],通常采用的治療方法有保守治療和復位內固定等[8],但是這些治療方法在術后容易導致患者出現骨折不愈、股骨頭缺血性壞死、局部感染等并發癥[9]。人工髖關節置換術作為股骨頸骨折治療方式之一,合理應用于老人患者病例中,可以盡早實現完全負重能力、降低術后并發癥等[10] 。
經研究發現,對兩組患者行髖關節置換術后,A組的髖臼完好率(85.7%)高于B組(45.2%),髖臼磨損(7.1%)和增生(2.3%)的發生率低于B組(23.8%,19.0%),假體松動情況兩組比較差異無統計學意義(P=0.671),該研究結果與詹世安等人[10]的研究結果一致。在此人對46例股骨頸骨折患者的研究中,A組的髖臼完好率 (87.0%),磨損 (4.3%),髖臼增生(4.3%);B 組的髖臼完好率為(52.2%),磨損(17.4%),髖臼增生(17.4%),兩組髖臼完好、磨損、髖臼增生等情況對比,A組優于B組(P<0.05),假體松動對比差異無統計學意義(P>0.05)。術后10個月,對比兩組患者的Harris評分,結果差異無統計學意義 (P>0.05),但綜合來看,A組的Harris評分要優于B組。因隨訪時間和例數的不同,該研究結果與夏秀春[11]的研究結果具有一定差異。
通過研究髖關節置換術后6月、12月的兩組影像學復查情況,可以發現,A組的髖臼完好率為85.7%,B組的髖臼完好率為45.2%,結果對比表明,全髖關節置換術在老年脛骨股骨折患者中的應用效果要優于半髖關節置換術。術后10個月AB兩組的Harris評分無明顯差異,但通過逐項對比可以發現,A組的股骨頸骨折患者Harris評分要優于B組的老年患者,說明全髖關節置換術在實際使用中對人體的適應程度要優于半髖關節置換術,幫助患者盡快地適應正常生活。研究對比全髖與半髖關節置換的手術時間和術中出血量,可以得出結論,半髖關節置換術因手術難度低于全髖關節置換術、創傷面積小于全髖關節置換術,所以手術時間短于全髖關節置換術、術中出血量也少于全髖關節置換術,適用于身體條件較差的老年患者。在恢復完全負重時間和減少術后并發癥方面,全髖關節置換術在老年患者中的應用均優于半髖關節置換術,這說明全髖關節置換術中髖臼與假體的更能有效適應人體機能,有效降低髖關節的疼痛程度,較快恢復患者的完全負重能力。
綜上所述,半髖關節置換術在老年股骨頸骨折中的應用,其手術時間和術中出血量方面優于全髖關節置換術,但在實現完全負重和降低術后并發癥方面卻不及全髖關節置換術。通過術后6月、12月的復查情況來看,全髖關節置換術在髖臼完好率、磨損度、髖臼增生方面明顯優于半髖關節置換術。因此,根據股骨頸骨折老年患者的身體情況,可以優先選用全髖關節置換術進行手術治療。

