血型實驗室檢驗在臨床輸血質量控制及輸血安全中的作用
方 巍
南寧市橫縣婦幼保健院 廣西南寧 530300
輸血是指將血液通過靜脈輸注方式進行救治,尤其是在病情嚴重的患者中,能夠有效挽救其生命。近年來,隨著醫療技術的完善發展,輸血技術發生較大轉變,由既往的全血輸注轉變成成分血或者替補血輸注,受到臨床及患者的廣泛認可[1]。其中輸血并不是單一向患者機體中注入血源,而是通過血型實驗室展開相應的配比后才可輸注,因為直接抽取血源后配比錯誤的可能性較大,同時可能存在病菌,導致患者病情加重,直接影響其生命安全[2]。因此臨床為了保證輸血安全,應嚴格控制臨床輸血質量。我院對此展開研究,選擇我院2017年1月-2019年5月納入的158 例輸血患者作為研究對象,報告如下:
1 資料與方法
1.1 一般資料
選擇我院2017年1月-2019年5月納入的158 例輸血患者,遵照數字表法隨機分為兩組各79 例。研究組均為女性,年齡24-66 歲,平均年齡(31.69±1.47)歲;對照組均為女性,年齡25-65 歲,平均年齡(30.12±1.38)歲。兩組基本資料相比無差異(P>0.05)。
1.2 方法
研究組:采取血型實驗室檢驗,首先給予所有研究對象進行血液檢查,并檢測其準確的血型,分離血清后盡早檢查。選擇正反定型及相互驗證方式保證檢查的有效性。若患者存在血漿異常、蛋白質異常或者正反定型不合適等現象時,應重復實驗。其中應重點關注Rh 血型檢驗,由于其輸血過程中溶血發生率較高,因此針對存在輸血史或者妊娠史者應采取Rh 血型鑒定,最后遵照試劑操作標準進行。
對照組:采取常規輸血檢驗,嚴格遵照MGT 系統對血型進行交叉配血及鑒定,并將《全國臨床檢驗操作規程》[3]作為放散實驗的標準,處理細胞時選擇巴比妥緩沖液(12ml),與青霉素(80WU)進行稀釋,隨后增加血紅細胞(O 型,1ml),常溫條件下放置1h,選擇0.9%氯化鈉溶液清洗細胞,放在4℃條件下保存。
1.3 觀察指標
密切關注兩組輸血情況,記錄輸血道感染、職業暴露、交叉配血及輸血前后消毒等安全事故的發生率,同時觀察兩組交叉配血的合格率。
1.4 統計學處理
2 結果
2.1 比較兩組輸血安全事故的發生率
研究組輸血安全事故發生率5.06%,明顯低于對照組16.46%(P<0.05)。見表1。
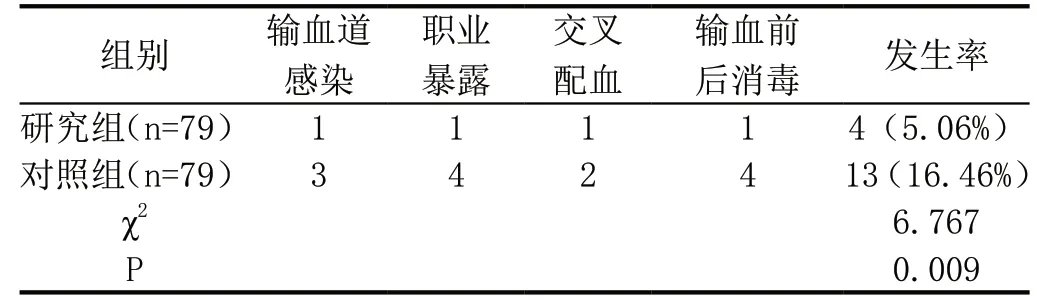
表1:比較兩組輸血安全事故的發生率[n(%)]
2.2 比較兩組交叉配血的合格率
研究組交叉配血的合格率94.94%,明顯高于對照組81.01%(P<0.05)。見表2。

表2:比較兩組交叉配血的合格率[n(%)]
3 討論
輸血屬于臨床上常見的急救與治療的方式之一,其過程較為復雜,稍有不慎可能直接影響輸血質量,同時增加患者輸血風險,受到醫療界重點關注。隨后臨床提出若能夠實施有效的交叉配血或者血型檢驗等,可明顯提升輸血的有效性及安全性[4-5]。因此為了保證輸血質量,相關工作人員應全面掌握供血人員的信息資料及血液狀況等,同時應及時給予血型鑒定,檢查無異常后才可遵照血型分類進行保存[6]。
研究表明,輸血過程中可能發生較多不良事故,例如細菌或者病毒感染,一旦患者輸注含有細菌或者病毒的血液后,可能造成不同程度的感染性疾病,不僅降低治療效果,嚴重者甚至危及生命安全[7]。隨后臨床提出,若能夠在控制臨床輸血質量中給予血型實驗室檢驗,可提升輸血安全性,保證患者交叉配血合格率[8]。本文對此展開研究,選擇我院2017年1月-2019年5月納入的158 例輸血患者作為研究對象,結果顯示:研究組輸血安全事故發生率5.06%,明顯低于對照組16.46%(P<0.05);研究組交叉配血的合格率94.94%,明顯高于對照組81.01%(P<0.05),提示研究組輸血安全事故的發生率較低,安全性高,保證患者輸血安全,同時提升交叉配血的合格率。輸血時應確定血球與血清的比例,若發現其病情特殊可通過紅細胞洗滌方式實施血型檢驗。為了保證檢驗結果的準確性,可給予正反定型操作,若發現正反定型不符、蛋白質或者血漿異常,應再次檢驗。另外檢驗過程中應確定操作順序與試劑的正確使用,從而進一步提升血型檢驗的準確性。而交叉配血是對血液中ABO 血型以外的血型不符的抗體進行清除,可保證輸血安全,防止血液受到病毒感染[9]。但本次研究中仍存在一定研究不足與局限性,如樣本選取存在一定局限性,雖然按相應的標準進行了篩選,但所選取的標本是否合理有待商榷。另外樣本選取例數較少,研究時間較短,臨床可進一步擴大研究對象人數,延長研究時間,從而提升研究結果的準確性。
綜上所述,血型實驗室檢驗運用于臨床輸血質量控制中具有重要意義,保證患者輸血安全,提升輸血質量水平,值得臨床推廣使用。

