盆底超聲對評價不同分娩方式盆底功能障礙的影響
賈忠桃,張曉新,吳鳳霞,劉惠英,段麗芬,單立萍,谷學影,曹雅靜
北京四季青醫院超聲科,北京 100089
女性盆底功能障礙性疾病(FPFD),主要由先天性及后天性兩大因素組成,其中盆底組織先天性薄弱為最常見的先天性原因[1],而老年性組織退化,盆底肌肉、筋膜、韌帶等組織因妊娠分娩等引起功能障礙甚至功能喪失則屬于分娩較為常見的相關并發癥[2]。大量研究證實[3-5],妊娠與分娩均為女性盆底功能障礙的獨立危險因素。因女性盆底功能障礙導致的壓力性尿失禁則為最常見的盆底功能障礙類型,其在整個孕期與產后均可發生。分娩后尤其是經陰道分娩后出現盆底功能障礙者,如早期未接受盆底康復,其出現遠期并發癥的幾率較大[6]。近年盆底超聲在女性盆底功能障礙性疾病的診治中起到重要作用,被認為是了解盆底結構與功能的首選檢查方法[7]。為更好的提高分娩方式對女性盆底功能的影響,該研究選擇2017年5月—2018年5月該院收治的住院分娩者80例,通過盆底超聲評估不同分娩方式對女性產后盆底功能的近期影響,現報道如下。
1 資料與方法
1.1 一般資料
選擇該院收治的住院分娩者80例,所有入組者均通過經會陰盆底超聲進行檢查與評定。所有入組者入組前均以超聲結合末次月經時間估計孕周,入組前與產婦本人及其家屬簽署入組同意書,并申報醫院倫理委員會批準。按照分娩方式不同分為兩組,經陰道分娩組,剖宮產組,各40例。經陰道分娩組:年齡20~39 歲,平均(28.9±1.4)歲,孕周 38~41 周,平均(39.6±0.4)周,新生兒體重 3 000~4 100 g,平均(3 450.0±50.0)g,剖宮產組:年齡 19~40 歲,平均(28.9±1.4)歲,孕周38~41周,平均 (39.6±0.4)周,新生兒體重3 000~4 100 g,平均(3 455.0±50.5)g,兩組年齡、孕周及新生兒體重等比較,差異無統計學意義(P>0.05)。
1.2 儀器與方法
所有入組者均使用美國GE VolusonE6超聲儀檢查,探頭頻率為5~9 MHz,針對所有入組者進行經會陰盆底超聲檢查,檢查時間分別為產后6周。檢查前排空膀胱。檢查過程時保持患者膀胱截石位,先將陰道探頭套上保護套后置入陰道內,先對子宮、雙附件檢查,了解其大小,形態、位置等,隨后將三維容積探頭經會陰探頭充分涂抹藕合劑并套上專用保護套,置于尿道外口正下方,進行盆底超聲檢查,記錄膀胱排空狀態下膀胱后角角度、膀胱頸距恥骨聯合距離、膀胱尿道移動度。
1.3 觀察指標
在產婦分娩后6周,來院復查時,比較膀胱排空狀態下膀胱后角角度、膀胱頸距恥骨聯合距離、膀胱尿道移動度,統計產婦性生活質量得分,并對具體順產后膀胱膨出超聲聲像圖進行總結。
1.4 評定標準
性生活質量評級以女性性生活質量標準指標量表(FSFI)實施,在產婦分娩后6周內進行檢查,指標包括:性欲望、性興奮、性高潮、陰道潤滑度和性交疼痛,單項為0~6分,總分為36分,得分與性生活質量正相關。
1.5 統計方法
使用SPSS 20.0統計學軟件進行分析,計量資料,如膀胱排空狀態下膀胱后角角度、膀胱頸距恥骨聯合距離、膀胱尿道移動度,以及FSFI評分中各分項及總分均通過均數±標準差(±s)表示,行 t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組盆底超聲相關指標比較
經陰道分娩組膀胱后角角度大于剖宮產組(P<0.05),膀胱頸距恥骨聯合距離大于剖宮產組(P<0.05),膀胱尿道移動度大于剖宮產組(P<0.05)。見表1。
表1 兩組盆底超聲相關指標比較(±s)
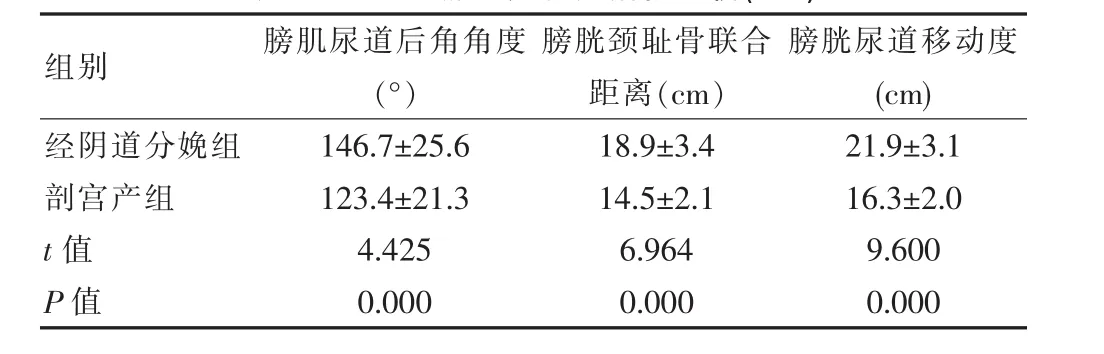
表1 兩組盆底超聲相關指標比較(±s)
組別 膀肌尿道后角角度(°)膀胱頸恥骨聯合距離(cm)膀胱尿道移動度(cm)經陰道分娩組剖宮產組t值P值146.7±25.6 123.4±21.3 4.425 0.000 18.9±3.4 14.5±2.1 6.964 0.000 21.9±3.1 16.3±2.0 9.600 0.000
2.2 分娩后6個月患者性生活質量比較
分娩后6個月,經陰道分娩組FSFI各分項目得分及總分均明顯低于過剖宮產,差異有統計學意義(P<0.05)。 見表 2。
表2 分娩后6個月患者性生活質量比較[(±s),分]
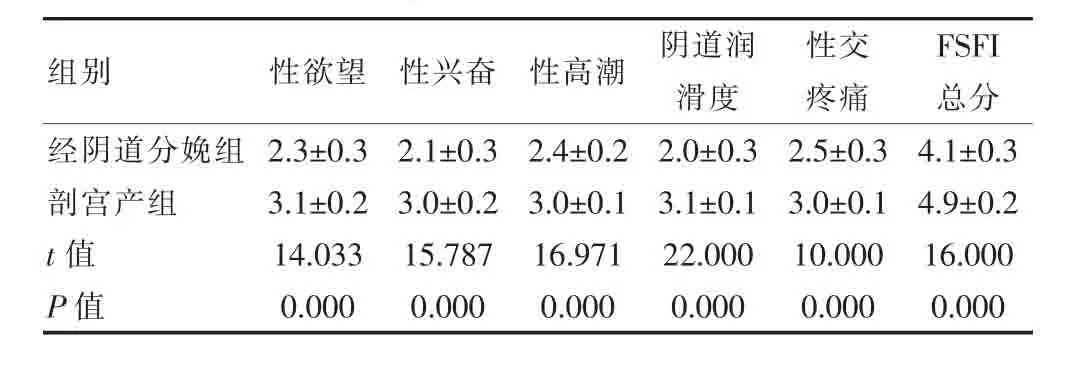
表2 分娩后6個月患者性生活質量比較[(±s),分]
組別 性欲望 性興奮 性高潮 陰道潤滑度性交疼痛FSFI總分經陰道分娩組剖宮產組t值 P值2.3±0.3 3.1±0.2 14.033 0.000 2.1±0.3 3.0±0.2 15.787 0.000 2.4±0.2 3.0±0.1 16.971 0.000 2.0±0.3 3.1±0.1 22.000 0.000 2.5±0.3 3.0±0.1 10.000 0.000 4.1±0.3 4.9±0.2 16.000 0.000
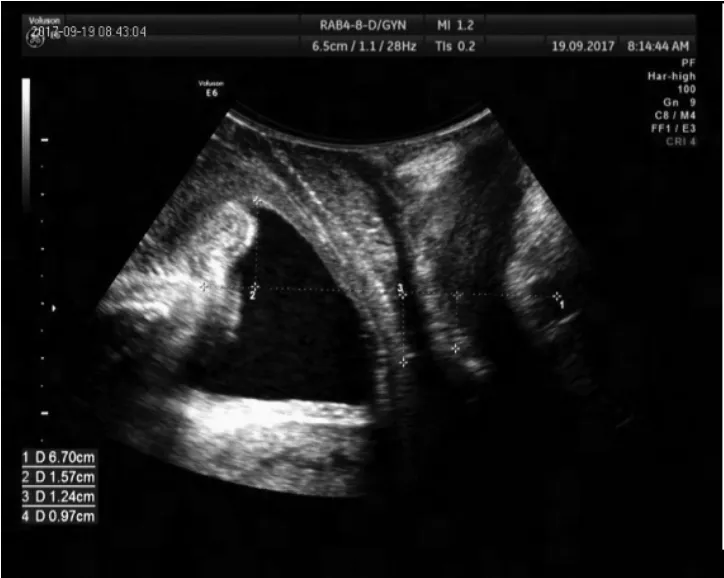
圖1 女31歲,孕39+3周,順產后Ⅲ度膀胱膨出
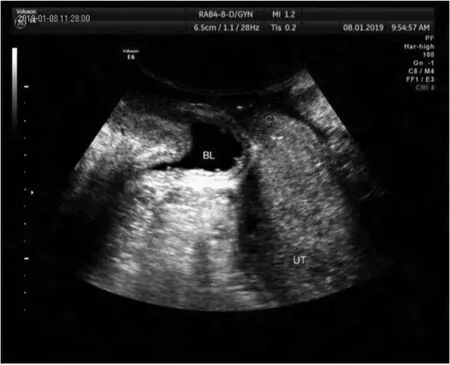
圖2 女30歲,孕41+2周,順產后Ⅲ度膀胱膨出
3 討論
盆底功能障礙為女性較為常見的婦科疾病,臨床以盆底支撐組織與結構的損傷、盆腔內臟器的移位等引起。體格檢查較難全面的對盆底功能進行評估[8]。同時育齡期女性,孕期及分娩過程中,因胎兒對盆底肌肉的壓迫及應力作用,導致機械性損傷而出現盆底功能障礙。大量研究已經證實分娩為盆底功能障礙的獨立危險因素[9]。盆底超聲檢查能充分的對盆底組織進行評定,其在產婦盆底功能評定方面的價值越來越高[10],詳見圖1和圖2。
該研究針對不同分娩方式產婦進行盆底超聲檢查,比較經陰道分娩與剖宮產者,兩組盆底超聲相關指標發現,經陰道分娩組膀胱后角角度達到(146.7±25.6)°大于剖宮產組(P<0.05),膀胱頸距恥骨聯合距離達到(18.9±3.4)cm 大于剖宮產組(P<0.05),膀胱尿道移動度為(21.9±3.1)cm 大于剖宮產組(P<0.05)。該結果與梁曉冰等[11]認為經陰道分娩后膀胱后角角度接近145°,膀胱頸距恥骨聯合距離約20 cm,膀胱尿道移動度亦接近20 cm的結果相近。證實經陰道分娩者,經陰道分娩出現盆底相關組織結構損傷的幾率較大,另外針對分娩后6個月患者性生活質量比較發現,分娩后6個月,經陰道分娩組FSFI各分項目(性欲望、性興奮、性高潮、陰道潤滑度和性交疼痛)得分分別為(2.3±0.3)分,(2.1±0.3)分,(2.4±0.2)分,(2.0±0.3)分,(2.5±0.3)分,總分達到(4.1±0.3)分,提示經陰道分娩組FSFI各分項目及總分均明顯低于剖宮產組(P<0.05)。此結果與翟鳳丹等[12]認為的經陰道分娩者其分娩后半年性生活質量FSFI分項得分在2.0分左右,總分在4分左右,顯著低于剖宮產者的結果相符。進一步證明經陰道分娩者,分娩后性生活質量較理想,可更有效的恢復正常性生活。
經陰道分娩時將引起盆底相關組織與結果的損傷,超過50%婦女,將出現功能與解剖方面的變化,因胎頭壓迫、產鉗陰道助產、產程時間異常等均可導致盆底相關組織的損傷,而出現分娩后盆底功能 障礙,嚴重影響產后恢復,對其生活質量尤其是性生活質量造成負面影響。盆底超聲探查能有效的觀察產婦盆底相關組織結構功能,確定其解剖結果的變化,進而對產婦產后盆底功能進行評估,同時明確組織結構的損傷情況。一旦盆底超聲評估出現指標異常,則可建議產婦早期接受盆底肌康復鍛煉,減輕盆底損傷的影響。
綜上所述,盆底超聲評定分娩后盆底功能障礙,提示經陰道分娩者其功能障礙發生率大于剖宮產者,及時了解盆底功能,可更有效的進行早期康復,提高產婦性生活質量。

