血液透析聯合腹膜透析治療對尿毒癥患者營養狀況、心腎功能及并發癥的影響
劉歡,陶雅非,任東升
(1新鄉醫學院研究生院,河南新鄉453003;2南陽市中心醫院)
尿毒癥作為各種慢性腎病的終末階段,近年來發生率明顯上升。長期的臨床研究發現,尿毒癥患者5年生存率不足35%[1],綜合性治療后病情緩解率不足50%[2]。現階段臨床上主要通過腎臟替代治療尿毒癥,其能通過清除體內代謝毒素,減輕病理性因子蓄積對組織器官的損傷。其中,腹膜透析治療能在改善尿毒癥患者體內代謝環境的同時,兼具有經濟、便捷的特點[3];但是,長期的臨床隨訪觀察發現,患者發生低蛋白血癥、腹膜感染的風險較高[4]。血液透析能夠在清除機體代謝毒素的同時,穩定體內的糖脂代謝,降低透析治療過程中的并發癥[5, 6]。為進一步提高尿毒癥的治療效果,本研究觀察了血液透析聯合腹膜透析治療對尿毒癥患者營養狀況、心腎功能及并發癥的影響,進一步探討兩者聯合治療的效果。現報告如下。
1 資料與方法
1.1 臨床資料 收集2016年1月~2017年12月南陽市中心醫院收治的尿毒癥患者。納入標準:①腎小球濾過率<30 mL/min;②無高鉀血癥、嚴重酸中毒等急診透析指征;③入組前3個月未服用過降血脂藥物;④患者及家屬知情同意。排除標準:①合并腦出血;②有腹膜缺損;③合并肝臟疾病;④合并全身感染性疾病等。最終共選取尿毒癥患者97例,根據治療方案分為觀察組47例和對照組50例。觀察組男29例、女18例,年齡(56.68±8.10)歲,原發疾病為腎小球腎炎22例、高血壓腎病12例、梗阻性腎病8例、其他5例;對照組男28例、女22例,年齡(58.11±9.46)歲,原發疾病為慢性腎小球腎炎26例、高血壓腎病13例、梗阻性腎病7例、其他4例;本研究經醫院醫學倫理委員會批準,兩組性別、年齡、原發疾病具有可比性。
1.2 治療方法 對照組采用美國百特雙聯系統進行腹膜透析:取下腹部3 cm的小切口,逐層分離腹壁及腹膜,透析管置于膀胱直腸陷凹,每日行4次腹膜透析治療。觀察組采用腹膜透析聯合血液透析:腹膜透析同對照組,采用德國金寶公司生產的AK95s進行血液透析。建立右側頸內靜脈通道,在頸內靜脈內留置導管進行長期透析治療;每次透析治療4 h,每周進行3次血液透析。兩組均透析治療1年。
1.3 營養狀況、心腎功能及并發癥觀察方法 透析治療前后,常規采集患者肘部靜脈血4 mL,自然凝固后留取上清,-20 ℃冰箱保存;采用上海雨婷生物科技公司生產的全自動生化檢測儀器(Biotetic-2008)及該公司配套試劑檢測紅蛋白、白蛋白評價營養狀況,檢測尿素氮和血肌酐評價腎功能;操作按照試劑盒說明書進行,室內質量控制符合標準。采用美國IE33飛利浦公司生產心臟彩超檢測心臟左心室射血分數(LVEF),儀器探頭設置為3.5~5.0 MHz。透析治療過程中,記錄并發癥發生情況。

2 結果
2.1 兩組治療前后血紅蛋白、白蛋白及LVEF比較 見表1。
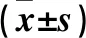
表1 兩組治療前后血紅蛋白、白蛋白及LVEF比較
注:與治療前比較,*P<0.05。
2.2 兩組治療前后腎功能比較 見表2。
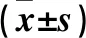
表2 兩組治療前后腎功能比較
注:與治療前比較,*P<0.05。
2.3 兩組透析并發癥比較 觀察組發生低蛋白血癥1例、腹膜感染1例,心包積液1例,透析并發癥發生率6.38%;對照組發生低蛋白血癥4例、心腦血管意外2例、腹膜感染3例、心包積液2例,透析并發癥發生率22.00%。觀察組透析并發癥發生率低于對照組,差異有統計學意義(P<0.05)。
3 討論
慢性腎小球腎炎、腎病綜合征等泌尿系統疾病,均能增加其最終進展為尿毒癥的風險;特別是在具有基礎性合并癥或者基礎性高血壓的患者中,尿毒癥發生風險可進一步增加。臨床上,尿毒癥的發生不僅能導致患者短期內病情進展,同時還增加患者腎性腦病或多器官功能衰竭的發生率[7]。腎移植是治療尿毒癥的有效方法,但費用較高,腎臟供應來源有限,且移植后存在較嚴重的免疫排斥反應。
腹膜透析治療操作較為簡便,患者的經濟壓力較為適中,能夠清除機體內蓄積的大分子物質;同時腹膜透析治療后,對于尿毒癥患者血流動力學的影響較小,術后低血壓的發生率較低。但是,部分單中心臨床分析研究發現,腹膜透析治療后,尿毒癥患者發生尿毒癥性胸腔相關積液的風險可超過2.5%,同時腦疝發生率也明顯上升[8, 9]。血液透析可清除體內的大分子物質、β2微球蛋白、補體、炎性介質、內毒素等,因此具有較高的毒素清除效果。血液透析治療過程中,無需通過腹膜進行有創操作,降低了腹膜感染的發生風險;同時,血液透析治療能較理想地清除體內的氧化應激性因子,減輕其對于體內血脂代謝的影響[10,11]。部分研究者分析了腹膜透析或血液透析的治療效果,認為二者均能在尿毒癥的腎臟替代治療過程中發揮作用[12],而本研究觀察了腹膜透析聯合血液透析的治療效果。
本研究發現,腹膜透析聯合血液透析治療后,觀察組血紅蛋白、白蛋白和LVEF均上升,高于單獨腹膜透析治療的對照組,差異有統計學意義,提示腹膜透析聯合血液透析治療有助于改善患者營養狀況并提高左心功能。其治療方面的作用,可能與血液透析以下幾個方面的優勢有關[13]:①相比于單獨的腹膜透析治療,聯合血液透析治療對于溶質的選擇性更高,對于大分子類代謝毒素或者小分子類物質均能夠有效清除,能夠減輕毒素蓄積誘導的血紅蛋白破壞;②聯合血液透析治療,能夠進一步提高體內炎性因子的清除程度,降低炎癥反應誘導心肌細胞收縮功能的障礙。段茜等[14]研究發現,在采用腹膜透析聯合血液透析治療后,尿毒癥患者體內的血紅蛋白濃度可平均上升40%,同時心功能也可進一步改善。尿素氮和血肌酐是評估透析治療效果的重要指標,二者上升能夠加劇腎功能惡化的速度,促進患者多器官功能衰竭的發生。本研究結果顯示,觀察組治療后尿素氮和血肌酐濃度均下降,提示聯合血液透析治療可進一步改善患者的腎功能。在探討不同透析方式治療的臨床安全性過程中,發現觀察組透析并發癥發生率明顯下降,而并發癥的改善主要在低蛋白血癥或者腹膜感染方面。這主要由于聯合血液透析治療時,能夠減輕腹膜透析治療的壓力,避免單一腹膜透析導致的低蛋白血癥或者腹膜感染的發生。因此,我們認為,血液透析聯合腹膜透析治療尿毒癥有較好的效果,可明顯改善患者的營養狀態及心腎功能,從而降低透析并發癥的發生。今后,我們將進一步探討腹膜透析聯合血液透析治療對于患者多器官功能衰竭或者腎性腦病等發生的影響,以多方面、多角度論證聯合治療的優勢。

