集束化體溫管理模式在提高早產兒生存質量中的應用研究
郭永麗 江惠玲 方秀麗 林秀英 陳藝玉 郭藝珊
新生兒出生后由于羊水蒸發,當體表潮濕的新生兒暴露在干燥寒冷的環境中,如果不迅速采取保暖措施,足月新生兒的體核溫度能以每分鐘0.1℃的速度下降,早產兒體溫下降的速度更快[1],在出生后幾分鐘內最容易發生低體溫[2]。WHO定義新生兒體溫低于36.5℃為低體溫,其中36.0℃~36.5℃為輕度低體溫,32.1℃~35.9℃為中度低體溫,低于32.0℃為重度低體溫。據報道國外51%早產兒到達NICU的初次體溫低于36.5℃,國內調查發現早產兒低體溫的比例達到6.29~66.3%[3-4],而2016~2017年我院早產兒低體溫的比例高達60.75%。由此可見,積極科學地探討早產兒體溫管理方法,尤其是轉運過程及入NICU后的體溫管理,維持體溫穩定,預防低體溫發生,減少并發癥,提高臨床救治率有至關重要的作用。我院采用集束化體溫干預措施有良好的效果,具體如下。
1 資料與方法
1.1 一般資料
選取我院NICU 2016年1月—2017年12月收治的344例早產兒。將2016年1—12月收治早產兒173例為對照組,2017年1—12月收治早產兒171例為實驗組。對照組中男65例,女108例;胎齡28+3~36+6周;體質量0.70~3.65 kg,平均(1.78±0.59)kg;順產141例,剖宮產32例。試驗組中男81例,女90例;胎齡28+1~36+6周;體質量0.75~3.6 kg,平均(1.85±0.53)kg;順產136例,剖宮產35例。兩組早產兒一般資料比較差異無統計學意義(P>0.05)。
1.1.1 納入標準 Apgar評分>4分的早產兒。
1.1.2 排除標準 Apgar評分≤4分或病情較重,或有先天畸形、遺傳性疾病等;臨床資料不完善,中途退出研究等 。
1.2 方法
對照組給予早產兒體溫常規護理,實驗組在對照組基礎上聯合集束化體溫干預措施。
1.2.1 早產兒體溫常規護理 早產兒娩出后置于輻射臺復溫、擦干胎脂;轉運途中由棉質包被包裹;進入NICU后擦干置于輻射臺或暖箱復溫,并為其提供“鳥巢”及穿戴帽子。按需定時監測早產兒體溫。
1.2.2 集束化早產兒體溫干預措施 (1)聚乙烯(塑料薄膜)包裹:胎齡小于33周的早產兒使用聚乙烯(塑料薄膜)包裹。具體方法為:預熱食品級聚乙烯包裹材料,胎兒娩出后,不擦干身體,直接使用聚乙烯包裹頸部以下[5]。
(2)頭部保暖[6]:早產兒娩出后即用預熱的毛巾擦干頭部,戴上由紙尿褲折疊而成的帽子。
(3)自制早產兒轉運包:早產兒轉運過程中使用自制發熱轉運包,此轉運包由系帶、棉質外套、背墊、頭墊等四部分構成。轉運包內外棉質外套之間放置市售一次性自發熱包,其發熱成分為豆類、鐵粉、硅藻士、活性炭、木粉、鹽和高吸水性樹脂。
(4)延遲處理胎脂[7]:早產兒到達新生室后再次擦干全身及頭部的羊水和血跡。
(5)加溫輸液:新生兒室利用輸液加溫裝置將冷液體持續加溫,使輸入液體的溫度達到36℃~37℃。
(6)水床式“鳥巢”:在傳統鳥巢的底層增加水墊。
1.3 觀察指標
1.3.1 記錄兩組早產兒入NICU時、入NICU 2 h、入NICU 12 h的體溫及血氣飽和度情況,對比兩組早產兒體溫波動幅度及血氧飽和度變化,體溫波動幅度計算方法是最高體溫值減去最低體溫值。
1.3.2 統計兩組早產兒剛入NICU時低體溫發生率。
1.3.3 觀察兩組早產兒住院期間寒冷損傷、呼吸窘迫、感染、營養不良、死亡等并發癥發生情況[8]。
1.4 統計學處理
采用SPSS 18.0統計學軟件進行處理,計量資料采用(±s)表示,采用t檢驗,計數資料采用χ2檢驗,采用(%)表示,P<0.05表示差異具有統計學意義。檢驗水準α=0.05。
2 結果
兩組早產兒低體溫發生情況,兩組早產兒體溫情況及兩組早產兒體溫、心率波動情況、血氧飽和度波動情況,詳見表1~3。
實驗組早產兒住院期間發生2例寒冷損傷、5例呼吸窘迫、1例感染、3例營養不良、0例死亡,早產兒并發癥發生率為6.32%;對照組早產兒住院期間發生2例感染、8例呼吸窘迫、6例營養不良、8例寒冷損傷、1例死亡,早產兒并發癥發生率為14.45%;兩組比較,差異具有統計學意義,χ2=5.90,P<0.05。
3 討論
集束化體溫管理模式是臨床護理工作中的一種新思路,是指用多種相關的、有循證基礎的治療、護理措施來照護早產兒,此方法整合目前被證實臨床效果好的一系列護理措施,用于加強整體治療護理效果。為提高早產兒的存活率和生存質量,科學的體溫管理是十分必要的。對于早產兒,常規的保暖措施遠遠不夠,必須在此基礎上采取額外的措施:如減少散熱的屏障,增加外在的發熱源等[9]。集束化的措施能更快速、有效改善患者的結局,對早產兒的體溫管理更有效。
聚乙烯包裹通過提供一個環繞身體的微環境,減少了早產兒耗氧量和通過皮膚的水分丟失,降低了早產兒低體溫的發生率[1]。使用聚乙烯包裹時,應結合早產兒胎齡和體質量考慮是否采用。同時注意材料的選擇(40℃下安全使用),隨時監測早產兒的體溫情況,避免體溫過高給早產兒帶來不利影響。

表1 兩組早產兒低體溫發生情況
表2 兩組早產兒體溫情況(℃,±s)
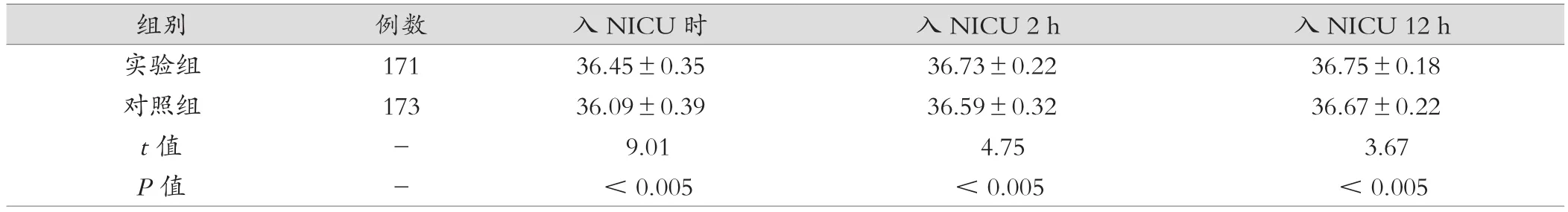
表2 兩組早產兒體溫情況(℃,±s)
組別 例數 入NICU時 入NICU 2 h 入NICU 12 h實驗組 171 36.45±0.35 36.73±0.22 36.75±0.18對照組 173 36.09±0.39 36.59±0.32 36.67±0.22 t值 - 9.01 4.75 3.67 P值 - < 0.005 < 0.005 < 0.005
表3 兩組早產兒體溫、心率波動情況、血氧飽和度波動情況(±s)

表3 兩組早產兒體溫、心率波動情況、血氧飽和度波動情況(±s)
組別 例數 體溫波動值(℃) 心率波動值(次/分) 血氧飽和度波動值(%)實驗組 171 0.55±0.27 9.49±3.64 5.98±4.37對照組 173 0.67±0.26 11.62±4.57 8.28±4.34 t值 - 4.09 4.78 4.91 P值 - < 0.005 < 0.005 < 0.005
新生兒頭部表面及約占體表面積的20.8%,腦占體質量的12.0%,早產兒所占比例更大,有研究表明,早產兒通過頭部散熱丟失的熱量超過50%。臨床上更重視用身體的包裹來保暖,卻忽視了帽子在早產兒保暖中的重要作用。若給新生兒頭部戴一絨布或毛線帽,可使新生兒氧耗減少約14.5%[9]。在臨床工作中,以紙尿褲為原材料,材質柔軟,根據早產兒頭部大小折疊成大小合適的帽子供早產兒佩戴,減少頭部熱量的散失。此方法取材方便、操作簡便、經濟、實用,安全性高。
由于轉運暖箱和新生兒救護車價格昂貴,體積較大,院內轉運不夠方便,院外轉運需配合救護車等專業救護交通工具,限制了其在臨床尤其是基層醫院的普遍應用。而自制發熱轉運包在轉運過程中為早產兒提供適宜的環境溫度并達到保暖效果。經測量自加熱包使用10 mim后自身溫度可恒定在40℃~50℃,轉運內包被溫度可達到34℃~38℃,且放置于包被與衣服夾層內,并未與患者皮膚直接接觸,可避免新生兒皮膚灼傷情況出現,且內置發熱包的一次產熱時間可達到8小時,滿足短時間內轉運的需要,中途無需更換[10]。利用自制發熱轉運包,對早產兒進行短時間轉運,保溫效果好,制作簡單,使用方便,安全性高。
早產兒出生后皮膚表面有一層由皮脂腺分泌和脫落表皮形成的胎脂,有防止早產兒體溫散失及微生物入侵皮膚等作用,在生后8小時逐漸吸收,國外未將擦拭胎脂作為常規處理。國內一項研究結果顯示,延遲處理胎脂可有效減少散熱,使體溫迅速回升,減少早產兒低體溫的發生[9]。且延遲處理胎脂我院在臨床實踐中并未出現皮膚糜爛相關問題。
經研究證實,加溫輸液不會引起液體成分改變;可維持體溫相對穩定,減少機體氧耗,提升患者的舒適度;并可縮短早產兒復溫時間,減少并發癥,降低感染率,縮短住院時間;同時可促進早產兒生理功能恢復,有利于早日康復[11]。因此,建議全部實施加溫輸液,不僅可以避免常溫輸液給機體帶來的不良刺激,還能改善血液循環,預防低體溫。
水床式“鳥巢”保暖是在傳統鳥巢的基礎上增加底層的水墊,水墊溫暖而柔軟,嬰兒運動時水墊產生類似母親子宮內的羊水聲,使其感覺溫暖而舒適。嬰兒四肢靠近身體中線呈屈曲狀[12]睡在水床式“鳥巢”內,其體表溫度、熱量聚集在小巢內不易散發出去,從而使小巢內的溫度始終處于中性溫度。同時鳥巢使患兒活動范圍局限,減少無意義的活動,減少能量消耗,更好的維持中性體溫。采用水床式“鳥巢”保暖護理方式,在維持中性溫度的同時體現人性化護理,使并發癥發生率下降,有利于早產兒生長發育,提高臨床護理質量。
研究以循證理念為指導,應用集束化護理管理新思路,探討早產兒體溫管理與生存質量的關聯度。綜上所述,集束化早產兒體溫干預措施不僅能維持體溫穩定,減少低體溫發生率,同時減少并發癥發生率,提高生存質量,且取材方便,經濟安全,具有較強的科學性、創新性、有效性及實用性。因此可建立供推廣應用的早產兒體溫管理的護理干預模式,制定早產兒體溫管理的護理程序和工作流程,減少早產兒發生風險的可能[13],為早產兒體溫管理工作提供借鑒。

