疤痕子宮再次妊娠二次剖宮產與非疤痕子宮剖宮產的對比分析
李青

【摘要】目的 探討疤痕子宮再次妊娠二次剖宮產和非疤痕子宮子宮剖宮產的對比情況。方法 選取2017年1月~2019年2月徐州市婦幼保健院婦產科接診的剖宮產產婦資料112例作為本次研究對象,其中56例產婦屬于疤痕子宮再次妊娠二次剖宮產產婦作為觀察組,剩余56例產婦屬于非疤痕子宮剖宮產產婦作為對照組,對比兩組產婦的臨床各項指標。結果兩組產婦手術期間出血量、手術時間、產后出血量和產后惡露持續時間對比存在顯著統計學差異;兩組產婦子宮破裂出現幾率對比存在顯著統計學差異。結論通過對疤痕子宮再次妊娠二次剖宮產和非疤痕子宮剖宮產進行對比可見,疤痕子宮再次妊娠二次剖宮產所面臨的的風險更大,臨床中需要進行嚴格的控制,選取最佳的分娩方式。
【關鍵詞】疤痕子宮;再次妊娠;剖宮產;出血量;手術時間;產后惡露持續時間
【中圖分類號】R719.8 【文獻標識碼】A 【文章編號】ISSN.2095.6681.2019.36..02
疤痕子宮不屬于絕對剖宮產指征,但是目前自愿接受陰道試產的疤痕子宮產婦數量比較少,主要是與產婦、家屬和醫務工作人員擔心產生不良妊娠結局相關。通常情況下,妊娠期間胎盤附著在產婦子宮體后壁、前壁或是側壁,疤痕子宮產婦出現前置胎盤現象,也就是在孕28周之后胎盤處于子宮下段,部分產婦胎盤下緣能夠達到或是覆蓋宮頸內口,倘若胎盤處于原有子宮疤痕位置,同時侵入到子宮壁肌層,那么會導致產婦產后大出血,可見風險性極高。疤痕子宮破裂可謂是嚴重危害母嬰安全的炸彈,疤痕子宮產婦分娩與一般產婦對比更加危險,孕晚期胎兒不斷增大,宮腔壓力升高,肌纖維拉長,導致疤痕破裂,大部分出現在分娩期,倘若產生疤痕子宮破裂,母嬰都會面臨危險[1]。本文選取2017年1月~2019年2月接診的剖宮產產婦資料112例作為本次研究對象,探討疤痕子宮再次妊娠二次剖宮產和非疤痕子宮子宮剖宮產的對比情況。
1 資料與方法
1.1 一般資料
選取2017年1月~2019年2月徐州市婦幼保健院婦產科接診的剖宮產產婦資料112例作為本次研究對象,其中56例產婦屬于疤痕子宮再次妊娠二次剖宮產產婦作為觀察組,剩余56例產婦屬于非疤痕子宮剖宮產產婦作為對照組;對照組中最小年齡23歲,最大年齡39歲,平均33.11±2.34歲,孕周時間最短34周,最長41周,平均37.11±0.34周;觀察組中最小年齡23歲,最大年齡39歲,平均33.13±3.35歲,孕周時間最短35周,最長40周+2天,平均37.12±0.35周;兩組產婦全部為經產婦。兩組產婦納入標準:與上次剖宮產手術時間相距2年以上,切口屬于子宮下段橫切口;兩組產婦排除標準:多胎妊娠,惡性腫瘤和妊娠期并發癥產婦。
1.2 方法
兩組產婦全部接受腰硬聯合麻醉,觀察組56例產婦選取子宮原切口,切除原有疤痕,倘若存在粘連,那么需要首先進行分離,進行子宮下段橫切口剖宮產術,與原有子宮切口疤痕之間距離保持在2 cm以上;對照組56例產婦接受子宮下段橫切口剖宮產術[2]。
1.3 評價標準
記錄兩組產婦手術期間出血量、手術時間、產后出血量和產后惡露持續時間,其中出血量根據收集止血棉血液記錄重量,計算所得累積量代表產婦手術期間紗布蘸血出血量。通過肝素沖洗的注射器抽取產婦靜脈血2 ml,測量血氣記錄Hct值,手術完成之后再次抽取靜脈血2 ml,測量血氣記錄Hct值,得到的數值與計算的出血量相比較,增加估計出血量的準確率[3]。同時記錄兩組產婦生產時子宮破裂情況。
1.4 統計學計算
本研究所得數據結果通過SPSS 16.0軟件加以處理,各項計量資料全部利用“x±s”表示。關于統計學處理利用x2與t檢驗執行。將P<0.05歸納為差異具有統計學意義。
2 結 果
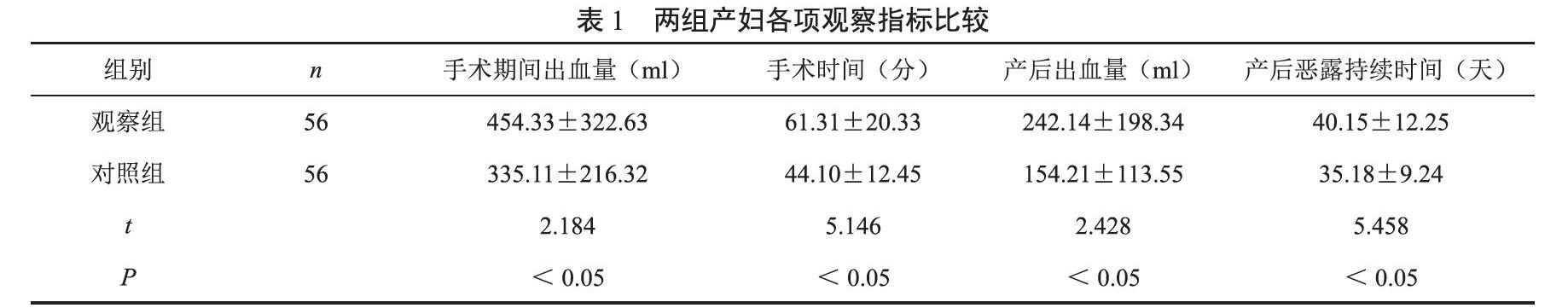
兩組產婦手術期間出血量、手術時間、產后出血量和產后惡露持續時間對比存在顯著統計學差異(P<0.05),見表1;觀察組56例產婦中產生子宮破裂4例,出現幾率為7.1%,對照組56例產婦中產生子宮破裂1例,出現幾率為1.8%,兩組產婦子宮破裂出現幾率對比存在顯著統計學差異(P<0.05)。
3 討 論
疤痕子宮主要是由于剖宮產、子宮畸形矯治術以及子宮肌瘤剔除術引發的子宮部位瘢痕,最近幾年以來,由于臨床剖宮產手術幾率升高,瘢痕子宮再次妊娠孕婦數量隨之升高,此類孕婦在分娩期間會產生小腸梗阻、子宮破裂以及盆腔疼痛等風險事件,嚴重影響到母嬰安全,嚴重者會出現不孕不育,所以臨床中對于瘢痕子宮再次妊娠孕婦采取合理的分娩方式非常重要[4-5]。疤痕子宮再次妊娠的風險不單單僅來源于胎盤,最近幾年以來,切口妊娠的臨床發病幾率跟隨疤痕子宮再次妊娠數量的升高出現增長,倘若孕卵在子宮剖宮產疤痕部位著床,空間范圍非常小,孕早期會產生出血或是子宮破裂現象,危險系數非常高,如果患者沒有獲得臨床及時有效的處理,為保全生命不得不切除子宮,造成女性喪失生育能力,生產期間因為疤痕子宮部位肌肉產生機化和纖維化,增加了子宮破裂的出現風險,倘若產生子宮破裂,那么胎兒可能窒息死亡,甚至胎兒會從疤痕內口部位滑到腹腔中,孕婦出現腹腔內大出血,嚴重威脅產婦生命安全[6-7]。通過本文對比研究可見,兩組產婦手術期間出血量、手術時間、產后出血量和產后惡露持續時間對比存在顯著統計學差異,兩組產婦子宮破裂出現幾率對比存在顯著統計學差異。由此可見,臨床中對于接受剖宮產手術的產婦,需要明確其具有剖宮產手術指征,嚴格觀察產婦的產程情況,做到合理用藥,確保手術能夠順利完成,針對能夠順產的產婦,需要與其保持良好溝通,緩解產婦對于自然分娩的恐懼心理,盡量為其提供陰道試產機會[8]。
綜上所述,疤痕子宮再次妊娠二次剖宮產會產生一定風險,臨床對此需要提高剖宮產指征的宣傳力度,給予產婦合理心理護理,從而明顯提升自然分娩率。
參考文獻
[1] 朱春麗,廖慶輝,董 云,黃玉敏.疤痕子宮再次妊娠二次剖宮產與非疤痕子宮剖宮產對比分析[J].數理醫藥學雜志,2018,31(10):1453-1455.
[2] 劉育新.疤痕子宮再次妊娠二次剖宮產與非疤痕子宮剖宮產的對比思考[J].世界最新醫學信息文摘,2018,18(93):18-19.
[3] 沈 霞.剖宮產術后疤痕子宮再次妊娠患者二次剖宮產與非疤痕子宮剖宮產的分娩結果比較[J].世界最新醫學信息文摘,2018,18(41):89+95.
[4] 伍伶俐,張璟媚.疤痕子宮再次妊娠二次剖宮產與非疤痕子宮剖宮產的對比分析[J].黑龍江中醫藥,2018,47(02):61-62.
[5] 謝吉皋,岳要娜,劉元梅.疤痕子宮再次妊娠二次剖宮產與非疤痕子宮剖宮產的對比研究[J].系統醫學,2018,3(01):7-8+23.
[6] 董偉梅.研究剖宮產術后疤痕子宮再次妊娠經陰道分娩方式對母嬰結局的影響[J].世界最新醫學信息文摘,2019,19(01):62.
[7] 吳衛琴.剖宮產后疤痕子宮再次妊娠經陰道分娩方式對母嬰結局的影響價值體會[J].實用婦科內分泌雜志(電子版),2018,5(34):35+47.
[8] 陳關鳳,劉穎菊,藍明永,張麗英,許麗湖,阮和云.剖宮產術后瘢痕子宮再妊娠分娩結局回顧性分析[J].武警后勤學院學報(醫學版),2018,27(09):761-764.
本文編輯:董 京

