Masquelet誘導膜技術治療大段骨缺損的療效觀察
吳 岳 仇繼任 陸茂德 李福萍
(廣西欽州市第二人民醫院骨科,欽州市 535000,電子郵箱:jzyue305@aliyun.com)
隨著社會的快速發展,由外傷導致的四肢大段骨缺損病例逐年增多,≥6 cm大段骨缺損的治療是骨科醫師面臨的難題[1]。Masquelet誘導膜技術治療外傷性大段骨缺損在臨床上有明顯優勢,易于被患者及醫師接受,但該療法需要分期手術,并且運用不當會導致患者殘疾。本研究于2013年6月至2017年6月采用Masquelet誘導膜技術治療大段骨缺損26例,取得較好療效,現報告如下。
1 資料與方法
1.1 臨床資料 選擇2013年6月至2017年6月我院收治的26例大段骨缺損患者,男18例,女8例,年齡18~65歲,平均33.5歲;致傷原因:車禍傷20例,高處墜落傷6例;骨缺損部位:股骨干19例,脛骨干5例,肱骨干2例;骨干缺損長度6~11 cm,平均8.5 cm。均為受傷后急診入院,均無合并顱腦等其他部位損傷,損傷至手術時間為6~8 h。
1.2 方法 所有患者均采用Masquelet誘導膜技術治療。第一階段:患者急診入院后,完善術前相關檢查,6~8 h內送手術室行急診手術治療。術中徹底清創傷口,去除嚴重挫傷及污染較嚴重組織,骨缺損區用骨水泥塑形后填充,以刺激形成誘導膜。用外固定支架跨越骨缺損區臨時固定骨折兩端。術區放置引流管充分引流積血、積液,然后按組織解剖結構逐層縫合傷口。傷口污染較嚴重或不能Ⅰ期縫合者,于術中安裝負壓封閉引流(vacuum sealing drainage,VSD)裝置,避免創面外露。第二階段:在第一階段術后6周,觀察傷口軟組織愈合良好,體溫正常,復查血常規、血清C反應蛋白水平、血沉、降鈣素原指標正常后進行第二階段手術。先拆除外固定支架,切開皮膚,逐層暴露至骨缺損處誘導膜組織,于誘導膜上縱向做一小切口,完整去除骨水泥,清理骨折端肉芽組織,打磨骨折端至滲血,然后用電鉆及克氏針打通遠、近骨折端封閉髓腔,使骨髓腔與誘導膜囊腔相通,用內固定物牢固固定兩骨折端,同時在膜腔內植骨填充骨缺損區,修補縫合誘導膜。于術區放置引流管,以充分引流積血、積液,最后逐層縫合傷口至皮膚組織(圖1~5)。術后1周內拍攝X線片評估骨折愈合情況,后每個月復查,直至骨折臨床愈合。
1.3 隨訪 術后隨訪觀察患者植骨愈合情況,復查X線片,如發現骨折愈合不良、植入骨吸收等,則再次手術治療,骨折未愈合前禁止患肢負重或持重物。
2 結 果
26例患者均順利完成手術治療,并獲得6~22個月隨訪。術后出現傷口皮膚軟組織壞死3例,出現竇道2例,均經相應處理后愈合。骨缺損臨床愈合時間為2~14個月。術后6個月有3例患者出現植入骨吸收,再次植骨后骨折愈合。末次隨訪時采用Johner-Wruhs評分標準[2]評價療效:優17例,良7例,可2例,優良率為92.3%。26例患者患肢愈合后均可負重行走或持重物,無疼痛和畸形出現。
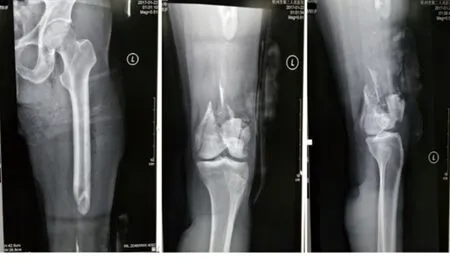
圖1 股骨干缺損術前X線片
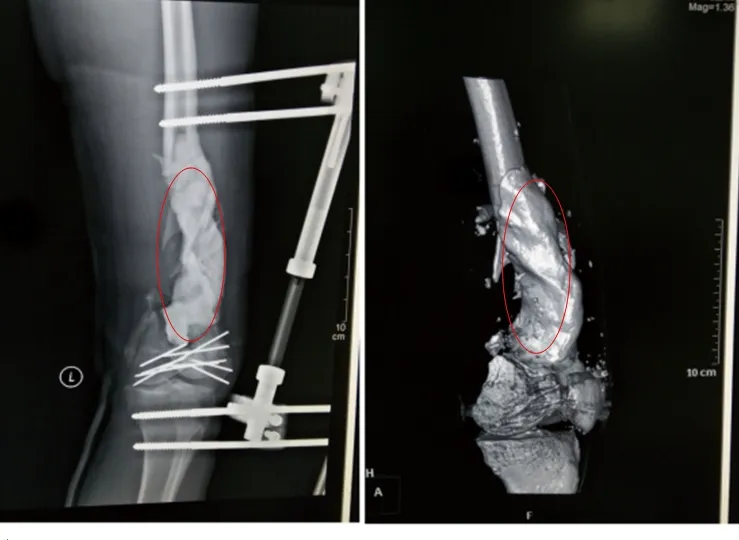
圖2 第一階段術后1周復查X線片(注:紅圈內為骨水泥)

圖3 第二階段術后1周復查X線片(注:內可見植入自體腓骨)
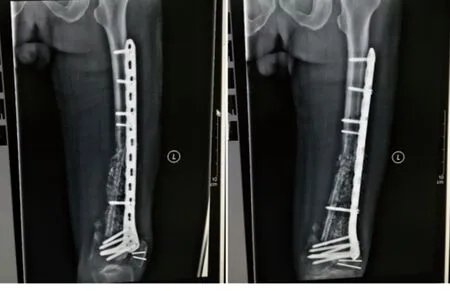
圖4 第二階段術后1個月復查X線片
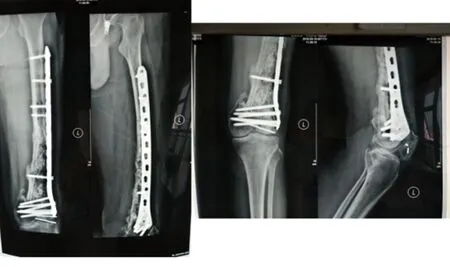
圖5 第二階段術后14個月復查X線片
3 討 論
高能量創傷常常會引起較大節段的骨缺損,治療較為棘手。目前治療大節段骨缺損的方法有Masquelet誘導膜技術、Ilizarov骨搬運技術和帶血管蒂骨移植術等[3]。Ilizarov骨搬運技術的優點是穿針固定、手術操作微創、骨缺損區無需植骨等,但有外固定架固定時間長、斷端不愈合、軟組織嵌頓、對位不良、釘道感染、關節僵硬、神經血管損傷、骨延長區骨組織生長慢、患者依從性低等缺點[4-7]。帶血管蒂骨移植一直被認為是最佳的骨移植物,成骨效果最佳,是衡量其他骨替代物材料的金標準[8]。但要求術者具有高水平的顯微外科技術,且易發生供區部位骨缺損、疼痛等并發癥[9-10]。Masquelet于1986年首次提出“誘導膜”治療大范圍骨缺損的理念,該技術經不斷改進,成功治療多例大段骨缺損患者[11]。李林等[12]報道應用Masquelet誘導膜技術治療脛骨干大段骨缺損取得滿意療效。Masquelet誘導膜技術具有以下優點:(1)一期手術時在原骨缺損部位填入骨水泥,可減少軟組織死腔,預防軟組織感染,為后期預留植骨空間。(2)在骨水泥的刺激下可在骨缺損區域形成誘導膜,誘導膜含有多種促成骨生長因子,利于植入的松質骨成活。(3)第二階段手術的內固定物留置在體內,患者易于接受。但臨床觀察發現該技術存在誘導膜形成不完整的缺點,易造成骨折愈合不良[13]。
應用Masquelet誘導膜技術治療外傷性大段骨缺損患者,第一階段手術是徹底清創,減少創面外露,用骨水泥填充骨缺損區,以刺激形成誘導膜,使用外固定支架固定患肢預防骨折移位,預防軟組織二次損傷。第二階段手術是固定、植骨。手術應盡量保護誘導膜的完整,利于植骨生長。第二階段手術內固定物的選擇筆者認為應根據骨折的類型決定,只要達到堅強內固定,能使患者早期下地活動即可。植骨選擇長段自體腓骨加顆粒狀骨聯合移植。本組26例患者入院后經徹底清創,消滅開放性創面,這對促進傷口愈合,誘導膜形成至關重要。對軟組織缺損未能一期修復的患者,則于術中安裝VSD裝置,密封創面,促進其愈合。第二階段手術時取出骨水泥并植骨,手術時小切口切開誘導膜,盡量保留誘導膜完整,使骨祖細胞、血管內皮生長因子、骨形態發生蛋白2、轉化生長因子β1等相關因子得以富集保留。血管內皮生長因子可使內皮細胞、肌內皮祖細胞向骨缺損周圍軟組織聚集,促新生血管生長,改善骨缺損病灶血供,促進骨折愈合[14-17]。有研究表明,血清血管內皮生長因子濃度與新生血管密度之間呈正相關,在骨水泥曠置后骨形態發生蛋白2和血管內皮生長因子表達逐漸升高,兩者協同促進骨髓間充質干細胞分化,促進骨形成[18-20]。另外,誘導膜的成纖維細胞中還存在核心結合因子,其可以促進骨髓間充質干細胞向成骨細胞分化[21]。誘導膜與骨膜具有相似的細胞組成和分子特征,可以促進骨髓間充質干細胞向成骨細胞分化,促進骨再生。
應用Masquelet誘導膜技術需注意以下幾個問題:(1)徹底清創,徹底清理傷口內異物及無活性軟組織,骨折端污染嚴重者需打磨清理,傷口污染較嚴重或創面不能閉合者,需安裝VSD裝置密閉傷口。(2)術后密切觀察傷口情況,若出現感染、壞死,應及時處理,促進傷口愈合。(3)放置骨水泥時應根據骨的生理弧度塑形,使誘導膜形成更符合解剖學形態;骨水泥應包裹骨折斷端,避免留下間隙,誘導膜形成不完整,影響骨折愈合。(4)第一階段手術時使用外固定支架固定,避免骨折端反復移動,影響誘導膜形成質量。第二階段手術內固定時,根據骨折類型選用髓內釘或鎖定板內固定。(5)植骨材料選擇自體髂骨、腓骨、人工骨材料,不應拘泥顆粒狀植骨,應根據骨折類型可截取長段腓骨移植,增加骨折端穩定性,促進骨折愈合,降低致殘率。

