外固定術與內固定術治療口腔頜面部創傷的效果比較
趙 文, 葉 蕾, 賀 娟
(陜西省榆林市第一醫院 口腔科, 陜西 榆林, 718000)
口腔頜面部創傷是常見的面部創傷性骨折類型,是導致口腔功能障礙、面部骨質結構改變的主要原因[1-2]。目前,口腔頜面部創傷治療多以外科手術進行處理[3]。外固定術是治療口腔頜面部創傷的傳統術式,但固定部位容易松動,易導致咬合障礙,降低患者預后質量。內固定術是治療口腔頜面部創傷的主要術式,其運用內固定的三維穩定性,提高了口腔頜面部創傷固定效果,并能促進患者骨折盡快愈合[4]。本研究比較內固定術與外固定術治療口腔頜面部創傷的效果,現報告如下。
1 資料與方法
1.1 一般資料
選取本院2014年1月—2019年1月收治的口腔頜面部創傷患者150例,采用隨機數字表法分為2組,每組75例。對照組男48例,女27例; 年齡18~65歲,平均(35.84±3.49)歲; 創傷部位: 頰部創傷36例,眶部及額部創傷24例,顴部創傷8例,唇部創傷4例,頦部及舌體創傷3例; 骨折類型: 顴弓骨折31例,鼻骨骨折25例,下頜骨骨折12例,上頜骨骨折7例;致傷原因: 交通意外傷49例,斗毆傷18例,工傷8例。觀察組75例,男50例,女25例; 年齡18~62歲,平均(36.02±3.51)歲; 創傷部位: 頰部創傷35例,眶部及額部創傷25例,顴部創傷7例,唇部創傷4例,頦部及舌體創傷4例; 骨折類型: 顴弓骨折30例,鼻骨骨折28例,下頜骨骨折11例,上頜骨骨折6例; 致傷原因: 交通意外傷50例,斗毆傷15例,工傷10例。2組患者基線資料比較,差異無統計學意義(P>0.05)。
納入標準: ① 入組患者經臨床表現、影像學技術綜合檢查,均被確診為口腔頜面部創傷; ② 患者未合并其他嚴重性骨折; ③ 患者順利完成治療; ④ 患者知情研究,自愿簽署同意書; ⑤ 本研究符合醫院醫學倫理委員會審批標準。排除標準: ① 合并嚴重心、肝、腎等臟器疾病者; ② 妊娠期或哺乳期女性; ③ 拒絕進行研究者; ④ 中途退出研究者。
1.2 手術方法
患者入院前行X線檢查以確定骨折類型,評估創傷程度; 持續血壓、心率、呼吸等體征監測,維持呼吸通暢,快速建立靜脈通路; 合并血腫者采用中藥熱敷,合并膿腫者切開引流; 合并顱腦外傷、顱底骨折創傷者,盡早一期修復。
對照組采用外固定術。患者行鼻插管全身麻醉,或氣管切開直接插管全身麻醉,確定創傷程度,常規清創,選擇支架固定或石膏外固定。
觀察組采用內固定術。患者行鼻插管全身麻醉,或氣管切開直接插管全身麻醉, B超、CT等仔細檢查創傷部位,確定手術切口部位及大小; 簡單固定骨折,將骨折區域附近正常骨作為固定點及發力點,移動骨折至正常位置,固定; 先對主要部位、大塊骨折復位,切開并顯露出所有需要固定的骨折,松解后清除肉芽組織。充分顯露骨折部位,根據骨折類型及情況,微型鈦板鉆孔固定,校對骨折位置; 唇、鼻、眼等部位創傷一期修復,確保外觀恢復良好; 創面嚴重缺損者行創面縫合封閉,后期再行修復。術后根據患者咬合關系,行顱頜彈性固定; 術后6~8 d拆線。術后合理進食流質食物,注意預防呼吸道梗阻。
1.3 觀察指標
① 比較2組患者手術時間及住院時間; ② 比較2組患者術后感染、不愈合、皮糜、神經受損等并發癥發生率; ③ 統計2組患者張口度; ④ 評價2組患者術后生活質量,采用健康簡易生活質量量表(SF-36)[5]評價患者生活質量,該量表有總體健康、軀體角色功能、軀體疼痛、軀體功能、精力、社會功能、情緒角色功能及心理健康共8個維度,每個維度以100分計算,評分越高表明生活質量越高。
1.4 統計學方法
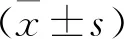
2 結 果
觀察組手術時間、住院時間顯著短于對照組,張口度顯著大于對照組(P<0.05), 見表1。觀察組術后感染、不愈合、皮糜、神經受損并發癥發生率顯著低于對照組(P<0.05), 見表2。觀察組總體健康、軀體角色功能、軀體疼痛、精力、社會功能、情緒角色功能及心理健康評分均顯著高于對照組(P<0.05), 見表3。
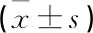
表1 2組手術時間、住院時間及張口度比較
與對照組比較, *P<0.05。

表2 2組患者術后并發癥發生率比較[n(%)]
與對照組比較, *P<0.05。
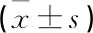
表3 2組患者術后生活質量評分比較 分
與對照組比較, *P<0.05。
3 討 論
口腔頜面部是全身較為特殊的部位,在受到創傷后,由于頜面部部位、結構的特殊性,嚴重影響了患者的面部美觀及生理功能,若未及時處理,則會導致面部畸形、張口受限、咬合關系紊亂等問題,影響患者生活質量。
臨床治療口腔頜面部創傷時,以功能及形態恢復并舉為原則,鼓勵盡早治療[6]。采用外固定術治療口腔頜面部創傷時,因操作復雜、恢復時間長、術后容易松動等因素,導致口腔咬合異常,影響術后恢復質量。應用內固定術治療的操作相對簡單,三維穩定性高,術后可減少骨折端移位,避免術后外固定物對創面壓迫,有利于血液循環,恢復血液供應,促使骨折盡快愈合[7-8]。
采用內固定術治療口腔頜面部創傷時,對其復位固定應重視頜面部外形及功能恢復,以張口度恢復及咬合關系重建為重點。在行內固定技術時,對骨折斷端實施解剖復位,提供穩定的骨折端固定,具有創傷小、操作簡單、生物兼容性高等優勢; 同時,行牽引復位則有利于口腔功能恢復[9-10]。本研究中,觀察組手術時間、住院時間短于對照組,張口度大于對照組,術后感染、不愈合、皮糜、神經受損并發癥發生率低于對照組,差異均有統計學意義(P<0.05)。術后生活質量方面,觀察組患者術后總體健康、軀體角色功能、軀體疼痛、精力、社會功能、情緒角色功能及心理健康評分均高于對照組,差異有統計學意義(P<0.05)。
在對口腔頜面部創傷患者行堅強內固定術時,復位及固定順序應根據患者創傷性特點而定,實現形態及功能并舉原則,從上到下或從兩端到中間[11-12], 先對較為容易復位的骨折進行復位及固定,再復位固定困難的骨折,隨后復位小塊骨折及次要骨折塊[13]。對無法復位固定的骨折塊,可采取二期骨移植或軟組織整形術。術中先將所有需要復位固定部位進行切開,松解骨折塊,將骨縫間新生肉芽刮除干凈,在直視下進行骨折復位[14-15]。下頜骨粉碎性骨折患者,可使用重建板固定或鈦網固定,最大限度地減小對小骨塊骨膜的剝離,以免骨組織壞死吸收,減少頜面部缺損畸形[16-17]。在進行手術時,應明確手術時機,在進行有效復位固定后進行堅強內固定。因口腔頜面部創傷通常合并顱腦損傷、胸腹部損傷等情況,術前需及時明確診斷,盡量保留受損部位的軟組織,以免影響面部美觀[18]。
綜上所述,與外固定術相比,內固定術治療口腔頜面部創傷,可縮短患者術后恢復時間,提高手術效果,改善患者生活質量。

