血糖控制情況對糖尿病周圍神經病變(DPN)患者下肢神經減壓術療效的影響
丁佐佑 陳增淦
(復旦大學附屬中山醫院骨科 上海 200032)
糖尿病周圍神經病變(diabetic peripheral neuropathy,DPN)是指在排除其他原因的情況下,糖尿病患者出現周圍神經相關的癥狀和/或體征。DPN是糖尿病最為常見的慢性并發癥之一,有較高的致殘率和死亡率。在所有DPN的臨床表現中,疼痛是最突出的癥狀,也是促使患者就診的主要原因。DPN影響患者的生活質量,增加患者及家庭的經濟負擔,進一步加重患者對截肢的焦慮。DPN的治療方法尚無定論,傳統的內科治療包括控制血糖、對癥治療、營養神經等,可于早期延緩DPN的進展,但對已經存在疼痛、麻木或感覺異常,甚至缺失的患者不能有效緩解其神經病變的癥狀。因此,外科治療(即周圍神經減壓術)為DPN提供了一種新的治療選擇。
周圍神經減壓術由Dellon于1992年提出并應用于松解DPN患者四肢多處神經,目前已在臨床逐步推廣。其理論基礎是高血糖使神經組織內的山梨醇產生過多,高滲性的山梨醇會導致神經細胞水腫、髓鞘腫脹、使神經產生病變,尤其在解剖狹窄的部位,體積增加的神經會受到卡壓而造成損傷。因此以手術方式在解剖狹窄部位對受慢性卡壓的周圍神經進行松解,可在一定程度上緩解疼痛,使患者病變肢體部位的感覺得以恢復。隨著周圍神經減壓術的推廣應用,相關研究也發現多種因素,如患者的血脂水平、糖尿病病程長短、疼痛的性質和分布、解剖變異等,均會對手術療效產生影響[1-2]。良好的血糖控制是延緩DPN病情進展的基本方法,但對患者神經癥狀的改善效果有限。有研究表明血糖控制良好的DPN患者接受相同劑量的三環類抗抑郁藥后,疼痛緩解的程度要優于血糖控制不佳的患者[3]。但血糖控制情況是否會對DPN患者接受手術治療后的預后產生影響,目前尚無定論。本研究以糖化血紅蛋白(glycosylated hemoglobin,HbA1c)反映DPN患者近期血糖控制情況,分析40例DPN患者實施下肢周圍神經減壓術之后的療效差異。
資料和方法
一般資料40例患者均于2014年12月至2016年6月于復旦大學附屬中山醫院診斷為DPN并行單側下肢周圍神經減壓術,其中男性患者24例、女性患者16例,左側手術17例、右側手術23例,平均年齡(64.7±9.08)歲,糖尿病平均病程(12.7±5.6)年,患肢出現疼痛的平均時間(1.97±1.46)年。空腹血糖(fasting blood glucose,FBG)平均值(7.03±0.83)mmol/L,HbA1c平均值9.43%±2.84%。將HbA1c≤8%(18例)的患者定義為血糖控制尚可,HbA1c>8%(22例)的患者定義為血糖控制不佳。血糖控制尚可組有男性9例,女性9例,平均年齡(69.11±6.54)歲,糖尿病平均病程(13.39±5.19)年,患肢出現疼痛的平均時間(1.54±0.94)年,FBG平均值(6.59±0.81)mmol/L,HbA1c平均值7.32%±0.51%。血糖控制不佳組有男性15例,女性7例,平均年齡(61.14±9.41)歲,糖尿病平均病程(12.25±5.96)年,患肢出現疼痛的平均時間(2.32±1.72)年,FBG平均值(7.19±0.67)mmol/L,HbA1c平均值11.14%±2.82%。本研究經醫院倫理委員會審核批準,所有患者均簽署手術知情同意書。
納入標準(1)Ⅱ型糖尿病的診斷符合1999年WHO提出的診斷標準;(2)術前嚴格控制血糖:術前空腹血糖<8.0 mmol/L;(3)神經電生理檢查證實下肢神經存在神經傳導速度減慢,動作電位波幅降低;(4)符合以下外科手術指征(全部):①出現周圍神經病變,如麻木、疼痛、感覺減退等表現;②糖尿病是患者神經癥狀的唯一病因,排除血管病變、酒精中毒、放射線損害、重金屬中毒、維生素缺乏、尿毒癥等;③患肢外周血管功能正常;④兩點辨別覺(two point discrimination,TPD)增寬:拇趾TPD>9 mm;⑤病變部位Tinel征陽性;(5)足部無潰瘍創面或潰瘍病史。無心、肝、腎功能不全等嚴重合并癥。
手術方法[4]由同一經驗豐富的外科醫生對患者行下肢四聯周圍神經減壓手術,松解脛后神經、腓總神經、腓深神經和腓淺神經等4條神經。
脛后神經減壓術 在患肢踝管脛后神經走行處作一長約6 cm的切口,分離皮下組織,顯露并切開屈肌支持帶,于踝管內暴露脛后神經,游離脛后神經主干。將足底內外側神經之間的筋膜予以切除,仔細游離脛后神經的3個分支,即足底內側支、足底外側支及足跟支。
腓總神經減壓術 于患肢腓骨頸下方作一長約3~4 cm的斜形切口,切開深筋膜,定位并充分暴露腓總神經,游離神經周圍粘連組織直至腓總神經進入肌肉處,用顯微器械分離神經外膜,徹底減壓神經。
腓深神經減壓術 于足背第一、二趾骨近足趾端作一長約4 cm的切口,切開皮下組織,游離腓深神經。由于拇短伸肌腱橫跨于腓深神經之上,是造成腓深神經卡壓的原因之一,因此需由近端和遠端切斷并切除拇短伸肌腱,徹底松解神經。
腓淺神經減壓術 在外踝近端10~12 cm處作一平行腓骨的切口,分離皮下組織及神經周圍存在的粘連組織。由于腓淺神經變異較多,應仔細探查可能的分支以充分減壓,并使用顯微器械解壓神經外膜,徹底松解神經。
術前和術后檢測指標隨訪期間囑咐患者維持原先的糖尿病治療方案,注意監測血糖水平。在術后6個月由專人對患者進行隨訪,采用視覺模擬評分(visual analogue scale,VAS)、TPD和10 g單絲測驗(10 g-monofilament examination)來評估患者下肢疼痛、麻木的感覺癥狀,比較患者術前和術后下肢感覺的變化,并記錄潰瘍及截肢發生率。感覺神經功能的評估采用TPD和10 g單絲測驗。
疼痛程度的評估 采用VAS評分,以0~10分表示疼痛程度逐漸增強。以手術前后VAS評分的下降率來評定疼痛緩解的程度,若術后VAS評分下降>80%為明顯緩解,20%~80%為緩解,<20%為無變化,VAS上升者為惡化。
TPD 選擇患者第1、3、5足趾掌側面進行測量。測試前告知患者流程并囑咐其保持閉眼。在室溫下將探針作用于固定的足趾部位且不引起疼痛,詢問患者認為接觸是單點還是兩點。偶爾使用單根探針,這樣可以避免受試者認為被傳遞的總是雙點刺激。當受試者多次感知單點而不是兩點時,達到閾值,并將該閾值記錄在數據表中。
10 g單絲測驗 以患肢的大腳趾,中趾,小趾,1、3、5跖骨頭掌面,足底中央,足側面,足背及足跟等10處為檢查部位,測試前向告知患者流程并囑咐其保持閉眼;采用觸覺檢查筆的10 g尼龍絲端,將其垂直于測試處皮膚,施壓使尼龍絲彎曲約1 cm,詢問患者是否感受到刺激;如重復2次均不能感覺到刺激,判斷此點為陰性,檢查部位順序隨機。將能感覺到刺激的部位數目詳細記錄,若患側感覺到 8個刺激點或不足8個點視為異常[5]。
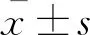
結 果
患者一般資料血糖控制尚可患者(HBA1c≤8%)與血糖控制不佳患者(HBA1c>8%)在性別、體重指數(body mass index,BMI)、糖尿病病程等和DPN病程方面差異均無統計學意義(表1)。
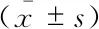
表1 兩組間人口統計學資料及相關指標的比較Tab 1 Comparison of demographic data and relevant index between the two groups
術后血糖控制情況術后6個月隨訪時患者FBG平均值為(7.37±1.28)mmol/L,與術前相比差異無統計學意義;HbA1c平均值8.15%±1.93%,較術前明顯下降(P<0.05)。
術后潰瘍發生率及截肢率在術后6個月隨訪過程中,所有患者下肢手術切口愈合良好,未出現感染,未發生因DPN所致的潰瘍和截肢。
下肢VAS的檢測結果術后6個月隨訪時,37.5%(15/40)的患者手術側下肢疼痛癥狀得到明顯緩解,47.5%(19/40)的患者手術側下肢疼痛癥狀緩解,所有患者VAS評分由術前(6.83±0.96)分下降至(3.73±1.28)分,差異有統計學意義(P<0.01)。血糖控制尚可患者的術前VAS評分與血糖控制不佳患者的評分無明顯差異,而前者術后VAS評分顯著低于后者(P<0.01,表2)。
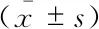
表2 DPN患者術前和術后VAS評分Tab 2 VAS values before and after operation in DPN patients
下肢10 g單絲測驗的結果術后6個月隨訪,10 g單絲測驗的均值由術前3.83±0.78上升至5.30±0.88,差異有統計學意義(P<0.01)。血糖控制尚可患者的術前10 g單絲測驗的分值與血糖控制不佳患者的分值無明顯差異,而術后的10 g單絲測驗結果前者顯著高于后者(P<0.01,表3)。
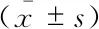
表3 DPN患者術前和術后10g單絲測驗Tab 3 10 g-monofilament examination before and after operation in DPN patients
下肢TPD的檢測結果術后6個月隨訪時,77.5%(31/40)的患者手術側下肢麻木癥狀有明顯緩解,術側拇趾TPD平均值由術前(13.10±1.36)mm下降至(7.35±1.59)mm,術側第3趾TPD平均值由術前(10.45±1.48)mm下降至(6.10±1.32)mm,術側小趾TPD平均值由術前(10.08±1.19)mm下降至(7.03±1.05)mm,差異均有統計學意義(P<0.01)。血糖控制尚可患者第1、3、5足趾術前TPD與血糖控制不佳患者無明顯差異,而前者術后TPD均顯著低于后者(P<0.05)(表 4)。
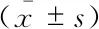
表4 DPN患者術前和術后TPDTab 4 TPD before and after operation in DPN patients
討 論
周圍神經減壓術通過松解神經通路上的受壓部位,使神經纖維恢復正常的營養和血供,從而緩解癥狀。自Dellon于1992年首先應用周圍神經減壓術治療多發DPN,國內外相關研究也證實了這項技術在DPN治療中的效果。一項包含1 526名糖尿病患者的隊列研究描述了周圍神經減壓手術的結果,并指出該技術對患者的疼痛癥狀、感覺功能及神經傳導速度的恢復有積極作用[1]。然而,有學者對該技術持保留態度,認為報道的研究多為觀察性研究,缺乏隨機對照研究,且部分研究長期隨訪后反饋的療效要略差于術后短期內的療效。最近一項對42例DPN患者進行的單中心、非盲、隨機對照試驗,以同一患者的術測下肢為試驗組,對側下肢作為對照組。在這項研究中,74%的患者在術后3、6、12月的隨訪中顯示疼痛及感覺功能障礙癥狀改善,但第12個月時的療效略差于第3個月[6]。周圍神經減壓術可以解除慢性卡壓造成的外周神經損傷,恢復感覺、緩解疼痛和麻木等癥狀,但不是所有DPN患者都具有手術指征。該術式適用于伴有疼痛、麻木等癥狀的確診為糖尿病的Tinel征陽性的患者。Tinel征是判斷手術預后的重要標志,Tinel征陽性提示神經再生能力尚存,在術后獲得滿意療效的概率較高[7]。此外TPD也是評估外周神經受壓程度的重要指標,TPD喪失提示患者周圍神經軸索缺失,預后較差。
以往研究多集中在對周圍神經減壓術治療DPN臨床效果的評估和各種評估方式的比較。很少有研究對可能影響手術療效的因素進行分析。本研究中,將40例DPN患者以HbA1c=8%為界限,分為血糖控制尚可組和血糖控制較差組。這一分組標準考慮到DPN患者糖尿病病程多超過10年,對血糖的長期監測和控制不夠嚴格。根據美國糖尿病協會(ADA)2017年發布的糖尿病診療標準,血糖控制不佳患者HbA1c目標值可定為8%。HbA1c可有效反映患者2~3個月內血糖的控制情況。本研究采用VAS評分、10 g單絲測驗和TPD作為評估手術療效的指標。雖然這3項指標都較為主觀,但成本低廉、應用方便且能直觀反映患者術后恢復情況。神經電生理檢查是在評估DPN病情的多種方法中最為客觀、敏感、可靠,然而由于其費時、費力及成本高,難以在門診隨訪過程中廣泛應用;因此本研究僅將其作為DPN的診斷標準之一。研究結果表明,血糖控制尚可患者和血糖控制不佳患者術前各項指標均無顯著差異(P>0.05),前者術后疼痛和感覺障礙的改善程度均明顯高于后者(P<0.05)。由此說明血糖控制尚可患者接受周圍神經減壓術的效果要優于血糖控制不佳患者。長期良好的血糖控制不僅可預防、延緩DPN發生與進展,還可改善神經減壓術的治療效果,因此嚴格控制血糖是治療DPN的基礎。
本研究結果表明,周圍神經減壓術可有效緩解DPN患者的疼痛和感覺障礙癥狀,術前血糖控制情況對手術患者的預后至關重要。VAS評分、10 g單絲測驗和TPD的結合對DPN患者的術前術后綜合評估有重要價值。

