急性腦卒中患者介入溶栓治療術中的血壓管理
陳廷靜,盧 蓉,平自玲
(陸軍軍醫大學大坪醫院野戰外科研究所放射科 重慶 400010)
高血壓是一種慢性疾病,亦可作為部分心腦血管疾病的重要危險因素,腦卒中合并高血壓十分常見,但臨床針對急性腦卒中患者如何控制血壓水平尚無統一的界定,導致急性腦卒中患者血壓升高的主要原因與腦卒中的應激反應激活神經內分泌系統、腦部自主神經中樞受損等有關[1-2]。正常生理狀況下血壓波動可增加腦灌注,改善缺血腦組織的灌注水平,挽救缺血的腦組織,發病后患者早期血壓波動大,血壓值升高會增加腦部血管的血流動力學壓力,影響大腦組織灌注,導致腦水腫出現,因此為降低溶栓后并發癥,需控制血壓穩定[3]。研究納入我院于2017年至2018年6月收治的199例急性腦卒中患者,分析介入溶栓治療術中積極降壓與標準降壓的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料
納入我院于2017年至2018年6月收治的199例急性腦卒中患者,采用電腦隨機法將其劃分為觀察組101例與對照組98例,其中觀察組:男性58例、女性43例,年齡范圍在21~87歲,平均為(55.8±4.7)歲,其中合并原發性高血壓者52例;對照組:男性56例、女性42例,年齡范圍在20~85歲,平均為(56.3±5.0)歲,其中合并原發性高血壓者55例。兩組患者疾病一般資料結果比較無統計學意義,P>0.05。
入組標準:所有參與本項實驗研究的受試者或家屬均在獲悉操作程序和潛在的不適和風險后簽署手術知情同意書;臨床癥狀與頭顱CT與MRI檢查結果均符合急性腦卒中診斷標準[4];均在溶栓時間窗內。
排除標準:排除腦出血患者;排除研究前1周行動脈穿刺的患者;排除合并顱內腫瘤患者;排除凝血機制障礙的患者;排除肝腎功能異常的患者。
1.2 方法
兩組患者術中持續心電監護,仰臥,2%鹽酸利多卡因局部浸潤麻醉后,以Seldinger法穿刺股動脈造影后進行腦血管支架成形術治療或介入支架取栓或者藥物動脈內接觸溶栓等治療。術中儀器設備:美國GE公司Innova 3100數字化平板血管造影機、雙屏顯示監護儀、負壓吸引裝置、氧氣裝置、除顫儀、呼吸機等。術中器械:各種型號鞘管、導管、導絲、球囊、支架、微導管等。
降壓藥選用微泵泵入烏拉地爾或者佩爾地平根據患者血壓水平調整劑量,觀察組將患者收縮壓降至130~140mmHg,并至少維持72h;對照組將收縮壓控制<180 mmHg,且至少保持72h。
1.3 觀察指標
采用中文版NIHSS評分進行評估[5],包括11個條目,分別為下肢肌力、意識、面癱、忽視癥、感覺、共濟失調、視野、上肢肌力、構音障礙、凝視、失語;評分高表示神經功能缺損程度高;輕度缺損:0~15分;中度:16~30分;重度:31~45分。
1.4 統計學處理
2 結果
2.1 評估兩組介入術前、術后24h、術后3d NIHSS評分
介入術前、術后24h、術后3d兩組患者NIHSS評分結果比較均無統計學意義,P>0.05;見表1。
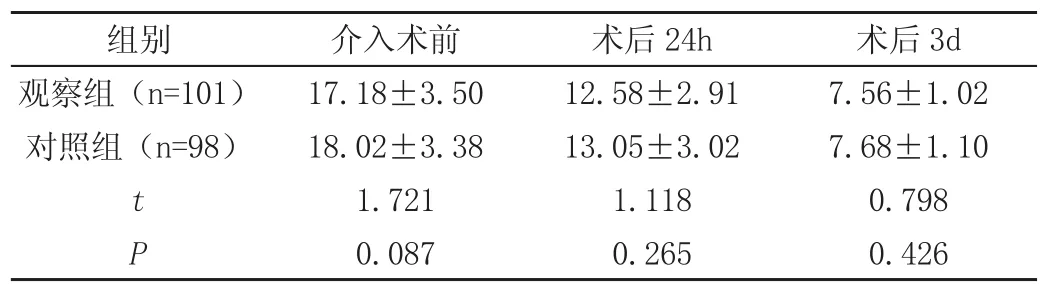
表1 比較兩組介入術前、術后24h、術后3d NIHSS評分(分)
3 討論
急性腦卒中時腦血流量的變化直接與機體腦功能的恢復有關,當急性腦卒中患者合并顱內壓升高時顱內靜脈壁收到顱內壓影響,導致腦灌注壓改變,為確保腦血流量穩定,腦血流自動調節功能會發揮相應作用,血壓的波動直接影響腦部缺血區域的血液灌注[6]。腦卒中急性期血壓升高代表機體自身調節作用,增加腦血流量以改善腦供血;此外腦卒中患者發病后情緒緊張、其他生理應激反應、頭痛等因素均可能影響血壓水平,血壓變化可提示病情好轉情況,急性腦卒中患者的血壓水平與疾病預后效果之間存在U型關系,當血壓過高或過低時均可能提示預后較差。大部分急性腦卒中患者接受溶栓治療后血壓水平會出現一定程度的下降,而臨床就腦卒中急性期是否應該主動聯合降壓藥對血壓進行干預目前尚未清楚[7]。
對靜脈溶栓后接受介入術治療的患者而言,血壓需控制在180/100mmHg以下,以避免術后腦出血發生;如患者術前未接受靜脈溶栓治療,則需將血壓控制在相對較低的范圍,為避免發生過度灌注現象。介入術中護士需重點關注患者血壓變化,每隔5分鐘需測量1次血壓,監測血壓值波動,實時繪制血壓曲線圖,及時提醒醫生患者血壓波動變化,警惕顱內出血或其他并發癥風險,醫生需綜合評估患者的心功能、血管情況,尋求最適宜的血壓閾值,當術中打開閉塞血管后血壓控制需比基礎血壓低20mmHg左右,但需高于90/60mmHg。同時需重視術中心電監測與管理,常規進行雙屏心電監護,一旦發現存在多種異常節律與波形變化,則需快速通知醫師尋找原因,必要時可聯合其他科室共同解決。術后患者進入神內CCU接受24h監護與觀察,常規要求術后24h內每小時記錄患者生命體征值,每天定時進行神經功能缺損評分,觀察穿刺點情況,告訴風險預防意識,術后24h內及時復查影像學檢查,確定是否存在顱內出血表現,有必要者需為患者提供長期隨訪。
綜上所述,介入溶栓治療術中積極降壓與標準降壓對急性腦卒中患者均有效,對患者預后未產生不良影響。

