輸入性癤腫型皮膚蠅蛆病一例及致病瘤蠅COⅠ基因序列分析
張瑾 王玉蘭 滕新棟 徐翮飛 岳巧云 朱可 陳曉光
1山東國際旅行衛生保健中心,青島 266071;2日照國際旅行衛生保健中心,山東 日照 276800;3中山出入境檢驗檢疫局技術中心,廣東 中山 528403
蠅蛆病是一種寄生蟲病,由蠅的幼蟲寄生在人或動物組織引起。蠅蛆病廣泛分布在熱帶和亞熱帶地區,包括中美洲、南美洲以及非洲[1],其他地區呈散在發病。根據幼蟲寄生的部位可將蠅蛆病分為皮膚蠅蛆病、口腔蠅蛆病、眼蠅蛆病、鼻蠅蛆病、泌尿生殖系統蠅蛆病,其中皮膚蠅蛆病最為多見。寄生幼蟲種類不同,引起的皮膚蠅蛆病呈現不同的皮損類型,主要包括癤腫型、匍行疹型和外傷型[2]。癤腫型皮膚蠅蛆病主要表現為幼蟲侵入皮下形成杏核大小、高出皮面的紅色腫塊。膚蠅屬(Dermatobia spp.)、瘤蠅屬(Cordylobia spp.)、黃蠅屬(Cuterebra spp.)和污蠅屬(Wohlfahrtia spp.)的一些蠅類可引起人類癤腫型蠅蛆病[1],具有地理分布特點。流行于中美洲和南美洲的癤腫型皮膚蠅蛆病多由人膚蠅(Dermatobia hominis)引發,而非洲癤腫型蠅蛆病則由盾波蠅—嗜人瘤蠅(Cordylobia anthropohaga)、Cordylobia rodhaini和Cordylobia ruandae傳播[3-4],其中嗜人瘤蠅是引起非洲癤腫型蠅蛆病的主要病原。黃蠅屬是美國獲得性癤腫型蠅蛆病的主要病原[5]。污蠅屬的Wohlfahrtia vigil和Wohlfahrtia opaca主要分布在北美和南歐地區,主要引起兒童癤腫型蠅蛆病[6]。
我們報道1例輸入性癤腫型皮膚蠅蛆病,檢索知網、萬方及維普數據庫(建庫至2018年)顯示,本例輸入性癤腫型皮膚蠅蛆病在山東省為首例報道。
病歷資料
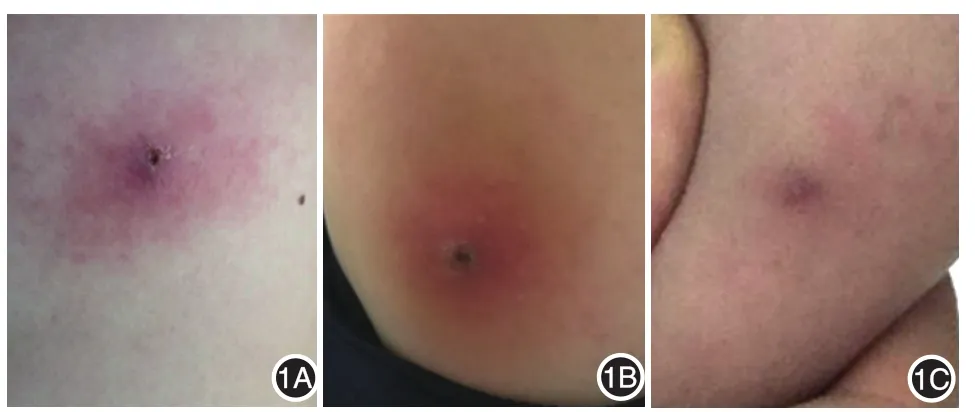
圖1 癤腫型皮膚蠅蛆病患者癤腫樣皮損1A:左胸外側;1B:左上臂內側;1C:4個月后患者左上臂內側皮損消退,遺留色素沉著
患者女,33歲,于2018年4月12日前往非洲加納進行商務考察,在加納期間一直住在市區家庭旅館,自備睡袋。4月20日前往加納某林區進行木材考察,在林區停留半小時,未采取任何防蚊蟲措施。5月9日從加納前往喀麥隆,也入住當地家庭旅館。患者在非洲逗留期間有蚊蟲叮咬史,也曾多次在戶外晾曬衣物。患者5月10日左右發現左上臂內側和左側胸部外側出現兩處紅疹,之后丘疹逐漸增大為結節,局部潮紅腫脹,伴明顯刺痛及瘙癢。5月13日出現一過性低熱。患者在皮損部位涂驅蚊藥和蘆薈膏后,出現燒灼感,自述皮損處有陣發性涌動感伴液體滲出。患者于5月20日回國,皮損處持續有液體滲出,23日晚自行從兩處皮損處分別擠出一條淡乳黃色蠕動的蟲體,隨后前往日照國際旅行衛生保健中心就診。就診時,左上臂內側和左側胸部外側可見癤性隆起,直徑1~2 cm,鮮紅色,邊緣不規則,觸之較硬,皮損表面中央有小孔(圖1)。血常規示嗜酸性粒細胞0.78×109/L[參考值(0.05~0.50)×109/L],紅細胞沉降率45 mm/1 h,尿糞常規、肝腎功能和血電解質檢查等均未見異常。
蟲體形態學觀察
應用OLYMPUS光學顯微鏡和體視顯微鏡觀察蟲體,發現幼蟲5.0 mm×2.5 mm大小,淡黃色,圓柱形,由11節組成(圖2A)。第Ⅲ~Ⅷ體節有大量散在的黑色棘刺(圖2B),第Ⅸ~Ⅺ節基本無棘刺。頭節有一對黑色彎曲,前端尖的口鉤從口腔內伸出(圖2C)。末節上有兩個氣門,每個氣門有3個氣門導管(圖3)。這些特征都符合嗜人瘤蠅三期幼蟲的形態特征。
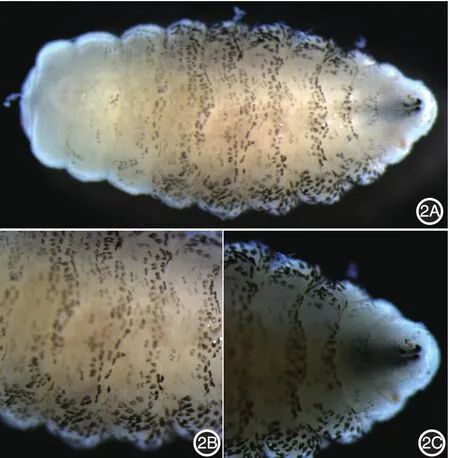
圖2 自患者皮損處擠出的蠅蛆腹面2A:幼蟲腹面;2B:黑色棘刺;2C:口鉤

圖3 自患者皮損處擠出的蠅蛆背面3A:幼蟲背面;3B:氣門導管
COⅠ基因擴增和序列比對
取蟲體組織約10 g,剪碎,使用TaKaRa MiniBEST Universal Genomic DNA Extraction Kit Ver.5.0(9765)提取蟲體DNA,置于-20℃保存備用。采用雙翅目國際通用引物LCO1490(5′-GG TCAACAAATCATAAAGATATTGG-3′)和HCO2198(5′-TAAACTTCAGGGTGACCAAAAAATCA-3′)擴增COⅠ基因序列,其中引物由生工生物工程(上海)股份有限公司合成,具體反應體系和擴增條件參考文獻[7]。反應條件:94℃變性5 min;94℃30 s,51℃60 s,72℃1 min,35個循環;72℃延伸10 min。對PCR產物進行20 g/L瓊脂糖凝膠電泳,紫外燈下觀察。結果顯示,幼蟲樣本擴增出650 bp左右的目的基因,與預期大小一致(結果未示)。測序后經BLAST比對分析顯示,擴增序列與嗜人瘤蠅COⅠ基因(GenBank登錄號為FR719158.1)序列相似性為99%。擴增序列已遞交NCBI GenBank,登錄號為MH807576。
進化樹構建
根據雙翅目麗蠅科和狂蠅科蠅種的COⅠ基因序列,采用Mega 6.0軟件通過最大似然法選擇Construct/Test Neighbor-Joining Tree構建系統進化樹。從親緣關系來看,該樣本與喀麥隆2010年分離的嗜人瘤蠅COⅠ基因FR719158.1親緣關系最近,在系統進化樹上聚集在一起(圖4)。
轉歸
患者拒絕做進一步的病理學檢測和治療,回家后自行服用頭孢地尼每次100 mg,每日3次,連續服用3 d。1周后皮損紅腫消退,破潰處結痂脫落。4個月后,皮損處僅殘留色素沉著(圖1C)。
討論
1840年英國昆蟲學家Hope首次對蠅蛆病進行描述,是一種由昆蟲綱雙翅目環裂亞目昆蟲幼蟲寄生于人或動物組織導致的一類人畜共患疾病,其中皮膚蠅蛆病最為多見。癤腫型蠅蛆病是皮膚蠅蛆病的一種,主要分布在中南美洲和非洲,近年來,隨著國際旅行和國際貿易的飛速發展,從這些地區返回的旅行者患癤腫型蠅蛆病的病例也時有報道[8-10]。本文中患者結合臨床表現、非洲旅行史、嗜酸性粒細胞計數升高和紅細胞沉降率升高等特點,以及皮損處擠出幼蟲的鑒定結果,符合癤腫型蠅蛆病的診斷。皮膚蠅蛆病通常預后良好。徹底清除幼蟲后,破損皮膚將很快恢復,不會導致瘢痕的出現。但如果清除幼蟲不徹底,易引起嚴重的炎癥反應。
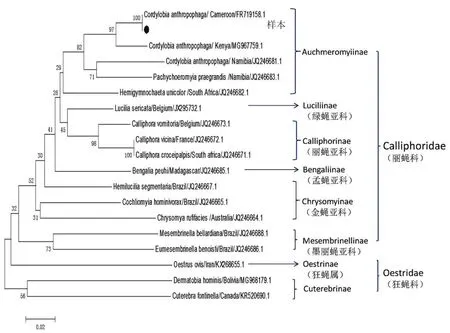
圖4 基于雙翅目麗蠅科和狂蠅科COⅠ基因構建的進化樹
狂蠅科皮蠅屬人膚蠅(Dermatobia hominis)和麗蠅科瘤蠅屬嗜人瘤蠅分別是美洲和非洲癤腫型蠅蛆病的主要病原[1]。由于感染方式不同,這兩種蠅引起的蠅蛆病臨床特點也有差別,人膚蠅導致的癤腫型蠅蛆病的皮損可發生于任何暴露的皮膚表面,但多見于頭皮;嗜人瘤蠅引起的蠅蛆病多表現為衣物遮蓋的上肢、大腿、臀部和陰囊的多發性皮損。本報道中患者有兩處皮損,分別位于左上臂內側和左側胸部外側,患者在非洲期間多次在戶外晾曬衣物,因此推測可能通過穿著晾曬時污染了蠅卵的衣物而感染。除了嗜人瘤蠅,瘤蠅屬的Cordylobia rodhaini和Cordylobia ruandae也是非洲癤腫型蠅蛆病的病原[11],Cordylobia ruandae主要分布在扎依爾和盧旺達邊界地區,目前尚未見報道引起旅行者皮膚蠅蛆病。嗜人瘤蠅和Cordylobia rodhaini均有報道導致旅行者皮膚蠅蛆病,但這兩種瘤蠅的幼蟲在形態學上有明顯區別。嗜人瘤蠅成熟的三期幼蟲通常長13~15 mm,較Cordylobia rodhaini成熟的三期幼蟲短(通常長23 mm);嗜人瘤蠅幼蟲黑色棘刺遍布全身,而Cordylobia rodhaini幼蟲黑色棘刺長而疏;嗜人瘤蠅幼蟲口鉤前端尖,Cordylobia rodhaini幼蟲口鉤前端寬扁且帶有圓錐齒;嗜人瘤蠅幼蟲氣門導管輕微彎曲,Cordylobia rodhaini幼蟲具有盤曲狀的氣門導管。本報道中患者皮損處擠出的幼蟲完全符合嗜人瘤蠅三期幼蟲的形態特點。
隨著我國對外開放程度的不斷擴大,國際間交流增加,感染性疾病傳播的風險也日益上升。GeoSentinel監測數據顯示,8%~12%的國際旅行者報道出現皮膚疾病,其中蠅蛆病占7%~11%[12],患者多為前往非洲地區的旅行者。結合臨床癥狀、熱帶地區的居住史、皮下腫塊或結節內找到蟲體,或皮損處組織病理檢查呈嗜酸性肉芽腫,真皮內有局限性嗜酸性粒細胞浸潤,可見蟲體斷面等即可明確診斷皮膚蠅蛆病,但臨床仍常會出現誤診。醫護人員應加強熱帶病學習和相關知識積累,同時對患者旅行史的回顧也將在疾病診斷中起到關鍵性作用。此外,對皮損處的影像學檢查可作為輔助的診療手段,有報道發現乳腺蠅蛆病患者乳腺X光和超聲波檢查有特異性改變[13]。然而,對寄生蟲進行鑒定仍是寄生蟲病診斷的金標準。常規的形態學鑒定對實驗室人員專業要求高,需要具備專業的寄生蟲和昆蟲學知識才能保證鑒定的準確性,而基因條碼技術提供了更簡便、準確的蟲種鑒定方法,值得推廣[14]。我們利用線粒體COⅠ基因測序,成功將患者皮損處擠出的蟲體鑒定為嗜人瘤蠅,并通過構建基因進化樹確定樣本與喀麥隆2010年分離的嗜人瘤蠅COⅠ基因FR719158.1親緣關系最近,實現了對幼蟲物種的溯源。加強對國際旅行者防病知識的宣教是減少這類輸入性疾病的根本措施,對于蠅蛆病的預防措施主要是減少暴露,包括使用物理和化學的防蚊方法以及燙熨晾曬過的衣物等。

