腎病綜合征患兒外周血T淋巴細胞亞群、免疫球蛋白、補體表達觀察
王軍,袁純輝,袁文,孫紅,向贇
(華中科技大學同濟醫學院附屬武漢兒童醫院,武漢430015)
腎病綜合征(nephrotic syndrome, NS)是兒童時期最常見的腎臟疾病之一,其特點是蛋白尿、低蛋白血癥、水腫[1]。兒童NS可分為原發性、繼發性和先天性三種類型,其中原發性NS最多見,約占90%,兒童原發性NS中最常見的病理類型為微小病變型,該病發病高峰為3~5歲,男孩發病率高于女孩,預后常較好;繼發性NS多繼發于全身及系統性疾病如乙型肝炎病毒、過敏性紫癜性、系統性紅斑狼瘡及川崎病等疾病;先天性NS較少見[2]。目前臨床上主要依據患者對糖皮質激素類藥物的治療是否敏感而進行分型,可分為激素敏感性、激素抵抗性及激素依賴性三種[1]。對于激素敏感性NS給予足量激素的沖擊療法一般是可以完全緩解的,但少數易復發并發展為頻發性或激素依賴性NS。而激素依賴性或者激素抵抗性NS常常聯合使用免疫抑制劑,由于患兒本身免疫力較弱,故患兒伴發感染的機率常增加,這又進一步增加患兒復發的頻率,造成惡性循環,預后較差。因此探究NS患者機體免疫功能的變化、發病機制及其治療成為臨床研究的熱點。
目前,NS的病因及發病機制尚不明確,但研究[3, 4]表明NS患者體內免疫細胞及功能異常,腎小球炎癥性損傷,腎小球濾過屏障出現障礙,使得患者體內血細胞及蛋白質從腎小球毛細血管中丟失入尿,形成蛋白尿、低蛋白血癥、水腫為主要表現的臨床癥狀。因此NS患者體內淋巴細胞亞群及免疫功能異常改變在NS的發生發展中的重要作用尤為值得關注。我們觀察了220例NS患兒外周血免疫細胞、免疫球蛋白及補體的改變,旨在為進一步探究NS患者潛在的免疫學發病機制奠定堅實的基礎。
1 資料與方法
1.1 臨床資料 收集武漢兒童醫院2017年9月~2018年4月明確癥斷為NS的患兒220例,其中男179例,女41例,男女比例為4.37∶1,年齡1~17歲。NS患兒診斷標準參考2016年中華醫學會兒童激素敏感、復發/依賴腎病綜合征診治循證指南[5]。同期選取健康體檢兒童50例作為對照組,其中男40例,女10例,男女之比為4∶1,年齡1~17歲。本研究經本院倫理委員會批準同意,納入者或其家屬均簽署知情同意書。
1.2 外周血T淋巴細胞亞群、免疫球蛋白、補體檢測 NS組入院后治療前抽取外周血,分別裝入無抗凝劑分離膠管和EDTA抗凝管各3 mL,晨尿3 mL;對照組分別收集無抗凝劑分離膠管血標本和EDTA抗凝血標本各3 mL,晨尿3 mL。采用羅氏 cobas 8000全自動生化分析儀檢測血清總蛋白(TP)及血清白蛋白(ALB)含量。EDTA抗凝劑血標本經樣本前處理后采用BD FACSCantoⅡ流式細胞儀檢測外周血CD3+、CD4+、CD8+、CD19+、CD16+CD56+細胞數量并分析其細胞比例。無抗凝劑分離膠管血標本分離血清后采用西門子BN-Ⅱ特種蛋白分析儀采用速率散射免疫比濁法檢測免疫球蛋白IgA、IgG、IgM及補體C3、C4。收集晨尿離心后加入標本穩定劑采用西門子BN-Ⅱ特種蛋白分析儀檢測尿微量白蛋白(U-ALB)及尿β2微球蛋白(U-β2-MG)。
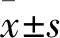
2 結果
2.1 兩組血清TP、ALB含量比較 觀察組血清TP、ALB含量分別為(56.1±13.4)、(32.8±12.9)g/L,對照組分別為(64.8±6.1)、(46.6±2.3)g/L,二者比較,P均<0.05。
2.2 兩組淋巴細胞亞群數量比較 兩組淋巴細胞亞群數量比較見表1。兩組淋巴細胞亞群比例比較見表2。

表1 觀察組與健康對照組淋巴細胞亞群數量(個
注:與對照組比較,*P<0.05。

表2 兩組淋巴細胞亞群比例比例
注:與對照組比較,*P<0.05。
2.3 兩組血清IgA、IgG、IgM、C3、C4水平比較 兩組血清IgA、IgG、IgM、C3、C4水平比較見表3。

表3 兩組血清IgA、IgG、IgM、C3、C4水平比較
注:與對照組比較,*P<0.05。
2.4 兩組尿液U-ALB 、U-β2-MG水平比較 觀察組尿液U-ALB 、U-β2-MG水平分別為(5 318.6±1 141.3)、(1.2±0.3)mg/L,對照組分別為<10.7、<0.22 mg/L,二者比較,P均<0.05。
3 討論
目前NS的病因尚不明確,故在臨床的治療過程中常出現病情反復。持續蛋白尿、低蛋白血癥等臨床癥狀嚴重影響著患兒的生長發育[6]。本研究對NS患者及正常對照者血清及尿液標本進行檢測,發現NS患者體內TP與ALB顯著低于正常對照組,而尿液中U-ALB 、U-β2-MG明顯升高,符合NS患者低蛋白血癥、大量蛋白尿的主要臨床表現,因此,鑒于蛋白尿及低蛋白血癥對患兒的影響,臨床對于診斷為NS的患者應盡早給予激素沖擊療法,減少患兒蛋白尿的持續時間,減少對患兒生長發育等腎臟外的影響。U-β2-MG作為腎臟損傷的一個較為敏感的指標[7],NS患者尿液中U-β2-MG顯著升高,說明NS患者腎臟已經出現較為明顯的損傷,故臨床進行激素沖擊療法等治療時應密切關注患者腎臟功能的變化,給與護腎的治療。
NS為兒童時期常見的機體免疫功能異常性腎臟疾病[8],雖然發病機制尚不清楚,但研究表明其發病與外周血淋巴細胞數量、淋巴細胞亞群間比例失調、功能異常及淋巴細胞亞群在腎間質浸潤密切相關[9~12]。研究[13]表明在特發性腎病綜合癥(INS)患者中B淋巴細胞、NK細胞及NKT細胞較正常對照組低,而表達TNF-α的CD4+T細胞增高,表達IFN-γ的細胞毒性T細胞降低。也有研究[14]報道,原發性腎病綜合癥患者患兒外周血T淋巴細胞分布正常,緩解期因CD4+T細胞降低和CD8+T細胞增高,導致CD4+/CD8+下降,這可能與患兒聯合使用激素及免疫抑制劑治療有關。兒童微小病變型NS患者與正常對照者T淋巴細胞數量無差異,主要表現為CD4+、CD8+細胞亞群比例的改變及比例失調。本研究結果表明在NS患兒中T淋巴細胞亞群雖然數量上沒有顯著變化,但是CD3+、CD8+細胞比例顯著升高,CD4+變化不顯著,Th/Ts顯著降低,B淋巴細胞、NK細胞顯著減少。這都表明NS患者體內存在著免疫功能的紊亂,CD4+、CD8+細胞亞群比例失調,其在NS的發病致病過程中起著重要的作用。本研究僅對CD4+、CD8+細胞進行初步的檢測分析,而對于CD4+、CD8+細胞更深入的亞群分析及功能研究有待進一步探討。
活動期NS患兒體液免疫功能紊亂,表現為血清IgG水平降低,IgM增高或正常,尤其是當患兒未使用維持劑量激素或停用激素時,血清IgG 水平明顯降低,易繼發細菌和病毒的感染,加重患兒病情。但當患兒病情逐漸緩解時,IgG水平逐漸趨于正常。本研究發現NS患兒體內IgG水平雖和正常對照相比,略有降低,但無統計學意義,這可能與患兒處于緩解狀態有關。同時本研究還發現NS患兒體內IgA、IgM及補體C3增高,這與Zhu等[15]報道微小病變患者體內IgA、C3較正常對照組顯著升高一致;與朱永朝等[4]報道NS患者體內IgA、C3較低不同,這可能是由于研究對象及疾病狀態不同,機體免疫功能存在差異有關。補體C3的增高可能是免疫反應過程中的過度激活所致。Roy等[16]研究表明IgG/IgM的比值可以反應患者對激素的敏感程度,當IgG/IgM>3時,表明患者對大多數激素敏感;否則患者易出現激素耐藥、頻繁復發等狀況。
研究[17]顯示,糖皮質激素對NS患者進行沖擊治療時,患者免疫功能也會受損,表現為細胞免疫和體液免疫的低下。如在對NS患者進行糖皮質激素沖擊治療時,胸腺中對激素高度敏感的CD4+CD8+細胞易發生凋亡,雖對成熟淋巴細胞影響較小,但可顯著減少循環T淋巴細胞的數目。這也可能是本研究中NS患者T淋巴細胞數量變化不明顯,但是T淋巴細胞亞群發生變化的一個重要原因,對于這一機制尚需進一步探討。而且糖皮質激素還可抑制B淋巴細胞向漿細胞的轉化,抑制機體體液免疫,減少抗體的生成,同時干擾補體參與免疫反應[18]。這也與本研究顯示NS患者B淋巴細胞顯著減少相一致。而且研究還顯示糖皮質激素的治療對機體免疫功能的影響會增加患者感染的風險,且這種風險與激素的使用劑量呈正相關[19]。所以在對NS進行激素治療時需密切關注患者機體免疫功能的變化,尤其是淋巴細胞亞群數量及比例的變化,這對于及時調整患者激素使用量減少患者感染、復發等風險具有重要的指導意義。
綜上所述,NS患兒體內存在免疫功能紊亂,主表現為Th/Ts的倒置、細胞免疫、體液免疫和NK細胞介導的固有免疫功能下調。外周血淋巴細胞亞群數量及比例變化、血清免疫球蛋白及補體的檢測在NS患兒的診斷與治療中具有十分重要的指導意義。

