圍產期心肌病與心血管受體β1-受體和M2-受體自身抗體的相關性研究
劉金萍
(河南省西平縣婦幼保健院婦產科 西平 463900)
圍產期心肌病(Peripartum Cardiomypathy,PPCM)為妊娠最后1個月之前未發現,出現在妊娠最后1個月或產后5個月并排除其他原因引起的心力衰竭性疾病,左室射血分數一般低于45%,會表現出明顯的心臟泵血功能衰竭,左室射血分數低于35%者常發生動脈栓塞,引發腦缺血、肺栓塞和急性心、腎、脾梗死等嚴重并發癥,預后較差[1~2]。圍產期心肌病的具體發病機制尚不明確,相關研究認為該病與病毒感染、炎癥、氧化應激、泌乳素、自身免疫機制失衡、血管生成失衡、胎兒干細胞影響、高齡、妊娠高血壓和多胎等因素相關[3]。本研究旨在研究圍產期心肌病與心血管受體β1-受體和M2-受體自身抗體的相關性,進一步分析圍產期心肌病的相關因素,為臨床治療提供一定的參考依據。現報道如下:
1 資料與方法
1.1 一般資料 選取2016年1月~2017年1月我院收治的42例圍產期心肌病妊娠患者作為觀察組,年齡 27~39歲,平均年齡(29.67±3.45)歲;合并妊娠高血壓病者23例;NYHA心功能分級:Ⅱ級者2例,Ⅲ級者18例,Ⅳ級者22例;妊娠最后1個月發病者19例,產后5個月內發病者23例。選取同期來我院進行產檢的42例正常妊娠孕婦作為對照組,年齡26~38歲,平均年齡(29.22±3.27)歲。兩組患者的年齡相比較,差異無統計學意義,P>0.05,具有可比性。
1.2 納入標準 NYHA心功能分級Ⅱ~Ⅳ級者;竇性心律者;左室射血分數<40%,左室縮短分數<30%者;在妊娠最后1個月或產后5個月出現心力衰竭癥狀者。
1.3 排除標準 因明確原因導致心臟病變者;伴有影響免疫標記物升高的其他疾病者;血壓>160/100 mm Hg者;血紅蛋白低于90 g/L者。
1.4 研究方法
1.4.1 收集基本資料 收集兩組產婦的基本資料,包括NYHA心功能分級、血壓、心率和超聲心動圖檢查結果(包括左室射血分數、左心室大小、內徑和收縮功能等)。
1.4.2 β1-受體和M2-受體自身抗體檢測 采集靜息平臥狀態下靜脈血5 ml置抗凝管中,采用ELISA方法進行檢測,以(標本OD值/空白對照OD值-空白對照OD值/空白對照OD值)≥2.1為陽性。
1.5 觀察指標 比較兩組產婦的臨床資料、β1-受體和M2-受體自身抗體平均滴度和陽性率。
1.6 統計學方法 數據處理采用SPSS22.0統計學軟件,計數資料以%表示,采用χ2或Fisher確切概率法(理論頻數小于5時)檢驗,采用Spearman相關系數進行相關性分析,計量資料以(±s)表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組產婦β1-受體和M2-受體自身抗體平均滴度和陽性率比較 觀察組產婦的β1-受體和M2-受體自身抗體平均滴度和抗體陽性率明顯高于對照組產婦,差異均有統計學意義,P<0.05。見表1。
表1 兩組β1-受體和M2-受體自身抗體平均滴度和陽性率比較
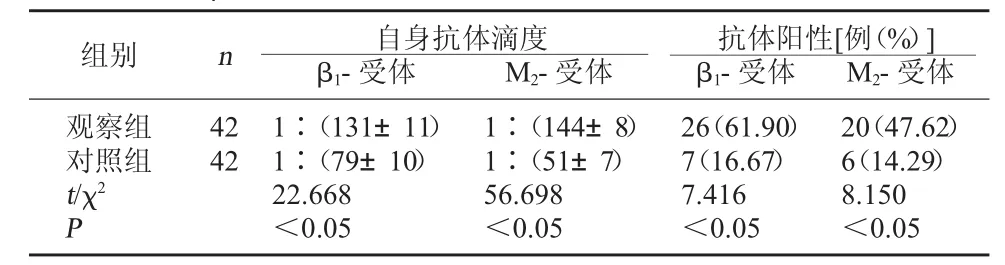
表1 兩組β1-受體和M2-受體自身抗體平均滴度和陽性率比較
組別 n 自身抗體滴度β1-受體 M2-受體抗體陽性[例(%)]β1-受體 M2-受體觀察組對照組t/χ2 P 42 42 1∶(131±11)1∶(79±10)22.668<0.05 1∶(144±8)1∶(51±7)56.698<0.05 26(61.90)7(16.67)7.416<0.05 20(47.62)6(14.29)8.150<0.05
2.2 兩組產婦臨床資料分析 兩組產婦的年齡相比較,差異無統計學意義,P>0.05;觀察組產婦的心率、收縮壓、舒張壓、左室舒張末期內徑和左室收縮末期內徑等均明顯高于對照組,左室射血分數和左室縮短分數均明顯低于對照組,差異均有統計學意義,P<0.05。見表 2。
表2 兩組產婦臨床資料分析

表2 兩組產婦臨床資料分析
臨床指標 觀察組 對照組 t P年齡(歲)心率(次/分)收縮壓(mm Hg)舒張壓(mm Hg)左室射血分數(%)左室縮短分數(%)左室舒張末期內徑(mm)左室收縮末期內徑(mm)29.67±3.45 102.19±15.21 137.56±12.70 88.64±7.15 37.89±5.35 18.61±4.27 58.77±6.48 46.08±5.22 29.22±3.27 84.25±14.93 117.38±8.46 72.36±6.53 68.72±4.73 42.10±3.96 44.51±5.32 26.91±3.87 0.613 5.455 8.570 10.896 27.979 26.141 11.023 19.119>0.05<0.05<0.05<0.05<0.05<0.05<0.05<0.05
2.3 相關性分析 經Spearman相關檢驗分析,β1-受體和M2-受體自身抗體的相關系數為0.893,P<0.05;β1-受體自身抗體滴度及陽性率與左室舒張末期內徑的相關系數分別為0.617和0.724,P<0.05;與左室收縮末期內徑的相關系數分別為0.648和0.733,P<0.05;與心功能的相關系數分別為0.889和0.752,P<0.05;與以上指標均呈正相關。β1-受體自身抗體滴度及陽性率與左室射血分數的相關系數分別為-0.579和-0.615,P<0.05;與左室縮短分數的相關系數分別為-0.471和-0.556,P<0.05;與以上指標均呈負相關。M2-受體自身抗體滴度及陽性率與左室舒張末期內徑的相關系數分別為0.625和0.716,P<0.05;與左室收縮末期內徑的相關系數分別為0.650和0.741,P<0.05;與心功能的相關系數分別為0.891和0.766,P<0.05;與以上指標均呈正相關。M2-受體自身抗體滴度及陽性率與左室射血分數的相關系數分別為-0.493和-0.592,P<0.05;與左室縮短分數的相關系數分別為-0.481和-0.572,P<0.05;與以上指標均呈負相關。
3 討論
心血管受體β1-受體為心臟G-蛋白偶聯型受體,由477個氨基酸殘基構成,通過7次跨膜形成3個細胞內環和3個細胞外環,而腎上腺素能激素的結合位點則為細胞外第一環,β1-受體自身抗體可增加心肌細胞的收縮,與β1-受體結合后,可發揮腎上腺素能激素樣作用,產生“激動劑樣”效應[4]。據文獻報道[5],β1-受體自身抗體最初被發現時,多認為與擴張型心肌病密切相關,隨著臨床研究的不斷深入,發現β1-受體自身抗體增強心肌細胞收縮頻率的最大效應可達到異丙腎上腺素的80%,且β1-受體自身抗體不易脫敏,其抗體陽性率和抗體滴度水平與心力衰竭嚴重程度、心律失常等均密切相關。M2-受體也為心臟G-蛋白偶聯型受體,M2-受體自身抗體陽性血清可明顯減小心肌細胞ICa-L,通過M2-受體介導信號傳導發揮負性調節心肌細胞收縮頻率的作用。臨床研究表明[6],β1-受體和M2-受體自身抗體均能影響跨膜電位,增加鈣離子濃度,促進心肌細胞損傷,誘導心肌病理形態的改變和心肌細胞凋亡。
本研究結果顯示,觀察組的β1-受體和M2-受體自身抗體平均滴度和抗體陽性率均明顯高于對照組,差異均有統計學意義,P<0.05;觀察組產婦的心率、收縮壓、舒張壓、左室舒張末期內徑和左室收縮末期內徑等均明顯高于對照組,左室射血分數和左室縮短分數均明顯低于對照組,差異均有統計學意義,P<0.05。經Spearman相關檢驗分析,β1-受體和M2-受體自身抗體的相關系數為0.893,P<0.05;β1-受體和M2-受體自身抗體滴度和陽性率與左室舒張末期內徑、左室收縮末期內徑和心功能等指標均呈正相關,與左室射血分數和左室縮短分數呈負相關。
綜上所述,圍產期心肌病患者的β1-受體和M2-受體自身抗體平均滴度和抗體陽性率較高,β1-受體和M2-受體的滴度和陽性率與左室舒張末期內徑、左室收縮末期內徑和心功能等指標均呈正相關,與左室射血分數和左室縮短分數呈負相關。臨床上可依據圍產期產婦的β1-受體和M2-受體自身抗體平均滴度和抗體陽性率判斷心肌病的發病風險,并預測預后。

