得舒特、痛瀉寧、美常安聯合治療IBS-D 50例療效觀察
陳宏偉,趙巧飛
腹瀉型腸易激綜合征(irritable bowel syndrome diarrhea predominant, IBS-D)是臨床常見的消化道疾病,約占所有腸易激綜合征患者的1/3[1]。臨床以反復發作的腹痛伴隨松散便或水樣便為特點,嚴重影響患者生活及工作。以往由于缺乏特異性治療方法,且既往治療方法療效不佳,患者反復就醫,造成巨大的社會與經濟負擔[2]。依據羅馬Ⅳ診斷標準,IBS-D患者病理生理特點包含胃腸道傳輸加速、內臟敏感性增高、消化道微生態異常、免疫功能紊亂、5-羥色胺(5-hydroxytryptamine, 5-HT)水平升高等[3]。結合臨床經驗,作者選擇匹維溴胺片、痛瀉寧顆粒和枯草桿菌腸球菌二聯活菌三聯治療IBS-D患者48例,隨訪獲得良好療效。現報道如下。
1 資料與方法
1.1一般資料本院消化科門診就診的IBS-D患者48例,其中男性23例,女性25例,年齡20.9~65.7(31.80±1.39)歲,病程0.5~14(1.70±0.33) a,見表1。

表1 48例IBS-D患者基本資料
注:IBS-D:腹瀉型腸易激綜合征。
1.2納入標準符合羅馬Ⅳ診斷標準中關于IBS-D的診斷標準:反復發作的腹痛,近3個月內平均發作至少每周1天,伴有以下2項或2項以上癥狀:①與排便相關;②伴有排便頻率的改變;③伴有糞便性狀(外觀)改變。診斷前癥狀出現至少6個月,近3個月符合以上診斷標準。其中糞便性狀要求>1/4(25%)的排便為Bristol糞便性狀6型或7型,且<1/4的排便為Bristol糞便性狀1型或2型[3]。所有患者完善直腸指診、糞便常規(含寄生蟲及蟲卵)檢查以除外肛門直腸病變及腸道寄生蟲病或腸道感染。新發病例、年齡>45歲、持續頻繁水樣便及反復治療無效者,完善電子結腸鏡檢查除外器質性病變。治療前2周停用所有影響腸道動力、敏感性及腸道菌群的藥物。
1.3排除標準①嚴重心、肝、腎功能不全者;②合并惡性腫瘤者;③合并其他類型胃腸道器質性或功能性疾病者;④妊娠或哺乳者;④已知對藥物成分過敏者;⑤精神疾病患者。
1.4治療方法所有患者口服匹維溴胺片(得舒特,Abbott Products SAS,進口藥品注冊證號:H20120127)50 mg,每日3次;痛瀉寧顆粒(重慶華森制藥有限公司,國藥準字Z20090043)5 g,每日3次;枯草桿菌腸球菌二聯活菌膠囊(美常安,北京韓美藥品有限公司,國藥準字S20030087)500 mg,每日3次。療程為4周,門診隨訪至療程結束后2周。治療前、后分別以問卷形式進行癥狀評分。
1.5療效判定標準分別于用藥前及停藥后2周進行基于腹痛程度、腹痛發作次數、排便次數、糞便性狀及癥狀是否影響工作或生活的癥狀評分,并計算治療前后癥狀積分減分率評價治療效果,以積分減分率<50%為無效,50%<減分率<85%為有效,減分率>85%為顯效。癥狀減分率(%)=[(治療前評分-治療后評分)/治療前評分]×100%。總有效率(%)=[(有效例數+顯效例數)/總例數]×100%。癥狀評分系統設計如下(最高分22分,最低分0分):①腹痛:腹痛程度0~10分,0分為無痛,10分為最痛;腹痛發作次數0~3分,0分為無發作或偶爾發作,1分為有時發作,2分為經常發作,3分為持續或頻繁發作。②腹瀉:排便次數0~3分,0分為3日1次至1日3次,1分每日3~9次,2分為每日9~15次,3分為每日>15次;糞便性狀0~3分,0分為所有排便均為Bristol糞便性狀4型或5型,1分為25%~50%的排便為Bristol糞便性狀6型或7型,2分為50%~75%的排便為Bristol糞便性狀6型或7型,3分為>75%的排便為Bristol糞便性狀6型或7型。③是否影響工作或生活0~3分,0分為無影響;1分為輕微影響,需提醒才注意;2分為較大影響;3分為嚴重影響。
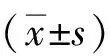
2 結果
2.1癥狀積分評價治療后患者腹痛程度、腹痛次數、排便次數、糞便性狀、對工作生活的影響程度各項評分及總體癥狀積分均較治療前顯著降低(6.76 VS 2.20,1.63 VS 0.57,1.65 VS 0.48,1.37 VS 0.41,1.34 VS 0.41,13.10 VS 4.00,均P<0.05),見表2。提示匹維溴胺、痛瀉寧及枯草桿菌腸球菌二聯活菌三聯療法在改善IBS-D患者的腹痛、腹瀉方面具有較好的療效,可顯著減輕癥狀對生活、工作的影響程度。

表2 治療前后癥狀評分差異性分析
2.2療效評價所有48例患者中,治療后顯效6.25%(3/48),有效87.50%(42/48),無效6.25%(3/48),無顯著不良事件發生,總有效率93.75%(45/48)。提示匹維溴胺、痛瀉寧及枯草桿菌腸球菌二聯活菌三聯療法改善IBS-D患者癥狀有效,見表3。

表3 治療前后癥狀積分減分率及療效評價
3 討論
隨著社會發展,生活壓力增加和環境改變成為現代生活最大的特點。功能性胃腸病,尤其是腸易激綜合征(irritable bowel syndrome, IBS),由于具有明顯的情緒及環境相關性,發病率日漸升高。
IBS的發病機制涉及遺傳學、生活應激、飲食、胃腸運動障礙、內臟高敏感性、外周/中樞的感覺處理異常、自主神經功能和下丘腦—垂體—腎上腺(hypothalamic-pituitary-adrenal axis, HPA)軸功能異常、腸道感染、免疫功能紊亂、5-HT異常表達、腸道通透性異常、消化道微生態改變等因素[3]。IBS的治療,仍缺乏一個既有效又標準的流程。因反復發作并缺乏特異性治療,該病給患者造成了巨大的生活困擾,并顯著增加了社會醫療負擔[4]。
現有可選的治療方式多為針對發病機制環節的對癥治療,新的羅馬Ⅳ診斷標準建議對癥狀持續出現的患者,須根據其主要癥狀(便秘、腹瀉、腹痛)來指導臨床治療[3]。針對腹痛,目前可選用的藥物主要有平滑肌松弛劑、5-HT受體拮抗劑、阿片受體拮抗劑。有研究指出5-HT3受體拮抗劑阿洛司瓊可用于女性重度IBS-D治療,但證據有限,且有并發缺血性結腸炎和便秘的風險,該藥并未在我國獲批準用于治療IBS-D[5]。由于存在誘發巨結腸、中毒性巨結腸風險,阿片受體拮抗劑洛哌丁胺鮮少用于治療IBS腹痛,但必要時可用于改善腹瀉癥狀。另一研究較多的阿片受體拮抗劑艾沙杜林(eluxadolin)在美國獲批用于治療IBS-D,但其生物利用度較低,且在緩解腹痛方面療效證據有限,我國尚未上市[6]。與以上兩種藥物相比,平滑肌松弛劑更安全,并有大量高質量研究支持,臨床選用更多。匹維溴胺是一種高選擇性胃腸道細胞鈣離子通道拮抗劑。主要對結腸平滑肌具有高度選擇作用,通過阻斷鈣離子進入腸壁平滑肌細胞,防止肌肉過度收縮而達到解痙作用。同時,匹維溴胺還能消除腸平滑肌的高反應性,且不影響腸道自發性收縮,并能促進其規律的動力推進作用[5]。通過上述作用,匹維溴胺可改善IBS患者腹痛、腹瀉、便秘等癥狀。
研究顯示,IBS患者腸道中厚壁菌門豐度增高,擬桿菌(主要為雙歧桿菌)豐度降低,腸道菌群紊亂與IBS發病相關[1,7]。近年來出現了關于IBS患者治療方案中添加益生菌和益生元有益于改善IBS患者總體癥狀評分的報道[8-10]。雙歧桿菌、嗜乳酸桿菌、糞鏈球菌等益生菌可以改善患者腸道的微生態,改變大便的性狀,從而緩解腹痛、腹脹等臨床癥狀[11]。雖然目前尚未發現特異性的“IBS微生態群”,但多項研究均顯示與健康個體相比,IBS患者腸道擬桿菌數量減少,而且結合以往臨床經驗,作者選擇在IBS-D患者治療中加入枯草桿菌腸球菌二聯活菌以調節入選患者腸道菌群。
在常規西藥治療以外,作者認為傳統中醫藥獨特的整體觀念或許對IBS癥狀緩解有一定作用。IBS相關研究涉及最廣泛的中藥為“痛瀉要方”,研究顯示該組方在緩解腹痛、腹瀉方面有顯著療效[12]。現有中成藥物制劑中,痛瀉寧顆粒調味青皮代替陳皮,薤白代替防風,配合白芍、白術,有柔肝緩急、疏肝行氣、理脾運濕的功效。其治療IBS的機制可能涉及拮抗乙酰膽堿釋放、降低腸道張力,解痙止痛[13]。方中白芍所含有的白芍總甙可通過抑制IL-6、IL-8、TNF-α合成,抑制炎癥細胞的黏附、聚集以及炎癥級聯反應放大,減少黏膜破壞;通過上調IL-10表達進一步抑制促炎介質釋放,從而對腸黏膜進行免疫調節、抑制腸道局部炎癥,達到黏膜修復作用[14]。同時可通過抑制肥大細胞脫顆粒,減少5-HT、組胺等遞質的釋放,降低血清中5-HT等遞質含量,減弱背角神經元興奮性,提高內臟痛閾以及抑制小腸平滑肌自發性收縮,緩解小腸功能推進亢進,減少腸蠕動,具有顯著的鎮痛和止瀉作用[15]。此外,有研究顯示痛瀉寧顆粒對多種腸道致病菌具有抑制作用,并能促進巨噬細胞的吞噬功能,有益于IBS癥狀改善[16]。
通過以上3種藥物聯合治療4周后,93.75%患者腹痛、腹瀉得到顯著緩解,平均癥狀積分減分率65.60%,未發生明確藥物相關不良反應。這提示匹維溴胺片聯合痛瀉寧顆粒、枯草桿菌腸球菌二聯活菌膠囊治療腹瀉型腸易激綜合征安全有效。
總之,本研究取得了良好的效果,但尚缺乏停藥后遠期效果的評估及與單藥或與其他藥物聯合方案的聯合對比。IBS的治療需要綜合藥物、飲食、心理等多方面因素共同干預,如低麥膠飲食、催眠療法等,患者主動參與治療方案制定亦有助于提高治療效果。作者在后續的研究中將對納入飲食及心理干預的方案繼續研究觀察。目前對IBS的研究已經很深入,但仍難以取得根治性療效。本研究表明,中醫中藥在提高IBS癥狀緩解率方面有較大作用,深入此方面研究或許可在IBS的治療中開拓新的領域,從而有助于推動根治IBS的研究進程。

