胸腰椎骨折前路手術中導針定位椎體螺釘置入
黃 山,李祥志
約90%的脊柱骨折發生在胸腰段,如果接受不適當的非手術治療,可能導致椎體逐漸塌陷和晚期后凸[1]。在這種情況下,神經發生隱匿缺損并逐漸惡化。手術被認為是治療胸腰椎骨折的適當方法。其中,前路胸腰椎手術是臨床常用的手術方法之一,通過植入椎體螺釘固定一方面可將肌肉剝離和失血減到最少,有效避免感染,進而縮短住院時間并改善患者預后[2];另一方面更加有助于胸腰椎生理曲度恢復和椎體高度重建,復位骨折塊,達到三維固定的目的[3]。然而,由于缺乏傳統的開放式手術技術所提供的觸覺和視覺反饋,并且胸腰椎骨折患者存在多種不同的形態計量學特征,包括椎弓根大小和椎體旋轉的差異,這增加了螺釘錯位的潛在風險[4-5]。研究發現,利用克氏針定位法極大提高了植入椎體螺釘角度的準確性,且其操作簡單,減少了手術時間和輻射量[6]。因此,本研究重點分析胸腰椎骨折前路手術中椎體螺釘置入時應用克氏針定位的臨床和影像學結果,明確其應用效果。
臨床資料
1一般資料
前瞻性研究(倫理編號:LC120617)2013年6月—2016年6月連續67例單胸腰椎骨折且神經系統無損傷患者。排除先天性畸形、特發性脊柱側彎、無胸彎患者共14例,最終53例患者納入研究。根據美國脊髓損傷協會(American spinal cord injury association,ASIA)評分,患者均在D或E級。術前椎體前緣高度為45%~73%(平均58.6%),Cobb角為15°~34°(平均23.7°),平均術前負荷分配分類法評分為4.8。本研究的手術指征是無神經系統損傷,椎管占位<50%,椎體壓縮>50%,或局部后凸畸形>25°。采用隨機數字表法將患者隨機分為兩組:術中克氏針定位組(28例)和非定位組(25例)。克氏針定位組男性19例,女性9例;平均年齡(42.3±8.5)歲;植入222枚椎弓根螺釘,平均椎弓根螺釘數量為(8.0±1.9)枚。非定位組男性18例,女性7例;平均年齡(39.8±7.9)歲;植入193枚椎弓根螺釘,平均椎弓根螺釘數量為(7.7±1.7)枚。兩組患者臨床特征差異無統計學意義(P>0.05),見表1。手術均由2名資深外科醫師完成。

組別后凸角(°)椎體前緣高度比例(%)術前負荷分配分類法評分克氏針定位組(n=28)24.97±2.3361.4±9.44.2±1.9非定位組(n=25)25.33±1.5563.1±8.25.1±2.1P值0.8670.2340.057
2手術方法
手術在全身麻醉下進行,并用定位器和C型臂X線機確定骨折部位。患者均行左側前外側腹膜后入路單次全切除椎體次全切,減壓,重建脊柱。在誘導全身麻醉和靜脈內施用抗生素后,將患者氣管插管并取右側臥位。所有壓力點被填充以防止周圍神經麻痹和皮膚破裂。當手術預計持續2h以上時,放置導尿管。獲得適當的正中前后位圖像,在指標水平上顯示水平的平行終板和與可視化良好的椎弓根等距的中心棘突。在椎弓根外側緣3cm處,標記一個2cm長的縱向切口,其起始點確保針頭正確對接至側面上方小關節和橫突的接合處,遠離并避免小關節受傷。采用單極電烙器行縱向筋膜切開術,以使包括擴張器在內的器械更容易通過。將一根椎弓根探針通過肌肉組織到達側關節和橫突之間的交界處。探頭向內傾斜,然后用木槌敲入椎弓根和椎體。當探頭接近椎體-椎體連接處時,應位于椎弓根的中心位置,以避免內管破裂。插入后,探針的手柄和內探針被移除。隨后,依次將較大的擴張器放置在探頭上,然后是最外部擴張器。外部擴張器的尖端呈鋸齒狀,并且被插入皮質開口處。當用手握住外側擴張器時,移出內部擴張器和探頭。克氏針定位組使用1.5mm克氏針,通過1~2次透視引導克氏針進針位置和角度,緩緩進入椎弓根松質骨內。然后在椎弓根管道中置入螺釘。非定位組在這個階段不使用克氏針進行定位,僅以可視的終板為標準確定椎體螺釘的進釘點。最后,去除外擴張器,將螺釘留在原位。在其他層面重復上述完全相同的步驟。術后至少3個月限制活動,6個月禁止體育和重體力勞動。
3螺釘位置的術后評估
術后1周,由2名神經放射學醫師獨立使用軸位、冠狀位和矢狀位重建對所有椎弓根螺釘置入的準確性進行CT評估,其分級如下[7]:0級,無螺釘穿孔;1級,穿孔<2mm;2級,穿孔≥2mm但<4mm;3級,穿孔≥4mm。2級和3級視為穿孔(圖1)。椎弓根的內側、外側、上方或下方合格。任何臨界位置均會自動降級(即從0級到1級,從1級到2級等),以給出最壞情況。另外,沿螺釘軸線以mm為單位測量前椎骨皮質的任何穿孔。

a b c
圖1 術后CT掃描評估椎弓根螺釘位置。a.0級,無穿孔,螺釘完全包含在椎弓根;b.1級,穿孔<2mm;c.2級,穿孔≥2mm但<4mm(a箭頭,無穿孔; b、c箭頭,穿孔)
4檢驗指標
末次隨訪觀察視覺模擬疼痛評分(VAS)和Oswestry殘疾指數(ODI)等臨床結果。VAS評分總分為10分,0分代表無痛,1~3分代表輕度疼痛,4~6分代表中度疼痛,7~10分代表重度疼痛。ODI的總分為50分,分數越高表明殘疾程度越高。從手術記錄中檢查手術時間和失血量。在末次隨訪的CT檢查中,以椎體前皮質骨為基礎,對體高塌陷(%)進行評估。用Cobb角方法測量后凸角,定義為在骨折線上方的椎體上端板與椎板下端板平行于骨折的下端板平行繪制的角度。在軸向CT圖像中測量了管道侵蝕(%),顯示了骨碎片的最大侵蝕。筆者計算了骨塊最大直徑與相鄰椎管的平均直徑的比值。
5統計學分析
應用SPSS 13.0統計軟件進行分析。采用χ2檢驗比較性別、骨折類型、損傷部位等特點,Studentt檢驗用于比較年齡、體高度塌陷、手術時間、失血量、VAS與ODI。采用方差分析比較兩組局部后凸角的變化。P<0.05為差異有統計學意義。
結 果
1椎弓根螺釘置入的準確率
兩組均沒有發現3級穿孔。在克氏針定位組患者中,222枚椎弓根螺釘置入中194枚(87.4%)為0級,22枚(9.9%)為1級,6枚(2.7%)為2級。在非定位組患者中,193枚椎弓根螺釘置入中152枚(78.8%)為0級,27枚(14.0%)為1級,14枚(7.2%)為2級。克氏針定位組和非定位組的穿孔率分別為2.7%和7.2%,組間比較差異有統計學意義(P<0.05)。此外,克氏針定位組中植入椎弓根螺釘的0級枚數顯著多于非定位組(P<0.05)。見表2。
2X線影像結果
克氏針定位組術前局部后凸角為(24.97±2.33)°,非定位組為(25.33±1.55)°(P=0.867)。克氏針定位組后凸角度術后即刻為(1.71±0.49)°,末次隨訪時為(3.38±0.44)°。非定位組后凸角在術后即刻為(2.22±0.71)°,末次隨訪時為(4.59±0.67)°。 兩組間比較差異有統計學意義(P=0.043,表3)。典型病例見圖2。
3兩組臨床結果比較
克氏針定位組手術時間為(252.60±14.62)min,顯著長于非定位組(210.83±16.16 )min(P<0.001)。在末次隨訪時,克氏針定位組手術部位VAS評分為(1.18±0.25)分,顯著低于非定位組(1.64±0.42)分(P=0.038,表4)。
克氏針定位組和非定位組分別有1例和3例術后發生神經功能缺損。在隨訪中,該4例的運動和感覺神經功能障礙均有所改善,其中3例能夠行走,另外1例脊髓損傷不全的患者能夠拄拐移動,但下肢疼痛持續至末次隨訪。

表2 兩組螺釘位置的分布[n(%)]

表3 兩組術前、術后和末次隨訪時的后凸角變化
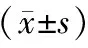
表4 兩組臨床結果和預后比較

a b c d
圖2 患者男性,63歲,L2爆裂性骨折。采用克氏針定位。 a、b.術前身體前部高度的比率為55.3%,Cobb角為21°;c.術后身體前部高度的比率為100%,Cobb角為1.8°;d.末次隨訪身體前部高度的比率為96.8%,Cobb角為3.2°
討論
由椎弓根螺釘提供的生物力學強度是其廣泛用于剛性固定由各種脊柱疾病引起的不穩定脊柱的推動力。在經皮椎弓根固定系統開發之前,嚴格通過開放技術放置椎弓根螺釘。這種技術依賴于中線暴露與廣泛的側向解剖和肌肉回縮,并允許一個足夠的橫向到內側軌跡植入螺釘[8]。已證實,未使用術中引導系統的開放技術導致椎弓根破裂率為6%~39%[9]。最近,幾項借助計算機導航的研究顯示,椎弓根破裂率降低至0~19%[10-11]。但是這項技術也存在著一些不足,如與手術中失血、肌肉壞死和萎縮顯著相關,這意味著術后疼痛和住院時間增加[12]。
經皮椎弓根螺釘植入首先由Magerl于1977年描述,用于脊柱外固定,Foley等首次將其應用于經椎間孔入路椎間融合微創[2]。現在通常將經皮螺釘植入應用于各種椎間融合技術中,并用于恢復與創傷性和腫瘤性病變有關的脊柱穩定性。已經證明經皮椎弓根螺釘的安置既安全又有效,同時比傳統的開放式手術技術具有明顯的優勢,這些優點包括較小的切口、較少的肌肉剝離,因此降低了肌肉壞死和萎縮發生率[13]。經皮螺釘置入技術需要時間和耐心,外科醫師必須學會以最小的觸覺反饋進行操作,同時依靠X線影像顯示脊柱解剖標志。
本研究使用克氏針定位經皮螺釘系統,有兩大優點[14]:一是進針力度小,不會對骨皮質造成侵害;二是提醒操作者按照克氏針的彎曲變化完成操作。本研究結果顯示克氏針定位組中222枚植入螺釘中有216枚被放置在椎弓根的內部,整體穿孔率為2.7%,明顯低于未使用克氏針定位的非定位組(整體穿孔率為7.2%)。這與其他已發表的報道一致[15]。因此,克氏針定位法在胸腰椎椎弓根螺釘置入中具有較好的精確性和安全性。
由于脊柱具有復雜的三維解剖結構和重要的神經系統,并且與血管和內臟結構之間存在親密關系,經皮椎弓根螺釘置入的準確性與開放技術一樣受到了一些尸體和臨床研究的影響。在Chiu等[15]研究中,經皮置入880枚椎弓根螺釘,CT掃描顯示其穿透率為2.5%;絕大部分穿透是內側,并且大部分影響S1椎弓根。Park等[16]報道了60枚經皮椎弓根螺釘的總穿透率為23%,嚴重穿透率為3.3%,并且1例需要再次手術治療S1神經根疾病,這是由于內側錯位的螺釘所致。已經證明,在腰椎中有一個2mm的“安全區”,代表了硬膜外區域,引起神經損傷的風險很小,而>2mm則會引起神經系統后遺癥[17]。在一項研究中,151例患者在透視引導植入了601枚椎弓根螺釘,其中22枚明顯>3mm(3.7%),有2例伴有異常螺釘置入引起的短暫性神經根病[18]。綜上,誤放經皮椎弓根螺釘引起的神經損傷范圍在2%~12.5%。本研究中,53例患者中有4例術后出現神經功能缺損,發生率為7.5%;其中克氏針定位組發生率為3.4%,非定位組為12.0%。由此可見使用克氏針定位有效提高了椎體螺釘置釘方向的準確性,避免術中錯位的螺釘所致神經功能損傷。
當然,在實際應用過程中克氏針定位亦存在局限性,包括克氏針彎曲和斷裂,拉拔導致手術時間增加,并可能導致X線透視時間延長。本研究中,克氏針定位組手術時間顯著長于非定位組,這主要是由于克氏針定位所致,同時使外科醫生和手術室工作人員接觸更多的電離輻射。此外,克氏針遷移可能導致神經、血管或內臟損傷,特別是在骨骼質量較差的患者。這種傷害大多不嚴重,然而,克氏針和錐形端尖銳可能增加通過椎骨的皮層邊界遷移的可能性。筆者認為,克氏針遷移可能發生在臨時覆蓋無菌毛巾的領域,以驗證X線透視的正確位置。Mobbs和Raley[10]報道了7例椎體前部克氏針定位,其中2例發生了腹膜后血腫和腸梗阻,但均不需要輸血或手術干預。雖然本研究中尚未發現與克氏針定位相關的并發癥,但血管和(或)腸道損傷可能是其潛在的并發癥,在定位過程中必須小心謹慎。
總之,本項前瞻性病例對照研究證實胸腰椎骨折前路手術中椎體螺釘置入術中應用克氏針定位有效降低了穿孔率,避免術中錯位的螺釘所致神經功能損傷。

