血管內介入栓塞聯合腰穿腦脊液釋放治療顱內動脈瘤的效果
游海鋒
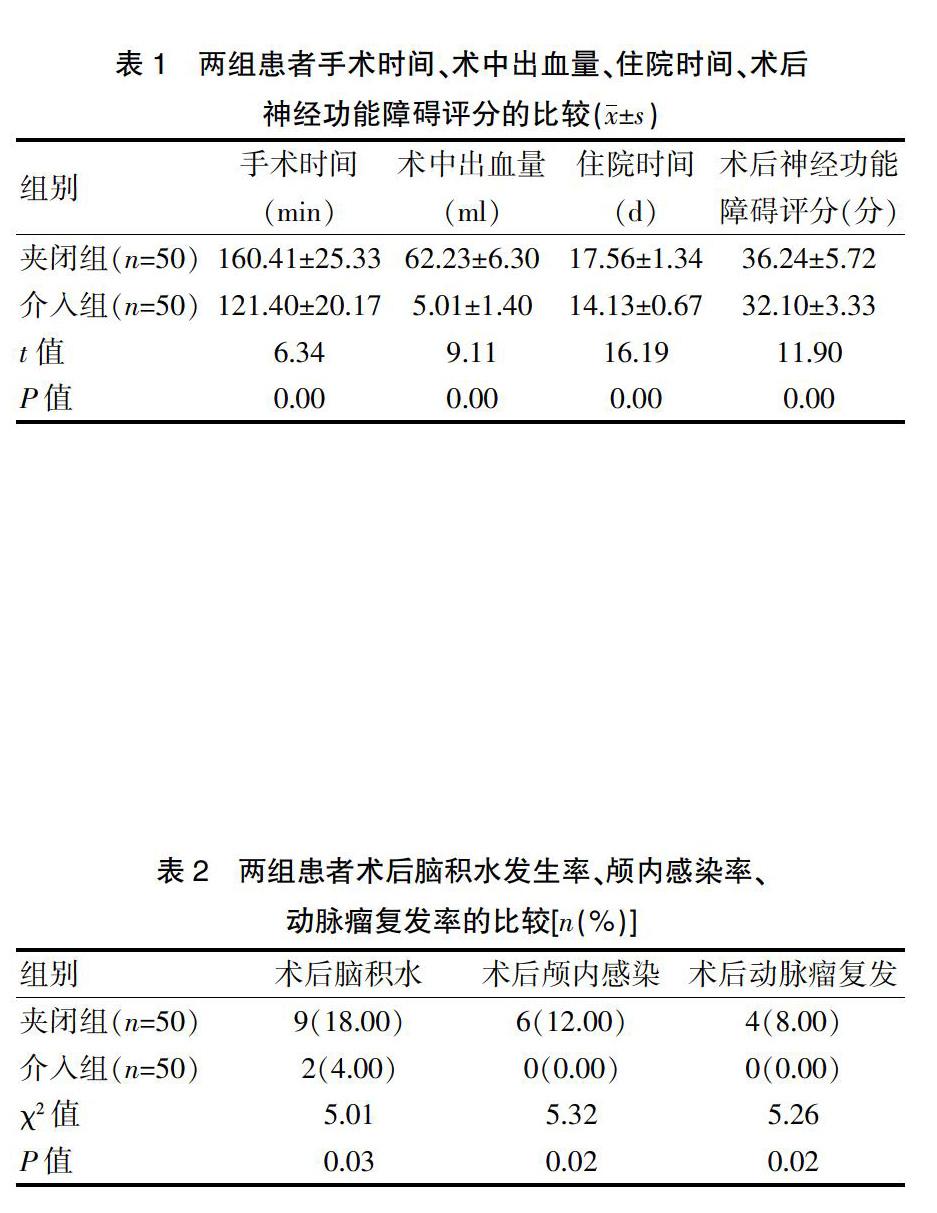
[摘要]目的 探討血管內介入栓塞聯合腰穿腦脊液釋放治療顱內動脈瘤的效果。方法 選擇2017年1月~2018年2月我院神經外科收治的100例顱內動脈瘤患者作為研究對象,按照入院治療先后順序將其分成夾閉組(50例)與介入組(50例)。夾閉組患者實施單純開顱動脈瘤夾閉手術治療,介入組患者實施血管內介入栓塞聯合腰穿腦脊液釋放治療。比較兩組患者的手術時間、術中出血量、住院時間、術后神經功能障礙評分、術后腦積水發生率、術后顱內感染率及術后動脈瘤復發率。結果 介入組患者的手術時間、住院時間均短于夾閉組,術中出血量少于夾閉組,術后神經功能障礙評分低于夾閉組,差異有統計學意義(P<0.05)。介入組患者的術后腦積水發生率、術后顱內感染率、術后動脈瘤復發率均明顯低于夾閉組,差異有統計學意義(P<0.05)。結論 血管內介入栓塞聯合腰穿腦脊液釋放治療顱內動脈瘤患者的臨床效果十分顯著,能夠促進患者預后,提高手術治療效果,降低復發率。
[關鍵詞]顱內動脈瘤;血管內介入栓塞;腰穿腦脊液釋放;效果
[中圖分類號] R743? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-4721(2019)1(a)-0085-03
顱內動脈瘤主要是指腦動脈內腔的局限性異常擴大導致的動脈壁瘤狀突出現象,主要是由于腦動脈管壁先天性缺陷及腔內壓力升高引起的囊性膨出現象[1-2]。多數動脈瘤破裂患者存在劇烈頭痛、頻繁嘔吐、大汗淋漓、體溫異常、頸強直、昏迷及意識障礙等癥狀[3]。針對顱內動脈瘤患者實施有效的手術治療顯得尤為重要,顱內動脈瘤破裂具有發病率、致殘率、致死率高的特點,血管內介入栓塞聯合腰穿釋放腦脊液治療可縮短患者的住院時間、減輕患者痛苦,挽救患者生命[4]。本研究選取我院收治的100例顱內動脈瘤患者作為研究對象,旨在探討血管內介入栓塞聯合腰穿腦脊液釋放治療顱內動脈瘤的效果,現報道如下。
1資料與方法
1.1一般資料
選擇2017年1月~2018年2月我院神經外科收治的100例顱內動脈瘤患者作為研究對象。納入標準:①患者經數字減影血管造影檢查、頭顱CT檢查等診斷后均確診為顱內動脈瘤破裂出血[5-6];②患者年齡<80歲;③所有患者均同意參與本研究。排除標準:①存在嚴重精神障礙、無法配合治療及中斷治療的患者;②合并多種全身性血液疾病及惡性腫瘤患者;③妊娠期及哺乳期的患者。按照入院治療先后順序將其分成夾閉組(50例)與介入組(50例)。夾閉組中,男27例,女23例;年齡18~79歲,平均(55.63±3.47)歲;疾病類型:1級動脈瘤患者15例,2級動脈瘤患者20例,3級動脈瘤患者6例,4級動脈瘤患者6例,5級動脈瘤患者3例。介入組中,男29例,女21例;年齡18~78歲,平均(55.59±3.56)歲;疾病類型:1級動脈瘤患者13例,2級動脈瘤患者22例,3級動脈瘤患者5例,4級動脈瘤患者5例,5級動脈瘤患者5例。兩組患者的性別、年齡、疾病類型等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。
1.2方法
夾閉組患者實施開顱動脈瘤夾閉手術,術后同樣行腰椎穿刺釋放腦脊液治療。根據術前各項檢查及動脈瘤的具體部位選擇相應的開顱治療入路,采用翼點入路,在發際線內于患者耳前1 cm部位作一弧形切口,翻開皮膚及帽狀腱膜后,銑刀銑下骨瓣,打開側裂、基底池、終板池,釋放腦脊液,將瘤頸解剖充分分離暴露完成后,根據瘤頸的寬度、長度及動脈瘤與載瘤動脈的關系選擇動脈瘤夾及夾閉角度對動脈瘤進行夾閉,將蛛網膜下腔積血清除干凈后用尼莫地平注射液沖洗術腔,減少痙攣現象的出現,手術完成后將顱腔關閉,術后第2天行腰椎穿刺釋放腦脊液。
介入組患者實施血管內介入栓塞聯合腰穿腦脊液釋放治療。血管內栓塞治療在全麻下實施,全麻成功后,置入6F鞘管,將6F導引導管送至頸內動脈樞椎水平(血管迂曲嚴重則用長鞘+Navien),微導管塑形,通過微導絲將微導管送入動脈瘤瘤腔內,根據動脈瘤大小及形態,選擇2D、3D或超柔軟型彈簧圈進行填塞,有時需要使用雙微導管技術、支架輔助技術等進行動脈瘤栓塞治療。血管內栓塞手術治療嚴格按照動脈瘤血管內治療相關規范開展治療,術前、術中及術后均給予尼莫地平片以預防腦血管痙攣,動脈瘤血管內介入栓塞后第2天開始行腰椎穿刺釋放腦脊液,在行腰椎穿刺前檢查均無禁忌證,穿刺成功后緩慢釋放血性腦脊液,釋放腦脊液量根據患者情況決定及留取相應的標本后,結束腰穿治療,術后平臥6 h,給予相應的抗血管痙攣治療,根據患者術前蛛網膜下腔出血情況,決定行腰椎穿刺頻次及是否腰大池置管引流。
1.3觀察指標及評價標準
比較兩組患者的手術時間、術中出血量、住院時間、術后神經功能障礙評分、術后腦積水發生率、術后顱內感染率及術后動脈瘤復發率。采用神經功能障礙量表評價神經功能障礙[7-8],總分100分,分數越高表示患者的神經功能障礙越嚴重。
1.4統計學方法
采用SPSS 23.0統計學軟件進行數據分析,計量資料用均數±標準差(x±s)表示,兩組間比較采用t檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
2.1兩組患者手術時間、術中出血量、住院時間、術后神經功能障礙評分的比較
介入組患者的手術時間、住院時間均短于夾閉組,術中出血量少于夾閉組,術后神經功能障礙評分低于夾閉組,差異有統計學意義(P<0.05)(表1)。
2.2兩組患者術后腦積水發生率、顱內感染率、動脈瘤復發率的比較
介入組患者的術后腦積水發生率、術后顱內感染率、術后動脈瘤復發率均明顯低于夾閉組,差異有統計學意義(P<0.05)(表2)。
3討論
顱內動脈瘤血管內栓塞治療具有顯著的臨床效果,且治療優勢較為明顯,術中血管3D成像能清晰地了解動脈瘤頸、瘤體及載瘤動脈、穿支動脈的關系[9-10],針對患者的實際情況制定針對性的栓塞治療手段及栓塞材料,具有較高的安全性[11]。但實施血管內栓塞治療之后易導致并發癥的發生,術后并發癥是困擾介入治療的主要問題,動脈破裂后將會導致死亡率及致殘率較高的現象。針對實施血管內栓塞治療的患者加用腰穿腦脊液釋放的治療具有較為顯著的效果,能有效消除蛛網膜下腔的積血[12-13],防止血管痙攣現象的出現,改善臨床手術的治療效果,治療過程中能根據病情持續有效的引流出腦脊液,減少并發癥現象及復發現象的發生[14-16]。
動脈瘤夾閉需打開側裂池、基底池或終板池釋放腦脊液,術后蛛網膜可能出現粘連,對周邊腦組織有一定的干擾,手術時間相對較長,術后患者臥床時間較長,而動脈瘤介入對顱內結構幾乎無干擾,術后患者臥床時間較短[17-19]。本研究結果顯示,介入組患者的手術時間、住院時間均短于夾閉組,術中出血量少于夾閉組,術后神經功能障礙評分低于夾閉組,差異有統計學意義(P<0.05);介入組患者的術后腦積水發生率、術后顱內感染率、術后動脈瘤復發率均明顯低于夾閉組,差異有統計學意義(P<0.05),提示血管內介入栓塞聯合腰穿釋放腦脊液治療顱內動脈瘤的效果顯著,安全性較高。
綜上所述,顱內動脈瘤血管內介入栓塞聯合腰穿釋放腦脊液治療顱內動脈瘤的效果顯著,無手術切口,術后恢復快,住院時間短,能夠促進患者預后,降低復發率,值得臨床推廣實施。
[參考文獻]
[1]周正山,高偉,譚憲軍,等.腰大池持續外引流術與腰椎穿刺釋放腦脊液治療創傷性蛛網膜下腔出血的臨床對比研究[J].實用臨床醫藥雜志,2016,20(1):96-97.
[2]程先軍.腦外傷術后腦脊液漏伴顱內感染并發癥的臨床觀察[J].實用醫院臨床雜志,2016,13(5):83-86.
[3]何勛,劉西坤,孟秀娜,等.腦出血微創引流術后腰穿放腦脊液有效監測顱內壓并降低顱內壓的應用體會[J].中國實用神經疾病雜志,2016,19(9):94-95.
[4]劉曉琴,陳強,孫斌,等.腰大池持續腦脊液引流術在重型顱腦損傷術后腦脊液漏中的應用[J].中華神經外科雜志,2016,32(6):593-595.
[5]Tang SW,Chen J,Wang ZM,et al.Interventional embolization and surgery for the treatment of symptomatic uterine fibroids:a meta-analysis of the safety and effectiveness[J].J Interven Radiol,2015,24:200-205.
[6]邱偉智,黃金鐘.動脈瘤性蛛網膜下腔出血后不同腦脊液引流方式的療效對比[J].中國實用神經疾病雜志,2017, 20(21):64-67.
[7]張庭保,歐陽和平,孫登江,等.腦脊液持續引流結合鞘內注射治療術后顱內G-桿菌感染[J].臨床外科雜志,2016, 24(6):440-441.
[8]Lin C,Zhe X,Yu-Dong MA,et al.Curative effect analysis of intracranial arteriovenous malformation treated by microsurgery or endovascular interventional embolization[J].Chin J Contemp Neurol Neurosurg,2017,17(12):898-904.
[9]萬永泉,郭根明.腰穿硬脊膜下腔置管引流結合側腦室引流治療腦室內出血療效觀察[J].中國實用神經疾病雜志,2016,19(13):109.
[10]劉西坤,潘青松,劉建鋒,等.腦出血微創引流術后采取腰穿放腦脊液治療重度腦出血32例[J].中國實用神經疾病雜志,2016,19(6):81-82.
[11]高歌,余艦,張揚,等.破裂前交通動脈瘤的個體化介入栓塞治療[J].中華神經醫學雜志,2016,15(9):928-931.
[12]季杰.腰大池持續引流治療創傷性蛛網膜下隙出血的效果[J].中國醫藥導報,2016,13(8):76-79.
[13]王凱,蔣廣義,丁大領,等.比阿培南聯合腰穿治療開顱術后顱內感染的療效及安全性分析[J].中國實用神經疾病雜志,2017,20(7):36-38.
[14]周輝,王俊寬,魏新亭.顱后窩術后腦脊液漏的治療[J].中國實用神經疾病雜志,2016,19(17):73-74.
[15]王衛,周愛霞.腰椎引流裝置在顱內動脈瘤術后患者中的應用及護理[J].實用臨床醫藥雜志,2017,21(20):57-59.
[16]袁宜榮,李伯和,賀建雄,等.顱內動脈瘤血管內介入栓塞研究[J].當代醫學,2016,22(11):71-73.
[17]胡望林,臨床護理路徑在顱內動脈瘤介入栓塞治療中的應用[J].現代醫院,2018,18(1):148-150.
[18]魏海亮,李翠君,劉吉祥,等.雙微導管技術治療顱內大型動脈瘤的近遠期效果[J].中國醫藥導報,2017,14(8):84-87.
[19]吳毅,劉成輝,陳旭,等.血管內介入栓塞和開顱夾閉手術在顱內動脈瘤患者中的應用效果研究[J].中國醫藥科學,2018,8(7):213-216.
(收稿日期:2018-08-08? 本文編輯:任秀蘭)

